Фармакокинетическое взаимодействие ЛС на уровне выведения
Главным механизмом взаимодействия ЛС в почках считают конкуренцию слабых кислот и слабых оснований за механизмы активного канальцевого транспорта. В связи с тем, что на степень ионизации вещества большое влияние оказывает кислотность раствора, колебания pH, вызываемые другими препаратами (повышение pH бикарбонатом натрия и снижение его аскорбиновой кислотой), могут существенно изменить выведение ЛС. Для лечения отравлений барбитуратами используется введение бикарбоната натрия (ощелачивание мочи). При щелочной реакции мочи увеличивается общий клиренс таких "кислых" препаратов, как сульфаниламиды. Поэтому при лечении сульфаниламидами для предупреждения развития их побочных эффектов (кристаллурия) рекомендовано щелочное питье. Наоборот, выведение кодеина, морфина, новокаина возрастает при кислой реакции мочи.
При хронических заболеваниях печени и почек, ХСН в связи с поражением слизистой оболочки желудочно-кишечного тракта, снижением детоксикационной функции печени и синтеза белков происходит изменение фармакокинетики многих лекарственных средств.
Факторы риска развития лекарственных взаимодействий
Риск развития лекарственных взаимодействий особенно высок при назначении нескольких лекарственных средств больному с сопутствующими заболеваниями.
К препаратам с узким терапевтическим диапазоном относят аминогликозиды, непрямые антикоагулянты, сердечные гликозиды, противоэпилептические лекарственные средства, трициклические антидепрессанты, соли лития, теофиллин. Для таких препаратов даже небольшое повышение концентрации в крови под влиянием другого лекарственного средства может привести к серьезным нежелательным реакциям. Для повышения безопасности фармакотерапии следует проводить регулярный контроль концентрации таких препаратов в крови.
В основе индивидуальных различий в фармакологическом ответе на некоторые лекарственные средства лежат мутации генов белков, ответственных за фармакокинетику и фармакодинамику. Наибольшее клиническое значение имеет полиморфизм метаболизма лекарственных средств. Носители аллелей изоферментов цитохрома Р450, 2D6, 2С9, 2С19 – медленные метаболизаторы некоторых лекарственных средств, субстратов соответствующих изоферментов. У таких пациентов высок риск возникновения нежелательных реакций при взаимодействии субстратов данных изоферментов с другими препаратами.
Таким образом, результат взаимодействия ЛС в фармакокинетической фазе – изменение всасываемости, биодоступности, распределения, связи с белком, интенсивности метаболических процессов и выведения, что в конечном счете обусловливает изменение концентрации препарата в крови.
Фармакокинетическое взаимодействие препаратов нередко бывает непредвиденным, так как фармакокинетика многих ЛС изучена еще недостаточно.
Из-за нарушений фармакокинетических процессов у новорожденных (незрелость основных механизмов) и пожилых (возрастное ухудшение функции печени, почек, желудочно-кишечного тракта) в данных возрастных группах развитие нежелательных лекарственных взаимодействий наиболее вероятно, в связи с чем необходим более тщательный подбор лекарственных средств.
При лечении пожилых пациентов следует придерживаться следующих принципов:
• "режим малых доз" в отношении почти всех препаратов, за исключением антибактериальных;
• избрание правильного пути выведения лекарств из организма пожилого человека, отдавая предпочтение препаратам с двумя и более путями выведения;
• каждое назначение нового препарата должно быть тщательно взвешенным с учетом особенностей действия препарата, фармакокинетики и фармакодинамики, побочных эффектов. С ними следует ознакомить и самого больного;
• прописывая новое лекарство, необходимо подумать, нс стоит ли отменить какое-то прежнее;
• больной (конечно, кроме ургентных ситуаций) не должен получать более четырех препаратов одновременно, а вопросы увеличения объемов лечения должны решаться совместно несколькими специалистами (консилиумом). При совместном обсуждении легче предугадать возможное лекарственное взаимодействие, реакцию целостного организма.
Определяющие факторы в выборе препарата, обеспечивающие эффективность и безопасность применения лекарственного средства, представлены на рис. 3.7.
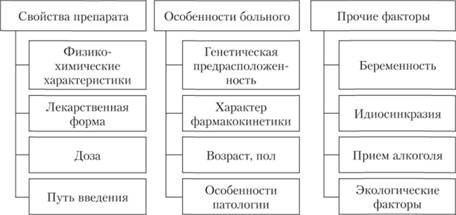
Рис. 3.7. Определяющие факторы в выборе препарата