Особливості патофізіології
Типове ТП характеризується великоамплітудними хвилями F-негативної полярності у відведеннях II, III, AVF з частотою 220-320 на хвилину. В цьому випадку циркуляція петлі зворотного входу збудження в правому передсерді відбувається проти годинникової стрілки навколо тристулкового клапана (краніо-каудальний напрямок). Даний варіант зустрічається у 90-95% випадків ТП (мал. 1).
Другий варіант типового ТП характеризується наявністю позитивних хвиль F y нижніх стандартних відведеннях. В цьому випадку повторний вхід збудження відбувається в протилежному напрямку – за годинниковою стрілкою.
Критичною зоною сповільненого проведення петлі ріентрі в обох випадках є зона між нижньою порожнинною веною (НПВ) і септальною стулкою тристулкового клапана (ТК) – так званий істмус, в місці якого для радикального усунення ТП може здійснюватись катетерна радіочастотна абляція (КРА). Створення лінії безперервного пошкодження між НПВ та ТК забезпечує усунення ТП і робить неможливим рух макроріентрі ТП довкола ТК.
При істмус-залежних типах ТП (95% всіх типів ТП) методом вибору сьогодні є КРА.
Окрему форму являє поєднання ФП і ТП. ФП зустрічається у 10-30% хворих з ТП. У 10-20% випадків в пацієнтів з ФП, які приймають антиаритмічні препарати І класу і аміодарон, виникає ТП, яке раніше не реєструвалось, рефрактерне до медикаментозної терапії і коригується лише немедикаментозними методами.
Мал.1. Циркуляція зворотного входу збудження при ТП проти годинникової стрілки.
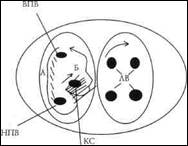
____________________
Примітки.
А – латеральний перешийок, Б – септальний перешийок, ВПВ – верхня порожниста вена, НПВ – нижня порожниста вена, КС – коронарний синус, ЛВ – легеневі вени.
Клінічні прояви
ТП є значною клінічною проблемою в зв’язку з тим, що у частини хворих з ТП можуть виникати тромбоемболічні ускладнення, особливо при поєднанні з ФП. При хронічному перебігу ТП може виникати або посилюватись серцева недостатність (”тахікардіоміопатія”). Перебіг симптомний, хворі часто скаржаться на біль в грудній клітині, інколи виникають синкопальні стани.
Діагноз
В більшості випадків ТП, так само як ФП, діагностують за поверхневою ЕКГ. Найбільш поширеним електрокардіо- графічним варіантом ТП є типове ТП (негативні хвилі F в II, III, AVF) з частотою скорочень передсердь 260-320 на хвилину та проведенням на шлуночки 2:1-4:1. У деяких випадках для кращої візуалізації зубців F необхідно використовувати вагусні проби або фармакологічні препарати, які сповільнюють АВ-проведення (аденозинтрифосфат внутрішньовенно 3-6 мг, верапаміл внутрішньовенно 5-10 мг). У випадку регулярної тахікардії з частотою 140-150 на хвилину передусім необхідно виключити можливість ТП. У сумнівних випадках необхідно зареєструвати стравохідну або ендокардіальну електрограми.
Лікування
Лікування ТП передбачає:
1) Відновлення синусового ритму шляхом застосування антиаритмічних препаратів, електроімпульсної терапії, черезстравохідній електрокардіостимуляції.
2) Профілактичний прийом антиаритмічних засобів для запобігання рецидивам ТП.
3) Катетерну радіочастотну абляцію для радикального усунення анатомічного субстрату ТП.
Відновлення синусового ритму. Оптимальна тактика відновлення серцевого ритму залежить від клінічного стану хворого. При виражених гемодинамічних порушеннях перевагу надають черезстравохідній електрокардіостимуляції або електроімпульсній терапії. Ефективність внутрішньовенного введення антиаритмічних засобів для припинення ТП невелика і в середньому не перевищує 20-30%. У західних країнах останнім часом для припинення ТП використовують ібутилід (блокатор калієвих каналів), ефективність якого досягає 60%.
Антиаритмічні препарати при лікуванні нападів ТП призначають з метою:
-1. Зниження ЧСС (β-адреноблокатори, кальцієві антагоністи, дігоксин та їх поєднання).
-2. Посилення ефективності частотної та ендокардіальної стимуляції (новокаїнамід, пропафенон, аміодарон).
-3. Профілактики ранніх рецидивів ТП після відновлення синусового ритму (препарати ІА, ІС, III класів).
При призначенні препаратів І класу необхідно зважати на небезпеку покращання АВ-провідності до 1:1 з підвищенням ЧСШ до 200-220 на хвилину.
Електроімпульсна терапія – найбільш ефективний і безпечний метод відновлення синусового ритму при нападі ТП. Її ефективність наближається до 100%. Потужність електричного розряду становить 100-150 Дж.
Ще один простий і безпечний метод припинення нападу ТП – черезстравохідна електрокардіостимуляція, ефективність якої становить 25-35%, а при фоновому застосуванні антиаритмічних засобів зростає до 50%. Частота стимуляції повинна на 10-20% переважати частоту власних передсердних скорочень, а її тривалість – становити 5-10 секунд. Звичайно можна здійснити 10-15 спроб відновлення синусового ритму, в деяких випадках корисно змінити положення зонда-електрода. Якщо не вдається припинити ТП в такому режимі, частоту стимуляції збільшують до 400-500 на хвилину. У цьому випадку зростає імовірність індукції ФП, яку легше припинити внутрішньовенним введенням антиаритмічних засобів. Ендокардіальна ЕКС більш ефективна, але потребує спеціальних навичок та відповідних умов для здійснення.