Б. ЗАДАЧИ ДЛЯ САМОКОНТРОЛЯ
Cитуационная задача №1.
Больной Р., 1 год 3 месяца, поступил в отделение с жалобами на рвоту, боли в животе, утомляемость, значительное снижение аппетита, потерю массы тела на 2 кг в течение 2 месяцев.
Из анамнеза известно, что мальчик от второй беременности и родов, протекавших физиологически. Развивался до 10 месяцев в соответствии с возрастом. Ходит с 9 мес, в весе прибавлял хорошо. Всегда был подвижный, активный. В возрасте 1 год 2 мес. Перенес ОРВИ. Заболевание сопровождалось умеренно выраженными катаральными явлениями в течение 5 дней (насморк, кашель), в это же время имели место жидкий стул, температура - 37,2-37,50 С в течение 2 дней.
С тех пор мальчик стал вялым, периодически возникало рвота, преимущественно по ночам возникали приступы беспокойства, влажного кашля. Значительно снизился аппетит. Обращались к врачу, состояние ребенка расценен как астенический синдром. В общем анализе крови: Нb -100 г / л, лейкоциты - 6,4 х109 / л, п - 2%, с - 43%, е - 1%, л - 40%, м - 3%, СОЭ -11 мм / ч. С диагнозом "железодефицитная анемия" ребенок госпитализирован. Накануне поступления состояние мальчика резко ухудшилось: был крайне беспокойный, возникала повторная рвота, обнаружена гепатомегалия до +7 из-под реберной дуги.
При госпитализации состояние тяжелое. Выраженная вялость, адинамия, аппетит отсутствует. Кожа бледная, цианоз носогубного треугольника, на голенях - отеки. В легких жесткое дыхание, в нижних отделах - влажные хрипы. ЧД - 60/хв .. Границы относительной сердечной тупости расширены влево до передней подмышечной линии. Тони слабые, систолический шум на верхушке, ЧСС - 160/хв. Печень +7 см по правой срединно-ключичной линии, селезенка +2 см. Мочится мало, стул оформлены.
Общий анализ крови :: Нb -100 г / л, лейкоциты - 6,3 х109 / л, п - 2%, с - 48%, е - 1%, б - 1%, л - 40%, м - 8%, СОЭ -10 мм / час.
Общий анализ мочи: относительная плотность - 1,015, белок - отсутствует, лейкоциты - 1-2 в п / з, эритроциты - нету, глюкоза - отсутствует.
Дайте ответы на вопросы:
1. Выделите основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставьте диагноз
4. Составте план обследования.
5.Составте план лечения.
Cитуационная задача №2.
Девочка 2 лет. Мать жалуется, что после ОРВИ ребенок стал капризным, ухудшился аппетит, появилась одышка, "мраморный" рисунок кожи, отечность нижних конечностей, возникшая в течение нескольких дней на фоне незначительного повышения температуры тела. Объективно: общее состояние ребенка тяжелое. Кожа и видимые слизистые бледные, "мраморность" рисунка кожи, акроцианоз, пастозность нижних конечностей. Пульс 160 в мин, слабого напряжения и наполнения. Границы сердечной тупости расширены влево и вправо, при аускультации - тоны сердца ослаблены, ритм "галопа", систолический функциональный шум на верхушке. Над легкими - ясный перкуторный звук, жесткое дыхание, в прикорневых и нижних участках влажные незвучные мелкопузырчатые хрипы с обеих сторон. Живот при пальпации мягкий, безболезненный. Печень +5 см ниже реберной дуги по среднеключичной линии, край чувствителен. Общий анализ крови: Нb - 115 г/л, эр. - 3,7 Т/л, ЦП - 0,9, тромбоциты - 120 Г/л, лейкоциты - 18,1 Г/л, нейтрофилы: палочкоядерные - 19%, сегментоядерные - 45%; эозинофилы - 4%, лимфоциты - 30%, моноциты - 2%, СОЭ – 24 мм/ч. ЭКГ, рентгенография ОГК, ЭхоКГ (ФВ 0,26) – прилагается.
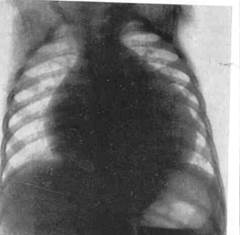
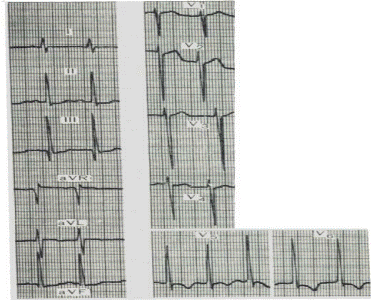

 Дайте ответы на вопросы:
Дайте ответы на вопросы:
1. Выделите основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставьте диагноз
4. Составте план обследования.
5.Составте план лечения.
Cитуационная задача №3
Мальчик 10 лет. Жалобы на повышение температуры тела, вялость, двукратную рвоту, повышенную потливость, появление отеков на нижних конечностях. Две недели назад прооперирован по поводу врожденного порока сердца, в удовлетворительном состоянии выписан домой. Об Объективно: отставание в физическом развитии, бледность с цианотичным оттенком кожных покровов, потливость, деформация пальцев рук и ног в виде "барабанных палочек" и ногтей в виде "часовых стекол". Температура тела 37,8 ° С, пульс 140 в мин, дыхание 24 в мин, АД 80/40 мм рт.ст. На грудной клетке свежий рубец после операции на сердце. Границы сердца резко расширены, правая на 1,5 см кнаружи от парастернальпои линии, левая доходит до средне-подмышечные линии. При нажатии фонендоскопом выслушивается нежный шум трения перикарда на фоне ослабленной громкости сердечных тонов. Над легкими ведущие хрипы, больше в паравертебральной области. Печень на 4-5 см выступает из-под реберной дуги. На нижних конечностях отмечается пастозность. ЭКГ, ЭхоКГ и рентгенограмма прилагается ..



Дайте ответы на вопросы:
1. Выделите основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставьте диагноз
4. Составте план обследования.
5 Составте план лечения
Cитуационная задача № 4
У девочки 15 лет с системной красной волчанкой жалобы на гипертермию, кашель, затрудненное дыхание, незначительная боль в грудной клетке, уменьшается в сидячем положении. Объективно: состояние тяжелое. Одышка. Сыпь на лице в виде "бабочки". Отек и пульсация шейных вен. ЧСС - 120 в мин, АД - 110/60 мм рт ст. Границы сердца расширены во все стороны. Сердечный толчок разлитой, вялый. Тоны сердца ослаблены, шум трения перикарда при положении на левом боку. Гепатоспленомегалия, асцит. Общий анализ крови: Нb 108 г/л, эр.- 3,4 Т/л; ЦП - 0,9; лейкоциты – 7 Г/л; нейтрофилы: палочкоядерные - 15%, сегментоядерные - 43%; эозинофилы - 6%; лимфоциты - 35% моноциты -1%; СОЭ - 32 мм/ч. В моче следы белка. С-реактивный белок - + + +, серомукоид -500 ед. опт. плотности. Рентгенограмма, ЭхоКГ и ЭКГ прилагается.




 Дайте ответы на вопросы:
Дайте ответы на вопросы:
1. Выделите основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставьте диагноз
4. Составте план обследования.
5.Составте план лечения.
Cитуационная задача № 5
В Андрея В., 3 лет, после перенесенного ОРВИ две недели назад появилась вялость, одышка в состоянии покоя. Лечился амбулаторно. Анамнез жизни. Рос i развивался в удовлетворительном материальных условиях. НЕ болел. Атопический дерматит с 6 мес. Прививки - по календарю. Заболеваний сердца в семье не было.
При осмотре состояние ребенка тяжелое. Больной адинамiчний, отказывается от iжи, периодически стонет. Кожа бледная, перирбитальний и периоральный цианоз, пастознiсть нижних конечностей. Одышка до 40 в мин. В легких на фоне жесткого дыхания выслушиваются одиночные сухие i середньопухирчастi влажные хрипы. ЧСС - 180 в мин., Пульс слабого наполнения, аритмiчний. АД 60/40 мм рт ст. Сердечный толчок разлитой, ослабленный Границы сердца расширены влево до lin.axillaris ant., Вправо до lin. parasternalis deхst. Тоны сердца ослаблены на верхушке, трехчленный ритм «галопа», акцент II тона над легочной артерией, дующий систолический шум на верхушке сердца, мезодiастолiчний шум в точке Боткина, систолический шум над легочной артерией. Печень выступает на 4 см. из-под реберной дуги.
Общий анализ крови: эр-3, 8х10 / л, Hb-110г / л, КП - 1.0. Лейкоциты 11,810 / л е - 6%, п -10%, с - 67%, л - 13%, м - 4%, СОЭ-25 мм / час.
Анализ крови на активность воспалительного процесса: СIА 0.360 од.оп.щiльн., Серомукоiд 0,330 од.оп.щiльн. ДФА 0.360 од.оп.щiльн. Таслимы 66 Мo. СРБ (+ + +).
ЭКГ - синусовая тахикардия прерывается частыми лiвошлуночковимы экстрасистолами, атрiовентрикулярна блокада 1 степени, систолического перегрузки левого и правого шлуночкiв сердца, перегрузки обоих предсердий.
ЭхоКГ-систолическая дисфункция левого желудочка, фракция выброса 30%, дилатация всех отделов сердца. Посткапиллярных легочная гипертензия.
Регенография ОГК. Кардиомегалия за счет левого и правого желудочков, усиление легочного рисунка, корни легких застойные. (КТI - 0,68).
Дайте ответы на вопросы:
1. Выделите основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставьте диагноз
4. Составте план обследования.
5.Составте план лечения.
Cитуационная задача № 6
Мальчик 9 лет, поступил в стационар с жалобами на длительный субфебрилитет в течение 6 мес. после перенесенной стрептококковой ангины, слабость и утомляемость, плохой аппетит. Со дня рождения был поставлен диагноз: врожденный порок сердца - аортальный порок сердца, двустворчатый аортальный клапан с преобладанием стеноза. Не оперирован. При осмотре состояние тяжелое, t 39ºС. Субиктеричность кожи. На стопах и голенях петехиальная геморрагическая сыпь. Дыхание жесткое. Пульс 135 в мин, прыгающий. АД 85/30 мм.рт.ст. Границы сердца расширены влево. Грубый систолический шум над аортой, диастолический шум по левому контуру грудины. Печень + 3 см, болезненна. Положительный симптом Пастернацкого с обеих сторон. Ан. крови: Эр - 2,7×1012/л; Hb - 79 г/л; ЦП - 1,0; лейкоциты.-16,6×109/л; эоз -1%; п -10%; с -77%; л -8%; м -4%; СОЭ - 61 мм/ч.
Мазок из зева - высеян Viridans streptoccoci.
Ан.крови на стерильность - высеянны Viridans streptoccoci двукратно.
ЭКГ прилагается.


Дайте ответы на вопросы:
1. Выделите основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставьте диагноз
4. Составте план обследования.
5.Составте план лечения.
Cитуационная задача № 7
Больная Р., 9 лет, поступила в стационар с жалобами на длительный субфебрилитет, слабость и утомляемость, плохой аппетит.
Анамнез заболевания: данные жалобы появились после удаления кариозного зуба 4 недели назад. К врачу родители не обращались, проводили лечение самостоятельно жаропонижающими средствами. Однако лихорадка сохранялась, слабость и ухудшение самочувствия нарастали, в связи с чем ребенок был госпитализирован.
Анамнез жизни: девочка родилась от первой нормально протекавшей беременности, срочных родов, в физическом и психомоторном развитии не отставала. В возрасте 1 месяца был выслушан систолический шум с punctum maximum в III-IV межреберье слева от грудины. После обследования диагностирован дефект межжелудочковой перегородки небольших размеров, расположен в мембранозной части субаортальный. В дальнейшем самочувствие девочки оставалось хорошим, признаков сердечной недостаточности не наблюдалось, лечения не получала.
При поступлении: состояние больной тяжелое, очень бледный, вялый, отмечается одышка в покое до 28 в минуту. В легких дыхание везикулярное, хрипов нет. Область сердца визуально не изменена. При пальпации верхушечный толчок разлитой и усиленный, расположен в IV-V межреберье на 2 см кнаружи от левой средне-ключичной линии. В области III-IV межреберье слева определяется систолическое дрожание, диастолическое дрожание в П-Ш межреберье слева от грудины. Границы сердца при перкуссии: правая - по правому краю грудины, верхняя - во II межреберье, левая - на 2 см кнаружи от средне-ключичной линии. При аускультации: в III-IV межреберье слева от грудины выслушивается грубый скребущими тембра систолический шум, связанный с I тоном и занимает 3/4 систолы; шум проводится практически над всей областью сердца. Во II-III межреберье слева от грудины выслушивается протодиастолический шум, который проводится вдоль левого края грудины. Во II межреберье слева - акцент II тона. Частота сердечных сокращений 100 ударов в мин. АО 115/40 мм рт.ст., Живот мягкий, доступен глубокой пальпации, печень выступает на 3 см из-под края реберной дуги пб правой средне-ключичной линии.
Дополнительные данные исследования:
Общий анализ крови: НЬ - 105 г / л, Эр - 4,1 х1012 / л, Лейк -12,0 х109 / л, п / я - 7%, с - 37%, е - 3%, л - 50% , м - 3%, СОЭ - 40 мм / час.
Общий анализ мочи: удельный вес - 1018, белок - 0,05% о, лейкоциты - 2-3 в п / з, эритроциты - отсутствуют.
ЭКГ: синусовая тахикардия, нормальное положение электрической оси сердца, признаки перегрузки правого и левого желудочков.
Дайте ответы на вопросы:
1. Выделите основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставьте диагноз
4. Составте план обследования.
5.Составте план лечения.
Cитуационная задача № 8
Девочка12 лет. Три недели назад после стрептококковой ангины отмечено повышение температуры, общую слабость, вялость, боль и припухлость обоих коленных суставов. Объективно: состояние тяжелое. Оба коленные суставы увеличены в объеме, кожа над ними горячая на ощупь, гиперемирована, движения ограничены, болезненны. Миндалины рыхлые, увеличены. Пульс 56 ударов в мин, ритмичный. АД 100/60 мм рт ст. Границы сердца: левая - на 1 см наружу от средне-ключичной линии, правая - на 1 см наружу от парастернальной линии. На верхушке сердца выслушивается приглушенный 1-й тон, акцент 2-го тона над легочной артерией, дующий систолический шум с ирадиацией в подмышечный участок. Печень +4 см., край болезненный. Ан. крови: Нв 112 г/л, эр. 3,5 Т/л; ЦП -0,9; лейкоциты -10 Г/л; нейтрофилы: п - 15%, с - 43%, эоз- 6%; л - 35% м - 1%; СОЭ - 32 мм/ч. Титр АСЛ-0 450 ед., С-реактивный белок (+++), серомукоид -0,8 ед, ДФА - 300 ед., сиаловые к-ты 250 ед. ЭхоКГ: расширение левого предсердия и желудочка на фоне уплотненного, размытого митрального клапана. Фракция выброса 35%.



Дайте ответы на вопросы:
1. Выделите основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставьте диагноз
4. Составте план обследования.
5.Составте план лечения.
Задача № 9
Мальчик Ц., 1 год 2 мес., Поступил в отделение с жалобами на снижение аппетита, рвоту, потерю массы тела, влажный кашель.
Из анамнеза известно, что до 1 года ребенок развивался соответственно возрасту, ходит самостоятельно с 10 месяцев. В возрасте 11,5 месяцев перенес острое респираторное заболевание, сопровождавшееся катаральными явлениями и абдоминальным синдромом (боли в животе, жидкий стул), отмечалась субфебрильная температура. Указанные изменения сохранялись в течение 7 дней.
Через 2-3 недели после выздоровления родители отметили, что ребенок стал быстро уставать при физической нагрузке во время игр, отмечалась одышка. Состояние постепенно ухудшалось: периодически появлялись симптомы беспокойства и влажного кашля в ночные часы, рвота, ухудшился аппетит, мальчик потерял в весе, обращала на себя внимание бледность кожных покровов. Температура не повышалась. Участковым педиатром состояние расценено как проявление железодефицитной анемии, ребенок направлен на госпитализацию для обследования.
При поступлении состояние расценено как тяжелое, аппетит снижен, неактивен. Кожные покровы, зев бледно-розовые. Частота дыхания 44 в 1 минуту, в легких выслушиваются единичные влажные хрипы в нижних отделах. Область сердца: визуально - небольшой сердечный левосторонний горб, пальпаторно - верхушечный толчок разлитой, площадь его составляет примерно 8 см2, перкуторно - границы относительной сердечной тупости: правая - по правому краю грудины, левая - по передней подмышечной линии, верхняя - II межреберье , аускультативно - ЧСС - 140 ударов в мин, тоны сердца приглушены, в большей степени I тон на верхушке, на верхушке выслушивается негрубым тембра систолический шум, занимающий 1/3 систолы, связанный с I тоном. Живот мягкий, печень +6 см по правой срединно-ключичной линии, селезенка +1 см. Мочеиспускание свободное, безболезненное.
Данные дополнительных обследований:
Общий анализ крови: НЬ - 110 г / л * Эр -4,1 х1012 / л, Лейк - 5,0 x109 / л, п - 2%, с - 56%, л - 40%, м - 2%, СОЭ - 10 мм / час.
ЭКГ: низкий вольтаж комплексов QRS в стандартных отведениях, синусовая тахикардия до 140 в минуту, угол альфа -5 °. Признаки перегрузки левого предсердия и левого желудочка. Отрицательные зубцы Т в I, II, aVL, V5, V6 отведениях, RV5 <RV6.
Рентгенография грудной клетки в прямой проекции: расширение правого и левого контуров сердца, легочный рисунок усилен. КТИ - 60%.
ЭхоКГ: увеличение полости левого желудочка и левого предсердия, фракция изгнания составляет 40%.
Дайте ответы на вопросы:
1. Выделите основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставьте диагноз
4. Составте план обследования.
5 Составте план лечения
Задача № 10
Мальчик 11 лет, который получал терапию дома по поводу нетяжелым течением внебольничной пневмонии (азитромицин, ацетилцистеин, симптоматические мероприятия), стал жаловаться на одышку, выраженное сердцебиение. Врач госпитализировал ребенка в педиатрическое стационара.
Объективы активно при поступлении: Состояние тяжелое, отмечается одышка в покое. Отек и пульсация шейных вен. ЧСС - 120 в мин, АД - 110/60 мм рт ст. Границы сердца резко расширены, правая на 1,5 см кнаружи от парастернальпои линии, левая доходит до средне-подмышечные линии. При нажатии фонендоскопом выслушивается нежный шум трения перикарда на фоне ослабленной громкости сердечных тонов. Над легкими влажные хрипы в большом количестве, больше в паравертебральной области. Печень на 4-5 см выступает из-под реберной дуги. На нижних конечностях отмечается пастозность. ЭКГ, ЭхоКГ и рентгенограмма прилагаются.
Дайте ответы на вопросы:
1. Выделите основной клинический синдром.
2. Провести дифференциальную диагностику.
3. Поставьте диагноз
4. Составте план обследования.
5 Составте план лечения
7. ЛІТЕРАТУРА
Основна література
1. Белозеров Ю.М. Детская кардиология. – М.:Медпресс-информ. – 2004. – 600 с.
2. Белозеров Ю.М., Болобиков В.В. Ультразвуковая семиотика и диагностика в кардиологии детского возраста. –М.: МЕДпресс, 2001. -176 с.
3. Волосовець О.П., Савво В.М., Кривопустов С.П. Вибрані питання дитячої кардіоревматології. – Х.: «ТНЦ», 2006. – 256 с.
4. Кушаковский М.С., Журавлева Н.Б. Аритмии и блокады сердца: Атлас электрокардиограмм. – Л.: Медицина, 1981. - 340 с.
5. Лазоришинец В.В., Волосовец А.П., Кривопустов С.П., Лосева Е.А., Лосев А.А., Лекан Р.И., Зубаренко А.В., Марценюк Ю.О. Врожденные пороки сердца у детей. - Учебное пособие. – Одесса: Друк, 2009. – 174 с.
6. Мутафьян О.А. Врожденные пороки сердца у детей. – СПб.: Невский Диалект, 2002. – 331 с.
7. Мутафьян О.А. Кардиомиопатии у детей и подростков. – Спб.: Издательство «Диалект», - 2003. - 272 с.
8. Осколкова М.К., Куприянова О.О. Электрокардиография у детей. –М.: МЕДпресс, 2001. - 352 с.
9. Первинна артеріальна гіпертензія у дітей та підлітків /За ред. В.Г. Майданника, В.Ф. Москаленка. ‑ К. - 2007.- 389 с.
10. Nelson textbook 18th Edition by Robert M. Kliegman, MD, Richard E. Behrman, MD, Hal B. Jenson, MD and Bonita F. Stanton, MD. Видавництво: SAUNDERS. – 3200 р.
Додаткова література
1. Белоконь Н.А., Кубергер М.Б. Болезни сердца и сосудов у детей. В 2-х том.- М.:Медицина, 1987. - 928 с.
2. Кардиология и ревматология детского возраста /Под ред. Г.А.Самсыгиной и М.Ю.Щербаковой. – М.: ИД Медпрактика. – М., 2004. - 774 с.
3. Коровина Н.А., Гаврюшова Л.П., Творогова Т.М. Вегетативные дистонии у детей /пособие для врачей/ М., 2000. - 62 с.
4. Крючко Т.О., Пеший М.М., Танянська С.М. Дитяча кардіологія (частина ІІ). Навчальний посібник . – Полтава, 2007.- 175с.
5. Леженко Г.О., Волосовець О.П., Кривопустов С.П., Прохоров Є.В., Пашкова О.Є., Подліанова О.І. Синдром недиференційованої дисплазії сполучної тканини у дітей та підлітків (поширеність, особливості діагностики та лікування). Монографія. – Запоріжжя: Видавництво Запорізького державного медичного університету, 2006. – 134 с.
6. Макаров Л.М. Холтеровское мониторирование. М.: Медпрактика . - 2000. - 213 с.
7. Мутафьян О.А. Артериальные гипертензии и гипотензии у детей и подростков . –Спб.: Невский диалект, М.:Издательство БИНОМ, 2002. – 144 с.
8. Мутафьян О.А. Пороки и малые аномалии сердца у детей и подростков / СПб.: Издательский дом СПб МАПО, 2005. – 480 с.
9. Педіатричні аспекти ведення дітей з природженими вадами серця. Навчальний посібник для студентів ВМНЗ IV рівня акредитації та лікарів-інтернів / За ред. О.П. Волосовця, Г.С. Сенаторової, М.О. Гончарь. – Тернопіль: ТДМУ, 2008. – 176 с.
10. Пєший М.М. Дитяча кардіологія /Клінічні лекції/. Полтава. - 2006. – 194 с.
11. Рыбакова М.К., Алехин М.Н., Митьков В.В. Практическое руководство по ультразвуковой диагностике. Эхокардиография. Издание 2-е. ВИДАР, 2008г. -544 с.
12. Середа Ю.В. Электрокардиография в педиатрии: Учебное пособие. Спб.: «Элби-Спб», - 2004. – 101 с.