ВРЕМЕННАЯ ИММОБИЛИЗАЦИЯ ПРИ ПЕРЕЛОМАХ КОСТЕЙ
Переломы
Переломы — это деформации или нарушения целостности кости, возникающие при избытке силы, приложенной по длине кости. Переломы классифицируются по структуре (поперечные, спиральные, косые, сегментарные, оскольчатые), по локализации (диафизарные, метафизарные, эпифизарные) и сочетанные с повреждением окружающей кожи и мягких тканей (открытые или закрытые).
Линия патологического перелома проходит через патологический очаг, изменяющий прочность кости при нарушениях ее обмена или из-за опухоли.
Клинические проявления: боль, отек, деформация, нестабильность и крепитация, экхимозы. Для диагностики требуется рентгенологическое обследование как минимум в двух проекциях с обязательным захватом суставов выше и ниже места поражения.
Осмотр включает поиск других повреждений, оценку кровообращения и неврологических отклонений в пораженной конечности. Открытые переломы должны неотложно осматриваться ортопедом, в условиях операционной следует немедленно произвести первичную хирургическую обработку раны для профилактики остеомиелита.
Первичная хирургическая обработка должна быть произведена в первые 6-8 ч после травмы, рана чаще всего наглухо не зашивается. Омертвевшие ткани удаляют, перелом иммобилизуют наружным фиксатором или пластиковой шиной.
Сочетанные повреждения сосудов требуют раннего восстановления целостности и лечения, так как необратимая мышечная ишемия возникает в первые 6-8 ч после травмы. При ишемии освобождение фасциальных влагалищ необходимо для профилактики тоннельного синдрома при реперфузии конечности. Синдром жировой встречается у некоторых пациентов при множественных переломах длинных трубчатых костей. Возникает через 2-3 дня после травмы и характеризуется гипоксемией, спутанностью сознания, лихорадкой и преходящими петехиями. Лечение заключается в дыхательной поддержке и использовании кортикостероидов.
Повреждения нервов могут сочетаться с переломами. Клинические проявления варьируют от нейрапраксии (преходящее, возвращающееся ухудшение функции нерва) и аксонотмеза (аксоны пересечены, но оболочка нерва интактна и возможна регенерация) до самых тяжелых необратимых форм нейротмеза, при которых нерв пересечен полностью. Целостность пересеченного нерва должна быть восстановлена так быстро, как только это возможно (при фиксации перелома или первичной хирургической обработке раны).
Повреждения суставов обязательно исследуются рентгенологически для исключения внутрисуставных переломов, которые часто требуют хирургического лечения. Осмотр важен для выявления нестабильности связочного аппарата, что излечивается иммобилизацией или восстановлением (при частичном повреждении). Артроскопия — ценный метод инструментального обследования и лечения повреждений суставов, наиболее часто используется при патологии коленного и плечевого суставов. Хирургическую артро-скопию применяют при разрывах мениска, остеохондральных переломах, дегенерации хряща, синовитах, нестабильности плеча из-за краевых разрывов в суставной ямке плечевого сустава или внутрисуставных не жестко фиксированных образованиях, при разрывах передней крестообразной связки. При сопоставлении отломков открытым хирургическим способом длительность заболевания и время реабилитации уменьшаются.
Патологические переломы
Стрессорные, или патологические, переломы возникают, при повторных нагрузках на кость, не вызывающих повреждения изолированными силами такой же мощности. Переломы такого ряда возникают после длинных пеших переходов, бега трусцой и других физических нагрузок. Рентгенологические признаки могут быть не очень выражены, необходимо смотреть периостальную реакцию. Лечение: иммобилизация.
Эпифиолиз
Рост конечностей в длину осуществляется за счет ростковой зоны, прилежащей к эпифизу длинных трубчатых костей. Зона временной кальцификации — это наиболее слабый участок кости, именно поэтому здесь возникают переломы. Широко применяется классификация повреждений ростковой зоны по Сальтеру—Гаррису ( Salter—Harris).
I тип: поперечный перелом через метафиз с затрагиванием ростковой зоны; хороший прогноз после закрытой репозиции.
II тип: частичный перелом через зону роста, выходящий через метафиз кости; также хороший прогноз при закрытой репозиции.
III тип: продольный перелом через суставную поверхность и эпифиз, затем поперечно через метафиз и зону роста; прогноз хороший только при восстановлении анатомических соотношений.
IV тип: продольный перелом через эпифиз, ростковую зону и метафиз; обычно необходима открытая репозиция, высокий риск нарушения роста конечности в дальнейшем.
V тип: повреждение зоны роста по типу раздавливания; в дальнейшем высокий риск нарушения роста конечности.
Дети с переломами выздоравливают быстрее, чем взрослые. Большое значение для выздоровления имеет величина угловой деформации. Однако различие в росте конечностей возникает после перелома, угловая деформация может увеличиваться так же как у взрослых.
Для лечения закрытых переломов используют пластиковые шины. Осложнения при этом способе включают: отек, который нарушает циркуляцию и вызывает ишемию конечности; пролежни и нейрапраксию. Нейроциркуляторные нарушения при использовании шины лечатся поддерживающей повязкой и подкладыванием мягкой подушечки для уменьшения давления. Измерение фасциального давления должно быть правилом для исключения тоннельного синдрома. Повышение фасциального давления служит показанием к неотложной хирургической фасциотомии. Шины накладывают с захватом проксимального и дистального суставов по отношению к поврежденной кости. Корсет применяют при переломах позвоночника.
Наружную фиксацию используют при открытых переломах с повреждением или потерей мягких тканей. Спицы, введенные выше и ниже места перелома, соединяют внешними фиксаторами, стабилизируют перелом и дают оперативный доступ к ранам. Другой способ стабилизации перелома — вытяжение. У маленьких детей применяют кожное липкопластырное вытяжение, у более старших и взрослых для вытяжения используют поперечную чрескожную спицу.
ВРЕМЕННАЯ ИММОБИЛИЗАЦИЯ ПРИ ПЕРЕЛОМАХ КОСТЕЙ
Лечение. Предплечье и кисть фиксируют по ладонной поверхности транспортной шиной. Больного направляют в травмпункт.
При переломах без смещения отломков кисть и предплечье иммобилизуют гипсовой лонгетой на 4—5 нед. Реабилитация 1—2 нед. Трудоспособность восстанавливается через 1 — 1,5 мес • При переломах со смещением отломков под местным обезболиванием производят репозицию. Больной лежит на столе, пострадавшая рука, отведенная и согнутая в локтевом суставе, находится на приставном столике. Помощники осуществляют тягу по оси предплечья (за I и II—III пальцы, противотяга — за плечо). При постепенно нарастающей тяге кисть перегибают через край стола и отводят ее в локтевую сторону. Травматолог пальпаторно проверяет стояние отломков и направление линии между шиловидными отростками. Не нарушая тяги, накладывают гипсовую лонгету по тыльной поверхности от головок пястных костей до локтевого сустава с обязательным захватом предплечья на 3/4 окружности.
После контрольной рентгенографии снимают мягкий бинт и дополнительно накладывают гипсовую шину, фиксирующую локтевой сустав. Локтевой сустав освобождают через 3 нед. Общий срок иммобилизации — 6—8 нед. Контрольную рентгенографию для исключения рецидива смещения производят через 7—10 дней после репозиции. Реабилитация 2— 4 нед. Сроки нетрудоспособности 1,5—2 мес.
В первые дни нужно следить за состоянием пальцев. Излишнее сдав-ление гипсовой повязкой может вызвать увеличение отека и неврит периферических нервов.
При явлениях нарушения кровообращения мягкий бинт разрезают и края лонгеты слегка отгибают. Активные движения пальцами больному разрешают со 2-го дня (рис. 26).
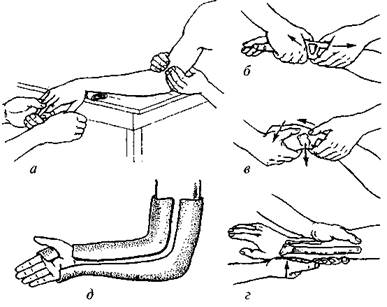
Рис. 26. Этапы (а-д) репозиции и иммобилизации при переломах лучевой кости.