Болезнь Кьясанурского леса
| Дополнительно: |
|
Начиная с 1955 года в Индии, на небольшой территории тропических лесов в штате Майсор, провинции Шимога (южная часть страны) ежегодно регистрировались вспышки ранее неизвестной болезни среди лиц, работавших на заготовке леса. Все случаи заболеваний приходились на весенне-летние месяцы, а наибольшая часть их наблюдалась в апреле-мае. Практически все заболевшие отмечали, что за 7- 10 дней до начала заболевания они подвергались нападению клещей.
В 1957 году T.H.Work и его коллеги от обезьян и больных людей выделели вирус - возбудитель данного заболевания. Последующие экспериментальные работы показали, что вирусы достаточно хорошо культивируются. Было доказана их патогенность для белых мышей и обезьян.
Синонимы: Кьясанурская лесная болезнь Индии; Fievre hemorragique de la foret de Kyasanur; Maladie de la foret de Kyasanur.
Болезнь Кьясанурского леса (БКЛ) - острое природно-очаговое арбовирусное заболевание, характеризующееся тяжелым течением с выраженным геморрагическим синдромом.
Впервые как самостоятельная клиническая единица болезнь Кьясанурского леса была обнаружена в тропических лесах западной области Майсур в южной Индии в 1957 г.
Этиология. Возбудитель относится к экологической группе арбовирусов семейства тогавирусов рода флавивирусов (группа В). В отличие от других вирусов этой группы он ассоциирован не с энцефалитом, а с геморрагической лихорадкой. Вирус близок к возбудителям омской геморрагической лихорадки, желтой лихорадки и денге. Геном вируса представлен односпиральной РНК. В настоящее время геном вируса тщательно исследуется, проведено секвенирование важнейших белков вириона по результатам которых возможно получение рекомбинантной вакцины.
Эпидемиология. Переносчиками инфекции для человека служат клещи вида Haemaphysalis spinigera, из которых закономерно выделяется вирус.
|
В настоящее время принято считать, что основная роль в циркуляции вирусов в природе принадлежит клещам H. spinigera, которые не нападают на людей, но паразитируют на мелких лесных млекопитающих и являются основными хранителями вирусов в межэпидемический период.
Клещи Haemaphysalis spinigera в свою очередь инфицируются в личиночной и нимфальной стадиях при питании на мелких млекопитающих, а при переходе в имагинальную стадию развития преимущественно нападают на крупных млекопитающих (коровы, обезьяны) и птиц.
В некоторых очагах роль переносчика инфекции выполняют клещи Rhipicephalus ramachandrai.
Следует отметить, что обнаружение в 1957 году множества погибших обезьян, явилось первым сигналом появления неизвестной ранее болезни. Эпизоотии наблюдались среди обезьян Macaca radiata и Presbytis entellus, в изобилии аселяющих эту местность. Среди крупных животных именно эти виды приматов играют важную роль в поддержании циркуляции вируса.
Патогенез. В основе патогенеза лежат специфическая интоксикация, поражение сосудов, приводящие к обширным кровоизлияниям в желудок, кишечник, почки; гиперплазия ретикулоэндотелиальной системы и дистрофические изменения в печени и сердечной мышце. Патофизиология основных признаков связана с нарушением гемопоэза и повреждением капилляров и определяется специфической локализацией патологического процесса. Возможно, что геморрагический синдром обусловлен диссеминированным внутрисосудистым свертыванием крови различной степени выраженности. Смерть обычно наступает на 2-й неделе заболевания, в тот момент, когда повышается титр антител и температура у больных понижается. Смерти обычно предшествует кома, являющаяся следствием не энцефалита, а энцефалопатии. Морфологические изменения заключаются в некрозе средней зоны печени и появлении ацидофильных цитоплазматических включений, напоминающих тельца Каунсилмена при желтой лихорадке.
|
Симптомы и течение. Инкубационный период составляет не более 8 дней. Заболевание начинается внезапно потрясающим ознобом. Температура тела повышается до 39-40°С. Больные жалуются на сильную головную боль, выраженную общую слабость, мышечные боли (особенно в поясничной области и в мышцах голени). Наблюдаются ретроорбитальные боли, кашель и боли в животе. Кроме того, развиваются фотофобия и полиартралгии. Для начальной фазы болезни весьма характерна генерализованная гиперестезия кожи. В то же время отмечаются апатия, прострация.
С 3-4-го дня болезни состояние больных ухудшается. Появляются тошнота, рвота, жидкий стул, обращают на себя внимание гиперемия видимых слизистых оболочек, инъекция сосудов конъюнктивы и склер. На слизистой мягкого неба возникают папуло-везикулезные элементы, имеющие большое диагностическое значение. В эти же сроки болезни регистрируются кровотечения из носа, десен, желудочно-кишечного тракта (у некоторых больных можно наблюдать кровавую рвоту). Нередко наблюдается кровохарканье. Возможна геморрагическая сыпь на коже (пурпура). Увеличиваются шейные и подмышечные лимфатические узлы, может развиваться генерализованная лимфаденопатия.
До 7-11-го дня болезни температура тела в утренние часы несколько снижается, иногда падает до нормальных цифр, но к вечеру снова повышается. В этой фазе болезни отмечается брадикардия. В легких выслушиваются нежные и грубые сухие хрипы. При кровохарканьи в легких могут выслушиваться звучные мелкопузырчатые влажные хрипы. Живот мягкий, при глубокой пальпации определяется различной интенсивности развитая болезненность. Иногда имеется гепатоспленомегалия.
При лабораторных исследованиях во время первой фазы болезни на 4-6-й день наблюдается лейкопения со снижением общего числа лейкоцитов до 3х109/л. Лейкопения сочетается с нейтропенией, тромбоцитопенией. В моче - умеренное количество лейкоцитов, клетки почечного эпителия. Цереброспинальная жидкость остается нормальной. После афебрильного периода продолжительностью от 7-9-го до 15-21-го дня у 50% больных развивается вторая фаза повышения температуры тела, сохраняющаяся в течение 2-12 дней. Кроме возвращения лихорадки, эта фаза характеризуется тяжелыми головными болями, тугоподвижностью шеи, расстройствами сознания, грубым тремором, головокружением, патологическими рефлексами, а также появлением симптомов, типичных для первой фазы болезни. При очень тяжелых формах течения болезни температура тела повышается до 40-41°С, развивается выраженный геморрагический синдром, обезвоживание организма и может наступить летальный исход. Период реконвалесценции может затягиваться до 30-45-го дня болезни.
Во второй фазе болезни развивается умеренный лейкоцитоз. Результаты люмбальной пункции свидетельствуют о слабо выраженных признаках асептического серозного менингита.
Диагноз и дифференциальный диагноз. Диагноз болезни ставят на основании данных эпиданамнеза, клинических проявлений и результатов лабораторных исследований (острое начало болезни, сильные головные боли, озноб, болезненность в поясничной области и в конечностях, гиперемия слизистых, инъекция сосудов склер и конъюнктив, геморрагический синдром, лейкопения, тромбоцитопения и т.д.). Применяют реакции связывания комплемента и торможения гемагглютинации с парными сыворотками. Возможно выделение вируса из крови, поскольку вирусемия сохраняется в течение продолжительного времени.
Дифференциальный диагноз проводят с другими геморрагическими лихорадками и, прежде всего, с наиболее близкой по этиологии и клиническим проявлениям - омской геморрагической лихорадкой. При последней чаще наблюдаются геморрагические проявления на коже (20-25% больных) и на слизистых оболочках ротоглотки в виде петехиальных элементов.
Лечение. Эффективной этиотропной терапии нет. Применяют патогенетическое и симптоматическое лечение, аналогичное лечению других среднеазиатских геморрагических лихорадок.
Летальность от 1 до 10%. При выздоровлении отмечается длительная астенизация. Стойких резидуальных явлений, как правило, не наблюдается.
Профилактика и мероприятия в очаге.В связи с тем, что основным путем заражения является трансмиссивно-клещевой, большое значение в профилактике заболевания имеет своевременное применение репеллентов (диметилфтолат, дибутилфтолат, диэтилтолуамид и др.). Для уничтожения клещей используют акарицидные средства. Предположения о возможности алиментарного и аспирационного путей распространения этого заболевания диктуют необходимость изоляции больного и проведения текущей и заключительной дезинфекции. В 90-х годах разработана высокоэффективная вакцина от этого заболевания, которая с успехом используется в эндемичных районах Индии.
Африканский трипаносомоз
[править]
Материал из Википедии — свободной энциклопедии
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 24 сентября 2011; проверки требуют 12 правок.
| Африканский трипаносомоз | ||

| ||
| Трипаносомы в крови больного человека | ||
| МКБ-10 | B56. | |
| DiseasesDB | 29277 13400 | |
| MedlinePlus | ||
| eMedicine | med/2140 |
Сонная болезнь или африканский трипаносомоз — заболевание людей и животных, вызываемое паразитическимпростейшим вида Trypanosoma brucei, рода Trypanosoma, переносчиком которого является муха цеце. Существуют три морфологически идентичных подвида возбудителя: T. brucei brucei — возбудитель заболевания у домашних и диких животных, T. brucei gambiense — возбудитель гамбийской (западноафриканской) сонной болезни людей и T. brucei rhodesiense — возбудитель родезийской (восточноафриканской) сонной болезни людей. Эндемично в ряде регионов Африки южнее пустыни Сахара, охватывающих территории 36 стран с населением 60 млн человек. В настоящее время сонной болезнью инфицированы от 50 до 70 тысяч человек, причём за 2003—2006 гг. это число уменьшилось[1]. Известно три крупных эпидемии: в 1896—1906, в 1920 и в 1970.
Входит в основной список забытых болезней ВОЗ.
Править]История
В 1896—1906 годах Уганду и бассейн реки Конго поразила эпидемия сонной болезни. Болезнетворный агент и переносчик инфекции открыл в 1902—1903 годах Дэвид Брюс. Первое эффективное лекарство атоксил (на основе мышьяка) было разработано Паулем Эрлихом и Киоши Шига и введено в практику в1910 году. Препарат, однако, оказался токсичным для человека и мог вызвать слепоту в 82% случаев.
В 1920 году началась новая эпидемия, остановленная благодаря созданию мобильных медицинских бригад и активному обследованию людей, находящихся в зоне риска заражения. В результате к 1965 году болезнь была практически побеждена, бригады расформированы, обследования прекращены, из-за чего уже в 1970 году произошло повторное появление сонной болезни. Вплоть до 1998 года число случаев африканского трипаносомоза возрастало, затем началось его снижение.
Править]Этиология
Основная статья: Trypanosoma brucei
Подвиды простейшего Trypanosoma brucei, T. b. gambiense и T.b. rhodesiense, являются возбудителями соответственно Западноафриканского трипаносомоза и Восточноафриканского трипаносомоза. Заражение человека происходит при укусе насекомого-переносчика — мухи цеце (р. Glossina). Обычно заражение человека возбудителем западноафриканского трипаносомоза происходит недалеко от водоёмов и вдоль берегов рек, в то время как заражение возбудителем восточноафриканского трипаносомoза — в саваннах и на местах недавно вырубленных тропических лесов. Человек является основным хозяином для T. b. gambiense и случайным хозяином для T. b. rhodesiense, зооноза, преимущественно поражающего домашний скот и диких животных. Паразиты морфологически идентичны: плоские, продолговато-веретенообразны по форме, от 12 до 35 мкм в длину и 1,5 — 3,5 мкм в ширину. Подвижны, для перемещения используют тянущуюся вдоль тела волнистую полупрозрачную (ундулирующую) мембрану. Из организма инфицированного человека обычно выделяют трипомастигоит.
Править]Патогенез
После инокуляции паразита, местная воспалительная реакция приводит к образованию зудящего, болезненного шанкра (T. rhodesiense) и регионарной лимфаденопатии (T. rhodesiense и T. gambiense). Впоследствии, когда паразит проникает в кровь и лимфоретикулярную систему, развивается ранняя — гемолимфатическая — стадия заболевания. Поздняя стадия заболевания развивается вследствие проникновения паразита в центральную нервную систему, где развивается менингоэнцефалит. Иммунный ответ на инфекцию характеризуется, прежде всего, выработкой специфических антител классаIgM, которым на ранней стадии удается контролировать паразитемию. Однако, благодаря высокой изменчивости поверхностных антигенов трипаносом,иммунный ответ чаще всего неспособен полностью справиться с инфекцией. Антигенной изменчивостью также объясняют характерный для африканского трипаносомоза возвратно-рецидивирующий характер паразитемии. Изменения в головном мозге и других органах, прежде всего в сердце и серозных оболочках, характеризуются периваскулярной инфильтрацией лимфоцитов, плазмоцитов и макрофагов. Пролиферация микроглии и астроцитов ассоциирована с выраженностью деструкции нейронов и демиелинизацией.
Править]Развитие болезни
После укуса мухи цеце начинается инкубационный период, который длится 1-3 недели. На месте укуса иногда формируется трипаносомидный шанкр, в котором паразиты активно размножаются, проникая в ткани, кровь и лимфу, и который исчезает через 5-7 дней. Первыми симптомами являются приступы лихорадки, головные боли и боли в суставах, часто сильно увеличиваются в размерах лимфатические узлы. У некоторых больных формируются большие вздутия шейных и затылочных узлов (признак или симптом Уинтерботтома). Если не начать лечение, болезнь продолжает прогрессировать, вызываяанемию, нарушения в работе сердца, почек, эндокринной системы.
Через 3-6 недель при родезийской форме и через несколько лет при гамбийской трипаносомы проникают сквозь гематоэнцефалический барьер в центральную нервную систему. Начинается вторая неврологическая фаза болезни, на которой главными симптомами становятся спутанность сознания, нарушение координации, сенсорные расстройства. Поначалу у больного проявляются приступы усталости, сменяющиеся маниакальной гиперактивностью, затем нарушается цикл сна и бодрствования, из-за чего болезнь и получила своё название. Нарушения, проявляющиеся на неврологической стадии, необратимы. Без должного лечения болезнь длится около 5 лет и завершается комой и смертью.
Править]Диагностика
Диагностика заболевания и его стадии основана на обнаружении трипаносом в анализах крови, лимфы и спинномозговой жидкости (СМЖ). Во влажном препарате ведётся поиск подвижных трипаносом, кроме того, анализируется фиксированный и окрашенный по Романовскому-Гимзе препарат. Перед микроскопированием могут применяться различные методы (дифференциальное центрифугирование, центрифугирование слоя лейкоцитов в микрогематокритных трубках, анионообменное центрифугирование и мембранная фильтрация) для увеличения концентрации клеток паразита. Для выделения возбудителя родезийского трипаносомоза возможно заражение подопытных крыс и мышей, уже через 2-3 дня в их крови появляются трипаносомы.
Править]Лечение
Для лечения сонной болезни традиционно используют сурамин, пентамидин и органические соединения мышьяка. Применяют также эфлорнитин, который был одобрен FDA в качестве средства для лечения гамбийской формы сонной болезни. Лечение выбирают в зависимости от возбудителя (Trypanosoma brucei gambiense или Trypanosoma brucei rhodesiense), наличия или отсутствия поражения ЦНС, побочного действия препаратов и (в ряде случаев) устойчивости возбудителя к лекарственным средствам.
На гемолимфатической стадии (нет изменений СМЖ) гамбийской формы сонной болезни назначают сурамин или эфлорнитин. Препарат резерва —пентамидин. На менингоэнцефалитической стадии (есть изменения СМЖ) назначают эфлорнитин.
На гемолимфатической стадии родезийской формы сонной болезни назначают сурамин, препаратом резерва служит пентамидин. Поскольку сурамин и пентамидин плохо проходят через гематоэнцефалический барьер, а эфлорнитин в отношении Trypanosoma brucei rhodesiense не всегда активен, на менингоэнцефалитической стадии назначают меларсопрол. При непереносимости меларсопрола назначают трипарсамид в сочетании с сурамином.
Сурамин высокоэффективен на гемолимфатической стадии заболевания. Однако из-за риска тяжелых побочных эффектов препарат следует вводить под непосредственным наблюдением врача. Для исключения анафилактоидных реакций сначала вводят пробную дозу (100—200 мг в/в). Взрослым назначают по 1 г сурамина в/в на 1, 3, 7, 14 и 21-е сутки; детям — по 20 мг/кг (максимальная доза — 1 г) в/в по такой же схеме. Используют свежеприготовленный 10% водный раствор сурамина, который вводят путём инфузии.
Примерно в 1 случае из 20000 встречается острая тяжелая реакция на препарат, которая может закончиться смертью. Развиваются тошнота, рвота, артериальная гипотония, эпилептические припадки. Кроме того, возможны лихорадка, светобоязнь, зуд, артралгия и сыпь. Из тяжелых побочных эффектов наиболее часто отмечается нефротоксическое действие. В процессе лечения нередко наблюдается преходящая протеинурия. Перед введением каждой дозы необходимо проводить общий анализ мочи. Если протеинурия нарастает или в осадке мочи появляются цилиндры и эритроциты, препарат отменяют. При почечной недостаточности сурамин противопоказан.
Эфлорнитин высокоэффективен на обеих стадиях гамбийской формы сонной болезни. В клинических испытаниях (на которых основывались рекомендации FDA) с его помощью было вылечено более 90% из 600 больных с менингоэнцефалитической стадией заболевания. Препарат назначают в дозе 400 мг/кг/сут в/в дробно, каждые 6 ч в течение 2 нед, затем — по 300 мг/кг/сут внутрь в течение 3-4 нед. Побочные эффекты включают понос, анемию, тромбоцитопению, эпилептические припадки и тугоухость.
Оценка эффективности эфлорнитина при родезийской форме сонной болезни не проводилась.
Недостатки, мешающие широкому внедрению этого препарата — высокие дозы и большая продолжительность курса лечения.
Пентамидин используют в качестве препарата резерва при гемолимфатической стадии сонной болезни, хотя он не действует на некоторые штаммыTrypanosoma brucei rhodesiense. Взрослым и детям препарат вводят в/м или в/в в дозе 4 мг/кг/сут в течение 10 сут. К острым побочным реакциям относятся тошнота, рвота, тахикардия и артериальная гипотония. Как правило, они носят преходящий характер и не всегда требуют отмены препарата. Кроме этого могут наблюдаться нефротоксическое действие, изменения биохимических показателей функции печени, нейтропения, сыпь, гипогликемия и асептические абсцессы.
Меларсопрол — препарат выбора при менингоэнцефалитической стадии родезийской формы сонной болезни. Поскольку препарат эффективен на обеих стадиях заболевания, его также применяют на гемолимфатической стадии при неэффективности или непереносимости сурамина и пентамидина. Однако из-за высокой токсичности меларсопрол не может считаться препаратом выбора при гемолимфатической стадии. Взрослым проводят три трехдневных курса лечения. При этом меларсопрол вводят в дозе 2-3,6 мг/кг/сут в/в дробно, каждые 8 ч в течение 3 сут, затем, после перерыва в 1 нед, — по 3,6 мг/кг/сут дробно, каждые 8 ч в течение 3 сут. Спустя 10-21 сут проводят последний курс лечения — такой же, как второй.
Ослабленным больным до начала лечения меларсопролом в течение 2-4 сут назначают сурамин. В этих случаях рекомендуется начинать лечение с 18 мг меларсопрола, постепенно повышая дозу до обычной. Для детей общая доза препарата должна составлять 18-25 мг/кг; вводят её в течение 1 мес. При этом начинают с 0,36 мг/кг/сут в/в, постепенно повышая дозу с интервалами 1-5 сут до максимальной — 3,6 мг/кг/сут. Всего вводят 9-10 доз.
В связи с высокой токсичностью меларсопрола его вводят крайне осторожно. В некоторых исследованиях частота лекарственной энцефалопатии достигала 18%. Эта патология сопровождается высокой лихорадкой, головной болью, тремором, расстройствами речи, эпилептическими припадками, комой; возможна смерть. При первых признаках энцефалопатии лечение приостанавливают, однако через несколько суток после исчезновения симптомов можно осторожно продолжить введение препарата в более низких дозах.
Попадание препарата в мягкие ткани сопровождается выраженной местной реакцией. Кроме того, наблюдаются рвота, боль в животе, нефротоксическое и кардиотоксическое действие.
Лечение менингоэнцефалитической стадии родезийской формы сонной болезни у лиц, не переносящих меларсопрол, сложно. Один из возможных подходов — назначение трипарсамида в сочетании с сурамином. Однако эта комбинация не всегда помогает, поскольку сурамин плохо проникает через гематоэнцефалический барьер, а трипарсамид действует на Trypanosoma brucei rhodesiense значительно слабее, чем на Trypanosoma brucei gambiense. Трипарсамид вводят по 30 мг/кг (максимальная доза — 2 г) в/в 1 раз в 5 сут — всего 12 доз. Сурамин вводят по 10 мг/кг в/в 1 раз в 5 сут — также 12 доз. Лечение трипарсамидом может сопровождаться энцефалопатией, лихорадкой, рвотой, болью в животе, сыпью, шумом в ушах и нарушениями зрения.
Другой подход заключается в назначении эфлорнитина, однако в отношении Trypanosoma brucei rhodesiense он не всегда активен.
Боле́знь Ча́гаса, или америка́нский трипаносомо́з — болезнь, вызываемая трипаносомами вида Trypanosoma cruzi (простейшие бесцветные организмы, имеющие веретенообразную форму). Впервые описана бразильским исследователем Карлусом Чагасом в 1909 году. Встречается только в Латинской Америке, где причиняет больше смертей, чем любая другая паразитарная болезнь, в том числе малярия[1].
| Содержание [убрать] · 1 Эпидемиология · 2 Патогенез · 3 Клинические проявления · 4 Диагностика · 5 Лечение · 6 Предотвращение · 7 Литература · 8 Ссылки |
Править]Эпидемиология
Трипаносомы обитают только в тропиках — южноамериканский вид Trypanosoma cruzi является возбудителем болезни Шагаса, а африканские виды — сонной болезни. Для Южной Америки это районы от Чили и Аргентины до Мексики. По отчетам о деятельности MSF за 2005 год, приблизительно 1,8 миллиона мексиканцев заражены этоймалоизвестной болезнью.
Переносчиком заболевания являются клопы подсемейства Triatominae. Клопов разносят домашние и дикие животные, грызуны, а также зараженные люди. Сами клопы заражаются при укусе больных людей и могут передавать трипаносомы через неделю-две, а после на протяжении всей жизни (до двух лет).
Заболевание опасно в течение всего года, во всех возрастах, но чаще у детей. Для взрослых характерна бессимптомная форма. Характерны единичные случаи, но при массовом нападении зараженных триатомовых клопов на людей возможны эпидемические вспышки. Заболевание встречается преимущественно в сельской местности или на окраинах городов, где имеются глинобитные и другие ветхие сооружения, в которых обитают триатомовые клопы. Сам больной становится заразным через 9-11 дней после заражения, и уровень опасности снижается только во второй стадии болезни.
Править]Патогенез
Трипаносомы попадают в организм человека через фекалии клопов, во время укуса или при чесании кожи и слизистых возле места укуса.
Естественная восприимчивость людей высокая; среди механизмов передачи — переливание зараженной крови, врожденная форма или молоко инфицированной матери.
 Приматы Macaca radiata и Presbytis entellus (на фотографии) играют важную роль в поддержании циркуляции вирусов болезни Кьясанурского леса в Индии.
Приматы Macaca radiata и Presbytis entellus (на фотографии) играют важную роль в поддержании циркуляции вирусов болезни Кьясанурского леса в Индии.
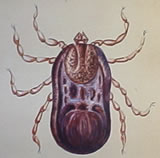 Самка клеща рода Haemaphysalis - рисунок из собраний музея академика Е.Н.Павловского).
Самка клеща рода Haemaphysalis - рисунок из собраний музея академика Е.Н.Павловского).