Электроимпульсная терапия.
Показаниями к электроимпульсной терапии на догоспитальном этапе при купировании наджелудочковых тахикардий с узкими комплексами QRS (пароксизмальной реципрокной АВ узловой тахикардии и ортодромной пароксизмальной реципрокной АВ тахикардии с участием дополнительных предсердно–желудочковых соединений) являются клинические признаки острой левожелудочковой недостаточности (устойчивая артериальная гипотония с САД ниже 90 мм.Hg, аритмогенный шок, отек легких), возникновние тяжелого ангинозного приступа либо синкопального состояния. Как правило достаточно бывает энергии разряда в 50 -100 Дж.
Показания к госпитализации.
Госпитализация показана при впервые зарегистрированных пароксизмах наджелудочковых тахикардий с узкими комплексами QRS, при отсутствии эффекта от медикаментозной терапии (на догоспитальном этапе применяют только одно аритмическое средство), при появлении осложнений, потребовавших проведения электроимпульсной терапии, при часто рецидивирующих нарушениях ритма.
Фибрилляция предсердий
Сама по себе ФП не относится к фатальным нарушениям ритма сердца, связанных с высоким риском внезапной аритмической смерти, в отличие от желудочковых аритмий. Однако здесь имеется одно исключение: ФП у больных с манифестирующим синдромом WPW может привести к чрезвычайно выраженной тахисистолии желудочков и закончиться их фибрилляцией.
Основными прогностически неблагоприятными факторами, связанными с ФП являются:
- угроза развития тромбоэмболических осложнений (в первую очередь ишемических инсультов),
- развитие и (или) прогрессирование сердечной недостаточности.
Помимо этого очень важную роль для больных с ФП имеет качество жизни (трудоспособность, ощущение сердцебиения, страх смерти, нехватка воздуха и т. д.), которое нередко выходит на первый план в субъективной оценке больными тяжести имеющейся у них аритмии и ее прогноза для жизни.
Существуют 2 принципиальные стратегии в лечении больных с ФП:
- восстановление синусового ритма с помощью медикаментозной либо электрической кардиоверсии и последующая профилактика рецидива ФП (rhythm control).
- контроль частоты желудочковых сокращений в сочетании с антикоагулянтной или антиагрегантной терапией при сохраняющейся ФП (rate control).
Выбор наиболее рациональной стратегии у каждого конкретного пациента зависит от многих факторов, и далеко не последнюю роль в этом играет форма ФП.
Согласно опубликованным в 2001 г. совместным Рекомендациям ACC/AHA/ESC по лечению больных с ФП в настоящее время выделяют следующие формы ФП. Эта классификация несколько отличается от применявшейся ранее классификации Европейского кардиологического общества.
1. Впервые выявленная ФП. Обычно это диагноз первого контакта пациента с врачом в тех случаях, когда ФП регистрируется в первый раз. В дальнейшем эта форма ФП трансформируется в одну из следующих.
2. Пароксизмальная форма ФП. Наиболее важной отличительной чертой этой формы ФП является ее способность к самопроизвольному прекращению. При этом у большинства больных продолжительность аритмии составляет менее 7 суток (чаще всего менее 24 часов).
Наиболее частой стратегией лечения больных с пароксизмальной формой ФП является восстановление синусового ритма с последующей медикаментозной профилактикой рецидивов аритмии.
С практической точки зрения важно, что перед восстановлением синусового ритма у больных с пароксизмальной формой ФП, длящейся менее 48 часов, проведение полноценной антикоагулянтной подготовки не требуется, у них можно ограничиться в/в введение 5.000 ед. гепарина.
Больным с пароксизмальной формой ФП, длящейся более 48 часов перед восстановлением синусового ритма необходимо начать проведение полноценной 3-4 недельной антикоагулянтной подготовки варфарином под контролем МНО (целевое значение от 2,0 до 3,0) с последующим его приемом как минимум в течении 4 недель после успешной кардиоверсии.
При этом необходимо понимать, что у больных с пароксизмальной формой ФП, длящейся более 48 часов, восстановление синусового ритма может произойти спонтанно (что является характерной чертой для этой формы ФП) в течение первой недели начатой антикоагулянтной терапии.
3. Устойчивая (персистирующая, persistent) форма ФП. Наиболее важной отличительной чертой этой формы ФП является ее неспособность к самопроизвольному прекращению, однако она может с помощью быть устранена медикаментозной либо электрической кардиоверсии. Кроме этого, устойчивая форма ФП характеризуется значительно большей, чем пароксизмальная форма ФП длительность существования. Временным критерием устойчивой формы ФП является ее продолжительность более 7 суток (вплоть до года и более).
Если раньше, стратегической целью у больных с устойчивой формой ФП являлось восстановление синусового ритма с последующей попыткой медикаментозной профилактикой рецидивов аритмии (rhythm control), то в настоящее время складывается впечатление, у определенной категории больных с устойчивой формой ФП возможно использование альтернативной стратегии – сохранение ФП с контролем частоты желудочковых сокращений в сочетании с антикоагулянтной или антиагрегантной терапией (rate control).
Если у больных с устойчивой формой ФП, врач выбирает стратегию восстановления синусового ритма, то необходимо проведение полноценной антикоагулянтной терапии под контролем МНО (целевое значение от 2,0 до 3,0), которая включает в себя 3-4-х недельную подготовку варфарином перед восстановлением синусового ритма и, как минимум, 4 недельную терапию варфарином после успешной кардиоверсии.
3. Постоянная форма ФП. К постоянной форме относятся те случаи ФП, которые не поддаются устранению с помощью медикаментозной или электрической кардиоверсии, вне зависимости от длительности аритмии.
Стратегической целью у больных с постоянной формой ФП является контроль частоты желудочковых сокращений в сочетании с антикоагулянтной или антиаггрегантной терапией.
Не вызывает сомнений, что временные критерии, которые использованы для разделения ФП на пароксизмальную и устойчивую формы достаточно условны. Однако они имеют важное значение для принятия правильного решения о необходимости проведения антикоагулянтной терапии перед восстановлением синусового ритма.
Вопрос о том, какая из 2-х стратегий лечения пароксизмальной и устойчивой ФП: восстановление и удержание синусового ритма или контроль частоты сокращений желудочков, лучше - представляется достаточно сложным и далеко не ясным, хотя в последние годы здесь наметился определенный прогресс.
С одной стороны, формальная логика и прогностически неблагоприятные факторы, связанные с ФП позволяют думать, что сохранение синусового ритма с помощью постоянного приема антиаритмических препаратов является предпочтительным. С другой стороны не вызывает сомнений, что удержание синусового ритма с помощью постоянного приема антиаритмический препаратов I A, I C или III классов связано с реальной возможностью развития проаритмических эффектов, в том числе и фатальных желудочковых аритмий. В тоже время, отказ от восстановления и удержания синусового ритма, требует проведения постоянной антикоагулянтной терапии, связанной в повышенным риском кровотечений и необходимостью частого контроля уровня антикоагуляции.
Таким образом, врачу скорой помощи на этапе первого контакта с пациентом, имеющим ту или иную форму фибрилляцию предсердий, необходимо решить несколько достаточно сложных вопросов:
1. Нуждается ли в принципе данный больной в восстановлении синусового ритма, или ему требуется медикаментозная коррекция частоты ритма желудочков сердца (форма фибрилляции предсердий, ее длительность, размеры левого предсердия, наличие тромбоэмболических осложнений в анамнезе, наличие электролитных расстройств, заболевания щитовидной железы).
2. Оценить безопасность восстановления синусового ритма на догоспитальном этапе: наличие клапанных пороков сердца, тяжелых органических поражений миокарда (постинфарктный кардиосклероз, дилатационная кардиомиопатия, выраженная гипертрофия миокарда), заболеваний щитовидной железы (гипер- и гипотиреоз), наличие и тяжесть хронической сердечной недостаточности.
3. Если пациент нуждается в восстановлении синусового ритма, то нужно ли это делать на догоспитальном этапе, либо эта процедура должна проводиться в плановом порядке в стационаре после необходимой подготовки.
4. Если пациент нуждается в восстановлении синусового ритма на догоспитальном этапе, необходимо выбрать способ его восстановления: медикаментозная или электрическая кардиоверсия.
Лечение фибрилляций предсердий на догоспитальном этапе
Решение вопроса о необходимости восстановления синусового ритма на догоспитальном этапе в первую очередь от сочетания 2-х факторов: формы фибрилляции предсердий, и от наличия и тяжести расстройств гемодинамики и ишемии миокарда.
Восстанавливать синусовый ритм на догоспитальном этапе необходимо пытаться в следующих ситуациях:
1. Пароксизмальная форма фибрилляции предсердий длительностью менее 48 часов вне зависимости от наличия осложнений: острой левожелудочковой недостаточности (артериальная гипотония, отек легких) или коронарной недостаточности (ангинозные боли, признаки ишемии миокарда на ЭКГ).
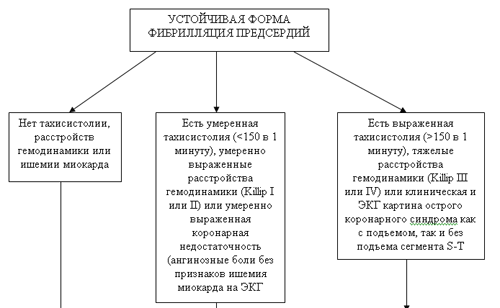
2. Пароксизмальная форма фибрилляции предсердий длительностью более 48 часов, и устойчивая форма фибрилляции предсердий, сопровождающаяся выраженной тахисистолией желудочков (ЧСС 150 и более в 1 минуту) и клинической картиной тяжелой острой левожелудочковой недостаточности, соответствующей по классификации Killip III и IV классу (альвеолярный отек легких и/или кардиогенный шок) либо клинической и ЭКГ картиной острого коронарного синдрома как с подъемом, так и без подъема сегмента S-T.
При всех других формах фибрилляции предсердий, перечисленных ниже и требующих проведения неотложной терапии, не следует стремиться восстанавливать синусовый ритм на догоспитальном этапе.
1. Пароксизмальная форма фибрилляции предсердий длительностью более 48 часов, сопровождающаяся умеренной тахисистолией желудочков (менее 150 в 1 минуту) и клинической картиной умеренно выраженной острой левожелудочковой недостаточности, соответствующей по классификации Killip I и II классу (одышка, застойные влажные хрипы в нижних отделах легких, умеренная артериальная гипотония) или умеренной выраженной коронарной недостаточности (ангинозные боли без признаков ишемии миокарда на ЭКГ).
2. Устойчивая (персистирующая) форма фибрилляции предсердий, сопровождающаяся умеренной тахисистолией желудочков (менее 150 в 1 минуту) и клинической картиной умеренно выраженной острой левожелудочковой недостаточности, соответствующей по классификации Killip I и II классу (одышка, застойные влажные хрипы в нижних отделах легких, умеренная артериальная гипотония) или умеренной выраженной коронарной недостаточности (ангинозные боли без признаков ишемии миокарда на ЭКГ).
3. Постоянная форма фибрилляции предсердий, сопровождающаяся тахисистолией желудочков и клинической картиной острой левожелудочковой любой тяжести или коронарной недостаточности любой степени выраженности.
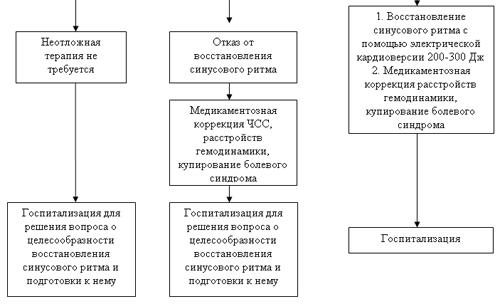
Во всех этих ситуациях на догоспитальном этапе целесообразно ограничиться медикаментозной терапий, направленной на урежение ЧСС, уменьшения признаков острой левожелудочковой недостаточности (коррекция АД, купирование отека легких) и купирование болевого синдрома с последующей госпитализацией больного.
Существуют 2 способа восстановления синусового ритма при фибрилляции предсердий на догоспитальном этапе: медикаментозная и электрическая кардиоверсия.
Медикаментозная кардиоверсия на догоспитальном этапе может использоваться для купирования фибрилляции предсердий, не сопровождающейся расстройствами гемодинамики и при величине корригированного интервала Q-T на ЭКГ менее 450 мс.
При наличии показаний для купирования фибрилляции предсердий на догоспитальном этапе у больных, у которых имеются тяжелые расстройства гемодинамики (отек легких, кардиогенный шок), должная использоваться электрическая кардиоверсия.
Алгоритм действий на догоспитальном этапе при постоянной форме фибрилляции предсердий.
Фармакотерапия.
Для проведения медикаментозной кардиоверсии на догоспитальном этапе в арсенале врача скорой помощи, к сожалению, имеется только один препарат, относящийся к антиаритмическим средствам I A класса – новокаинамид. Для купирования фибрилляции предсердий новокаинамид вводится в/в медленно в дозе 1000 мг в течение 8-10 мин. (10 мл 10% раствора, доведенные до 20 мл изотоническим раствором хлорида натрия) с постоянным контролем АД, ЧСС и ЭКГ. В момент восстановления синусового ритма введение препарата прекращается. В связи с возможностью снижения АД он вводится в горизонтальном положении больного, при заготовленном шприце с 0,1 мг фенилэфрина (мезатона).
При исходно пониженном АД в один шприц с прокаинамидом набирается 20-30 мкг мезатона (фенилэфрина).
Эффективность новокаинамида в отношении купирования пароксизмальной формы фибрилляции предсердий в первые 30-60 минут после введения относительно невысока и составляет 40 – 50%.
К побочным эффектам относятся: аритмогенное действие, желудочковые нарушения ритма вследствие удлинения интервала QT; замедление атривентрикулярной проводимости, внутрижелудочковой проводимости (возникают чаще в поврежденном миокарде, проявляются на ЭКГ уширением желудочковых комплексов и блокадами ножек пучка Гиса); артериальная гипотензия (вследствие снижения силы сердечных сокращений и вазодилатирующего действия); головокружение, слабость, нарушения сознания, депрессия, бред, галлюцинации; аллергические реакции.
Одной из потенциальных опасностей применения новокаинамида для купирования мерцательной аритмии является возможность трансформации фибрилляции предсердий в трепетание предсердий с высоким коэффициентом проведения на желудочки сердца и развитием аритмогенного коллапса
Для того, чтобы избежать такого осложнения во время купирования фибрилляции предсердий с помощью новокаинамида, рекомендуется перед началом его применения ввести в/в 2,5 – 5,0 мг верапамила (изоптина). С одной стороны это позволяет замедлить скорость проведения возбуждений по АВ соединению, и таким образом, даже в случае трансформации фибрилляции предсердий в трепетание предсердий, избежать выраженной тахисистолии желудочков. С другой стороны, у небольшого числа больных верапамил сам может оказаться достаточно эффективным антиаритмическим препаратом для купирования фибрилляции предсердий.
Противопоказаниями к применению прокаинамида являются: артериальная гипотензия, кардиогенный шок, хроническая сердечная недостаточность; синоатриальная и AV-блокады II и III степени, внутрижелудочковые нарушения проводимости; удлинение интервала QТ и указания на эпизоды пируэтной тахикардии в анамнезе; выраженная почечная недостаточность; системная красная волчанка; повышенная чувствительность к препарату.
Амиодарон, учитывая особенности его фармакодинамики не может быть рекомендован как средство быстрого восстановления синусового ритма у больных с фибрилляцией предсердий.
В арсенале медикаментозной кардиоверсии фибрилляции предсердий недавно появился новый, чрезвычайно эффективный отечественный препарат, относящийся к III классу антиаритмических средств, - нибентан. Препарат существует только в форме для в/в введения. Его эффективность в отношении купирования пароксизмальной формы фибрилляции предсердий в первые 30 – 60 минут после введения составляет около 80%. Однако, учитывая возможность развития таких серьезных проаритмических эффектов как полиморфная желудочковая тахикардия типа «пируэт», применение нибентана возможно только в стационарах, в условиях блоков интенсивного наблюдения и отделений кардиореанимации. Нибентан не может применяться врачами бригад скорой помощи.
Нередко, при наличии тахисистолии и при отсутствии показаний к восстановлению синусового ритма у больных с фибрилляцией предсердий на догоспитальном этапе, требуется добиться урежения частоты сердечных сокращений до 60 – 90 в 1 минуту.
Средством выбора для контроля частоты сердечного ритма являются сердечные гликозиды: 0,25 мг дигоксина (1 мл 0,025 % раствора) в 20 мл изотонического раствора хлорида натрия вводятся в/в медленно болюсно. Дальнейшая тактика определяется в стационаре.
Побочные эффекты дигоксина (проявления дигиталисной интоксикации): брадикардия, AV-блокада, предсердная тахикардия, желудочковая экстрасистолия; анорексия, тошнота, рвота, диарея; головная боль, головокружение, нарушение зрения, синкопальное состояние, возбуждение, эйфория, сонливость, депрессия, нарушения сна, спутанность сознания.