КИНЕТИКА ВОСПАЛИТЕЛЬНОГО ПРОЦЕССА
Сопряжение воспаления с иммунитетом для репарации обес печивается участием всех систем защиты организма в уникал ной реакции терминальных сосудов и соединительной ткан„, которая составляет сущность воспаления.
Как известно, защиту организма определяют неспецифические факторы и иммунологическая реактивность, или иммунный ответ.
Неспецифические факторы защиты и иммунологическая реактивность [по Петрову Р.В., 1982]
| Неспецифические факторы защиты | Иммунологическая реактивность |
| (иммунный ответ) | |
| Фагоцитоз | Антитела |
| Система комплемента | Гиперчувствительность |
| немедленного типа (ГНТ) | |
| Интерферон | Гиперчувствительность |
| замедленного типа(ГЗТ) | |
| Лизоцим | Иммунологическая память |
| Пропердин | Иммунологическая толерант- |
| ность | |
| Гидролитические фрагменты | Идиотипы — антиидиотипы |
| Бактерицидные субстанции тканей | Фагоцитоз |
| Непроницаемость покровов | Система комплемента |
В становлении иммунитета при воспалении велика роль ка фагоцитоза, так и системы комплемента. Место фагоцитоза, осуществляемого полиморфно-ядерными лейкоцитами (ПЯЛ) и мо-ноцитарными фагоцитами (макрофаги), в системе иммунитета определяется тем, что, несмотря на неспецифичность самого акта фагоцитоза, фагоциты, особенно макрофаги, принимают участие в очищении антигенов, переработке их в иммуногенную форму, которую воспринимает Т-хелпер. Место макрофагов
системе иммунитета определяется и участием в кооперации Т- и В-лимфоцитов, необходимой для становления иммунного ответа. Поэтому фагоцитоз дополняет формы реакций иммунологической реактивности. Система комплемента участвует в специфических реакциях, присоединяя свои компоненты к молекулам антител, что обеспечивает лизис антигенных субстанций, против которых выработаны антитела. Из этого следует, что комплемент как один из неспецифических факторов защиты принимает участие в иммунном ответе, поэтому он, как и фагоцитоз, дополняет формы иммунологической реактивности. Как видно, включение иммунного ответа при воспалении обеспечивается двумя клеточными системами неспецифической защиты: системой моноцитарных фагоцитов, а также плазменной системой — системой комплемента.
Кинетика воспалительной реакции для достижения конечной цели — элиминации повреждающего агента и репарации ткани — характеризуется сменой взаимоотношений клеточных систем защиты между собой и с системой соединительной ткани, что определяется медиаторной регуляцией. Из этого, однако, не следует, что в воспалительной реакции участвуют лишь ПЯЛ, макрофаги, лимфоциты и фибробласты. Клетки — носители вазоак-тивных аминов (лаброциты, базофилы, тромбоциты), как и сдерживающие их функциональную активность эозинофилы, имеют огромное значение для развития собственно сосудистой реакции воспаления. Но они непричастны к основному назначению воспалительной реакции — элиминации повреждающего начала и репарации повреждения. Как цепная, в значительной мере саморегулирующаяся, воспалительная реакция укладывается в универсальную схему: повреждение -+ медиация рецепция кле точная кооперация > клеточные трансформации репарация (схема 16). Воспалительная реакция определяет и последовательно развивающиеся фазы: 1) повреждения, или альтерации, 2) экссудации, 3) пролиферации и дифференцировки клеток.
Повреждение (альтерация) — обязательный компонент воспаления. Это изначально то, на что возникает со-судисто-мезенхимальная реакция, составляющая сущность воспаления. Можно ли считать альтерацию фазой воспаления? Вопрос этот не решается однозначно. Одни современные патологи IRobbins S. et al., 1981] не выделяют альтерацию как таковую, подменяя ее нарушениями микроциркуляции и реологических свойств крови. А.М.Чернух в монографии "Воспаление" (1979) первой стадией воспаления называет сосудистую, выделяя в ней две фазы. Д.С.Саркисов и В.Н.Галанкин (1988) рассматривают альтерацию как неспецифический компонент воспаления, причем не всегда обязательный (В.Н.Галанкин) для развития после-

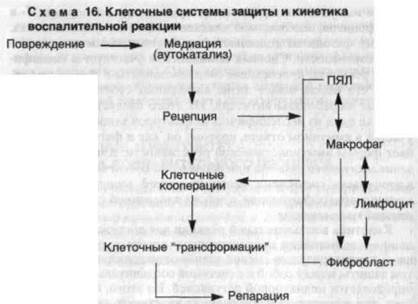
дующей экссудации и пролиферации. Иными словами, допускается возможность развития воспаления без повреждения, причем альтерация в такой ситуации подменяется функциональной недостаточностью полиморфно-ядерных лейкоцитов. Эта позиция, даже условно допускаемая, исключает понимание воспаления как сосудисто-мезенхимальной реакции на повреждение.
Многие патологи [Струков А.И., 1972; Серов В.В., Пауков B.C., 1995; Cottier H„ 1980] отстаивают необходимость выделения альтеративной фазы воспаления, характеризующей инициальные процессы (дистрофия, некроз) и выделение медиаторов. Вероятно, у патологоанатома есть все основания для сохранения этой фазы, имеющей конкретное морфологическое и биохимическое выражение.
Следует заметить, что сохранение альтеративной фазы воспалительной реакции не оправдывает выделения альтеративной формы воспаления, при которой сама сосудисто-мезенхимальная реакция на повреждение практически отсутствует. Поэтому необходимо согласиться с большинством современных патологов в том, что признание альтеративного воспаления, выделяемого классической патологией прошлого, противоречит сути воспалительной реакции в ее современном толковании.
Повреждение и медиация — неразрывные компоненты морфогенеза воспаления, поскольку медиаторы "рождаются" в самом повреждении (альтерации).
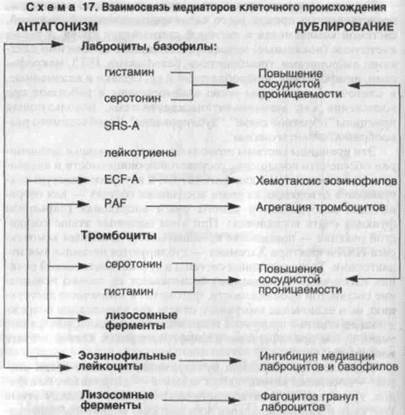
Принято выделять плазменные (циркулирующие) медиаторы, представленные прежде всего калликреин-кининовой системой, системой комплемента и системой свертывания крови, а также клеточные (локальные) медиаторы, связанные со многими клетками: лаброцитами, тромбоцитами, базофилами, ПЯЛ, макрофагами, лимфоцитами, фибробластами и др. Однако и плазменные, и клеточные медиаторы тесно взаимосвязаны и работают при воспалении как аутокаталитическая система, использующая принципы "обратной связи", "дублирования", "необходимого разнообразия" и"антагонизма".
Эти принципы системы позволяют циркулирующим медиаторам обеспечить повышение сосудистой проницаемости и активацию хемотаксиса ПЯЛ для фагоцитоза, а внутрисосудистую коагуляцию в отводящих из очага воспаления сосудах — для отграничения возбудителя и самого очага воспаления (барьерная функция очага воспаления). При этом основные этапы сосудистой реакции — повышение проницаемости, активация хемотаксиса ПЯЛ и фактора Хагемана — дублируются несколькими медиаторами. Те же принципы системы в аутокаталитической реакции клеточных медиаторов обеспечивают не только повышение сосудистой проницаемости, фагоцитоз и вторичную деструкцию, но и включение иммунного ответа для элиминации повреждающего агента и продуктов повреждения и, наконец, репарацию ткани путем пролиферации и дифференцировки клеток в очаге воспаления.
Наиболее ярко принцип дублирования выражен среди клеток — носителей вазоактивных веществ — лаброцитов, базофи-лов, тромбоцитов, а антагонистические начала — между этими клетками и эозинофильными лейкоцитами: медиаторы лаброцитов и базофилов стимулируют хемотаксис эозинофилов, последние же способны инактивировать эти медиаторы и фагоцитировать гранулы лаброцитов (схема 17). Среди клеток, несущих медиаторы сосудистой проницаемости, возникает "антагонистическое равновесие", определяющее своеобразие морфологии сосудистой фазы воспаления, особенно при аллергических реакциях.
Клеточные медиаторы — лейкокины, монокины (интерлей-кин-1), лимфокины (интерлейкин-2) и фиброкины — являются локальными регуляторами кооперации клеток на "поле" воспаления — ПЯЛ, макрофага, лимфоцита и фибробласта [Серов В.В., Шехтер А.Б., 1981]. Другими словами, клеточные медиаторы определяют последовательность и долю участия в воспалении фагоцитарной и иммунной систем, с одной стороны, и системы соединительной ткани — с другой.
"Дирижером" ансамбля клеточных медиаторов следует считать монокины макрофагов (схема 18). Макрофаги,
поддерживаемые медиаторной ауторегуляцией, способны управлять с помощью монокинов дифференцировкой гранулоцитов и моноцитов из стволовой клетки, пролиферацией этих клеток, т.е. являются регуляторами фагоцитоза. Макрофаги не только влияют на функциональную активность Т- и В-лимфоцитов, принимают участие в их кооперации, но и секретируют 6 первых компонентов комплемента, т.е. являются посредниками привлечения иммунной системы в воспалительную реакцию. Макрофаги индуцируют рост фибробластов и синтез коллагена, т.е. являются стимуляторами завершающей фазы репаративной реакции при воспалении. Вместе с тем сами макрофаги испытывают регулярное влияние лимфокинов и фиброкинов, т.е. теснейшим образом связаны в локальной клеточной регуляции с лимфоцитом и фиб-робластом [Серов В.В., Шехтер А.Б., 1981; Маянский А.Н., Ма-янский Д.Н., 1983].

|
Клеточная рецепция играет огромную роль в локальной клеточной регуляции при воспалении. С нею связаны межклеточное взаимодействие и привлечение в очаг воспаления компонентов иммунных реакций, так как у всех эффекторных клеток воспаления обнаружены Fc-рецепторы иммуноглобулинов и С-рецепторы комплемента. Становятся понятными неразрывная связь и неравнозначное во времени сопряжение фагоцитарной системы, иммунной системы и системы соединительной ткани в реализации конечной цели воспалительной реакции (схема 19).

Варианты этого сопряжения, зависящие от особенностей как повреждающего агента, так и организма, реагирующего на повреждение, должны, вероятнее всего, определять развитие той или иной формы воспаления. Так, гнойное воспаление (вид экссу-дативного воспаления) отражает, вероятно, особую форму сопряжения функционально несостоятельной системы ПЯЛ с макрофагами. При этом макрофаги, усиленно фагоцитирующие распадающиеся ПЯЛ, становятся устойчивыми к возбудителю. В.Е.Пигаревский (1978), изучающий это особое взаимоотношение двух систем фагоцитоза, называет его резорбтивной клеточной резистенцией. Как видно, оно отражает вторичную несостоятельность фагоцитарной функции макрофагов при первичной несостоятельности фагоцитоза ПЯЛ.
Первичная и избирательная несостоятельность системы мо-ноцитарных фагоцитов, разобщение ее с системой ПЯЛ лежат в основе гранулематозного воспаления (вид продуктивного воспаления). Фагоцитарная недостаточность макрофагов определяет образование из них эпителиоидных и гигантских клеток, теряющих фагоцитарные функции. Фагоцитоз подменяется отграниче-
нием, персистенцией возбудителя. Незавершенный фагоцитоз делает незавершенной и несовершенной саму воспалительную реакцию. Она становится выражением реакции гиперчувствительности замедленного типа (ГЗТ).
Очевидно также, что наследственные дефекты каждой из систем защиты, как и системы самой соединительной ткани, делают дефектной и воспалительную реакцию как по форме ее проявления и течению, так и по возможности реализации конечной цели. Достаточно вспомнить наследственную недостаточность бактерицидных систем ПЯЛ и моноцитов, наиболее ярко представленную при хронической гранулематозной болезни детей, наследственные и врожденные иммунные дефициты и фатальность развивающейся при них гнойной инфекции, врожденную несостоятельность соединительной ткани и упорство хронического воспаления. Нельзя не сказать и о наследственных дефицитах системы комплемента, особенно СЗ- и С5-компонснтов ее. Эти дефициты проявляются либо рецидивирующей гнойной инфекцией, либо волчаночноподобным синдромом. При воспалении, особенно вызываемом различными агентами, пошлются как циркулирующие в крови, так и локальные гетсрологичные иммунные комплексы, при хроническом течении воспалении они могут быть и аутологичными. Так, при воспалении возникают иммунокомплексные реакции — наиболее частые среди реакций гиперчувствительности немедленного типа (ГНТ).