Перевіряємо засвоєння матеріалу
МІНІСТЕРСТВО КУЛЬТУРИ УКРАЇНИ
КАМ’ЯНЕЦЬ-ПОДІЛЬСЬКИЙ КОЛЕДЖ КУЛЬТУРИ І МИСТЕЦТВ
ТЕМА 3.2.


Укладач:А.І.Вергун – викладач циклової комісії соціально-економічних дисциплін Кам’янець-Подільського коледжу культури і мистецтв
ПЛАН
1.Основи здоров’я людини.
2. Вплив навколишнього середовища на організм людини.
3. Вплив уражаючих факторів надзвичайних ситуацій на людину.
4. Аналіз стану здоров'я людей в Україні.
1. Основи здоров’я людини
Поняття про здоров’я. За визначенням Всесвітньої організації охорони здоров’я (ВООЗ), здоров’я – це стан повного фізичного, духовного і соціального благополуччя, а не тільки відсутність хвороб чи фізичних вад.
З точки зору валеології «… здоров’я — це динамічний стан розвитку організму людини, який характеризується високим енергетичним потенціалом, оптимальними адаптаційними реакціями на зміни умов довкілля, що забезпечує гармонійний фізичний, духовний і соціальний розвиток особистості, її добре самопочуття, ефективну протидію захворюванням, повноцінне життя та активне довголіття».
До ознак здоров’я належать:
• нормальне функціонування організму на всіх рівнях його організації від клітинних структур, органів до організму в цілому;
• здатність до повноцінного виконання основних соціальних функцій, участь у соціальній діяльності та суспільно корисній праці;
• динамічна рівновага організму та його функцій і чинників навколишнього середовища;
• здатність організму пристосовуватися до умов існування в навколишньому середовищі, що постійно змінюється, підтримувати нормальну і різнобічну життєдіяльність;
• відсутність хвороби, хворобливого стану або хворобливих змін, тобто оптимальне функціонування організму за відсутності ознак захворювання або будь-якого порушення.
• повне фізичне, духовне, розумове і соціальне благополуччя, гармонійний розвиток фізичних і духовних сил організму, принцип його єдності, саморегулювання і гармонійної взаємодії всіх органів.
Здоров’я формують такі чинники, як генофонд і спадковість (20-22%), охорона здоров’я та медицина (8-10%), екологічні та соціальні умови (20-22%), спосіб життя (48-51%).
Всесвітня організація охорони здоров’я визначила, що на здоров’я людини впливають такі негативні чинники, як шкідливі звички, незбалансоване, неправильне харчування, несприятливі умови праці, моральне і психічне навантаження, малорухомий спосіб життя, погані матеріальні умови, самотність, низький освітній та культурний рівень тощо.
Головними складовими здоров’я людини є:
• духовна складова (певні моральні норми, життєві цінності, ідеали, світогляд, що наповнюють життя людини);
• інтелектуальна складова (можливості людини сприймати інформацію, аналізувати її, запам’ятовувати: допитливість, кмітливість, творчість);
• емоційна складова (насиченість життя особистості почуттями, прояв почуттів, самоконтроль цього прояву);
• фізична складова (фізичний розвиток індивіда, фізіологічних функцій організму; рівень фізичного розвитку органів і систем організму, стійкість до різноманітних інфекцій);
• соціальна складова (вплив на особистість інших людей, структурних одиниць соціуму (сім’я, організація), суспільства в цілому);
• професійна складова (професійна діяльність особистості);
• екологічна складова (ставлення особистості до навколишнього середовища);
• психічна складова (розвиток людини як особистості, її самосвідомості; особливості мислення, характеру, здібностей; особливості індивідуальних реакцій на, так би мовити, однакові життєві ситуації; відчуття гармонії з самим собою, з оточенням).
Показниками здоров’я населення медики вважають смертність дорослого населення, дитячу смертність, середню очікувану тривалість життя.
Критерії здоров’я. У людини найперше оцінюється її будова тіла (антропометрія). У це поняття входять конституція, ріст і маса тіла людини.
Дослідники давно намагалися об'єднати людей за спільними ознаками в окремі групи — типи конституції (від лат. constitutio — будова тіла). Класифікації базувалися на різних принципах: морфологічних, функціональних, біохімічних, нейрореактивних, гормональних тощо.
За М. В. Чорноруцьким, є три види конституції: астенічний, гіперстенічний і нормостенічний (іл. 2.1).
Астенічний тип характеризується відносним переважанням поздовжніх розмірів тіла над поперечними, кінцівок – над тулубом, грудної клітки – над животом. Високий (рідше середній) зріст, видовжена грудна клітка з гострим підгруднинним кутом, довга шия, вузькі плечі, відносно довгі кінцівки, ніжна тонка бліда шкіра, слабко розвинута підшкірна клітковина.
Серце, селезінка, печінка, нирки відносно малих розмірів, легені видовжені, кишечник короткий, діафрагма розміщена низько. Артеріальний тиск у порівнянні з гіперстеніками нижчий, збільшений об’єм легень, знижена функція шлунково-кишкового тракту, дещо зменшена кількість гемоглобіну і еритроцитів. Астеніки схильні до захворювання легень.
Гіперстенічний тип характеризується відносним переважанням поперечних розмірів тіла. Риси в цілому прямо протилежні попередньому: зріст середній або нижчий за середній, тіло масивне, багате жировідкладення (схильність до повноти), порівняно короткі кінцівки, короткі грудна клітка й шия, тулуб відносно довгий, живіт значних розмірів, діафрагма стоїть високо.
Всі внутрішні органи, за винятком легень, відносно великих розмірів. Кишечник більш довгий, товстий і ємний. Особам даного типу властиві більш високий артеріальний тиск, більший вміст гемоглобіну і еритроцитів. Схильні до захворювання серця і печінки.
Нормостенічному типу властива пропорційна гармонійна будова тіла, добре розвинуті у більшості випадків кісткова і м'язова тканини. Вважається, що нормостенічний тип займає середнє положення між астенічним і гіперстенічним типами.
Практично всі типи конституції можна визначити за кутом, який утворений реберними дугами (90° - нормостенік, понад 90° - гіперстенік, менше 90° - астенік). Потрібно підкреслити, що всі конституційні норми є варіантами норми.
В.М.Шевкуненко виділив два основних типи конституції: доліхоморфний (ближче до астенічного) і брахіморфний(ближче до гіперстенічного). Кожний тип налічує багато спадкових особливостей (типів) будови різних органів і систем.
За сучасними поглядами, типи конституції людини — це типи груп людей, які мають комплекс більш-менш однакових спадкових і набутих протягом індивідуального життя ознак (морфологічних, фізіологічних, біохімічних, психічних), які зумовлюють особливості життєдіяльності та реактивності організму.
Тісно пов'язані з вивченням типів конституції людини дослідження, які дають змогу на підставі деяких антропометричних даних з'ясувати кількісне співвідношення основних компонентів (жирова, м'язова і кісткова тканини) тіла людини, тобто її соматотип. На базі сучасних досліджень побудовано значну кількість типологічних схем, створено нові типи конституції. При цьому встановлено кореляційну залежність між основними компонентами тіла, розроблено методи визначення тих компонентів, які є причиною зміни маси тіла під впливом різних чинників: ступеня й характеру фізичної активності, складу й кількості їжі, тривалості перебування в екстремальних умовах (наприклад, у космосі) тощо. Типи конституції мають також певну кліматогеографічну залежність. Подальше вивчення конституціональної типології потребує популяційно-генетичного підходу.
Тіло людини і його окремі органи в нормі, тобто коли немає порушень життєдіяльності організму, мають значну мінливість. Від цієї нормальної мінливості треба відрізняти вади розвитку (аномалії) та різні патологічні стани, які супроводжуються, як правило, різкими, а іноді й несумісними з життям організму порушеннями. Важливе значення в розвитку вад мають спадковість, а також гострі та хронічні отруєння вагітної жінки (праця в умовах шкідливого виробництва).
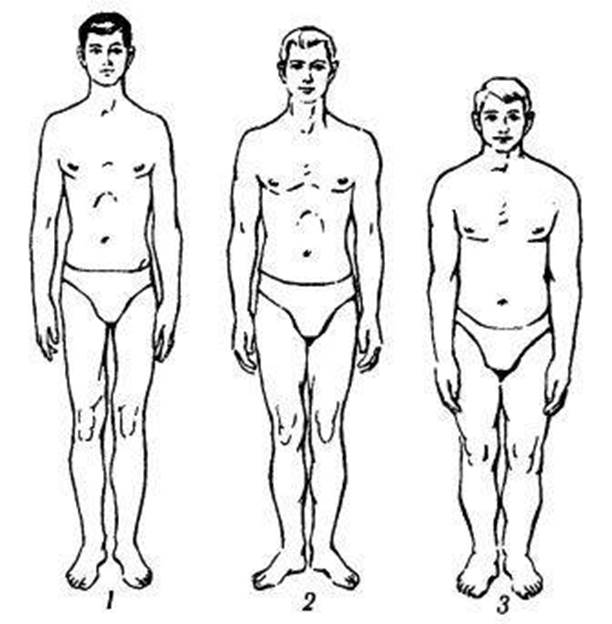
Іл. 2.1. Типи конституції людини:
1 – астенічний (доліхоморфний);
2 – нормостенічний (мезоморфний);
3 – гіперстенічний (брахіморфний)
Зріст залежить від розмірів кісткового скелета і в нормі у чоловіків коливається від 165-180 см (середній 170 см), жінок — від 155 до 170 см (середній 160 см). Зараз у зв’язку з акселерацією зріст людини збільшився на 5-6 см. Зменшення зросту в чоловіків до 150 см і нижче, у жінок до 140 см і нижче пов’язане з порушенням функції ендокринних залоз і називається карликовістю. Зріст, вищий від 190 см, - гігантизм, пов’язаний з порушенням функції передньої долі гіпофіза.
Для орієнтовної оцінки маси тіла можна користуватися зросто-ваговим показником, згідно з яким нормальна маса для людей зросту 155-165 см обчислюється шляхом віднімання 100 від величини зросту (у см). При зрості 165-175 см потрібно віднімати не 100, а 105, при зрості 176-185 — 110. Цей показник може використовуватися для визначення маси чоловіків нормостенічної конституції. Однак для визначення рекомендованої маси важко знайти універсальну формулу. У зв’язку з цим запропоновано ряд рівнянь для розрахунку маси тіла особам молодого, середнього і зрілого віку (тобто від 20 до 59 років), у яких урахована залежність маси від зросту, ширина грудної клітки і стать.
Під час вимірювання температури тіла (термометрія) термометр кладуть на 10 хв. під пахву. Термометр має щільно прилягати до шкіри; плече необхідно притиснути до грудей, щоб не було повітряного простору. Нормальною температурою вважають 36,4-36,8°С. Протягом дня температура тіла змінюється: найнижчою вона буває між 3 і 6 год., найвищою - між 17 і 21 год. Різниця не має перевищувати 0,6оС. Після їжі, великих фізичних навантажень, у жаркому приміщенні температура тіла дещо підвищується. Температура 41- 42°С небезпечна для життя.
При зовнішньому огляді шкірипотрібно звернути увагу на забарвлення, еластичність, вологість шкіри, висипання і наявність рубців. При різних станах організму колір шкіри може змінюватися: бліда - при недокрів’ї, червона - при температурі, землиста - при ракових захворюваннях, жовта - при гепатиті, синюшна - при серцевій недостатності. Еластичність шкіри (її тургор – пружність і еластичність, які змінюються залежно від її фізичного стану) визначається взяттям її в складку (на черевній стінці або на внутрішній поверхні руки). При нормальному стані шкірна складка після забирання пальців швидко зникає, при зниженому тургорі - довго не розправляється. Сильне потовиділення на шкірі спостерігається при падінні температури у хворих з лихоманкою, сухість шкіри - при проносах, блювоті. Шкірні висипання можуть бути дуже різноманітні за формою, величиною, кольором, поширенням. Вони мають дуже важливе діагностичне значення при інфекційних захворюваннях. Розрізняють такі види висипок: розеола — плями 2-3 мм, які зникають при натискуванні (характерні для тифу й сифілісу); еритема - плями, які підвищуються над рівнем шкіри; кропивниця - супроводжується свербінням; герпес - міхурці 0,5-10 мм з прозорою або мутною рідиною біля носа і на губах; пурпура - шкірні крововиливи.
Під час огляду нігтів звертають увагу на їх ламкість, гладкість, блиск і наявність білих плям, що трапляються при анеміях і гіповітамінозі, грибкових ураженнях. При вадах серця нігті можуть набувати вигляду годинникових скелець.
Очі мають велике значення при характеристиці здоров’я. Набряки під очима - ознака хворих нирок. Випуклість спостерігається при зобі; западання - при запаленні очеревини. Опущення повік, різна величина зіниць бувають при ураженні нервової системи. Червона кон’юнктива характеризує її запалення, жовті склери — при хворобі Боткіна.
Під час огляду зубів звертають увагу на їх кількість (у нормі в дорослої людини - 32), а також на те, у якому вони стані. Каріозні зуби є джерелом хронічної інфекції і можуть бути причиною захворювань внутрішніх органів.
Язику нормі чистий і вологий. При хворобах він може змінюватися: малиновий - при скарлатині, сухий з білим нальотом - при запаленні шлунку; коричневий у центрі - при черевному тифі; «лаковий» - при раку.
Пульс — це ритмічне коливання стінки артерії, яке обумовлене скороченням серця. Вимірювати його можна в різних частинах тіла, де проходять артерії, а також на серці. Найчастіше пульс вимірюють на променевій артерії, яка проходить по зовнішній стороні передпліччя, накладанням 4-х пальців на артерію, засікаючи час. Частоту виражають у кількості ударів за 1 хв. У кожного з нас пульс різний, у залежності від фізичної підготовки й індивідуальних особливостей. Вимірюють його після 3-5 хв. відпочинку у положенні сидячи. Якщо частота пульсу буде менша ніж 60 - відмінний результат, 60-75 - добрий, 74-89 - задовільний, більша ніж 90 - поганий.
Ще один показник діяльності серцево-судинної системи — це артеріальний тиск (АТ).Вимірюється він на плечі й становить у нормі близько 120/60 мм рт. ст., тобто в момент скорочення серця, коли кров викидається в артерії, тиск збільшується до 120 мм рт. ст., а коли серце відпочиває - 60 мм рт. ст. Підвищення АТ до 160 мм рт. ст. верхньої межі й 95 мм рт. ст. нижньої називається гіпертонічною хворобою.
Функціональні можливості системи дихання відображає життєва ємність легень (ЖЄЛ).Її легко можна визначити за допомогою спірометрії. Для визначення її у здорових людей використовують формулу Людвіга: для чоловіків = (40 х ріст, см) + (30 х вага, кг) - 4400 мл; для жінок = (40 х ріст, см) + (10 х вага, кг) - 3800 мл. Від отриманої величини ЖЄЛ може відхилятися ±15%.
Травна система включає в себе ротову порожнину, стравохід, шлунок, печінку з жовчним міхуром, дванадцятипалу кишку, тонкий, товстий кишечники, пряму кишку.
Починаючи з ротової порожнини і закінчуючи тонким кишечником, всі органи шлунково-кишкового тракту виділяють травні соки. їх кількість теж є ознакою здоров’я того чи іншого органа. Наприклад, слини виділяється до 2-х літрів на день, шлункового соку - до 2-2,5 л. Та рідина, яку ми випили, і та, що виділяється з травними соками, всмоктується в організм людини у товстому кишечнику. Якщо цей процес всмоктування рідини порушується, виникає пронос і організм зневоднюється. Протилежне нездорове явище - це закреп, коли перистальтика кишечника відсутня. У нормі людина має оправлятися 1 раз на добу. При цьому необхідно пам’ятати, що 1/3 маси калових мас становлять мікроорганізми. При закрепах всі токсини всмоктуються в організм людини.
Кількість сечі, яка виділяється через сечовидільну систему за добу, має коливатися в межах від 1 до 2 л. Зменшення цієї кількості до 500 мл і збільшення до 2 л і більше є ознаками захворювання. Відносна щільність сечі становить 1,001-1,040.
Говорячи про систему виведення шлаків із організму, необхідно згадати систему потовиділення, через яку виходить до 1 л шлаків. Власне необхідність мити наше тіло викликається потребою прочищати вивідні протоки потових залоз.
Щоб оцінити стан кістково-м’язової системи, необхідно знати, що:
а) рухи в усіх суглобах мають здійснюватися вільно і без болю;
б) під час рухів у суглобах не має бути чути жодного хрускоту або тріску. Перевіряють найперше дрібні суглоби, крупні (колінні, кульшові) і, що дуже важливо, суглоби в шийному відділі хребта - це перевірка на остеохондроз, який спостерігається при порушенні обміну речовин. Стан шийних хребців перевіряють при поворотах голови ліворуч-праворуч і максимальному згинанні голови до грудей;
в) треба перевірити стан хребта, а саме: чи немає викривлень вправо або вліво (сколіоз), назад або вперед (кіфоз), які можна виправити лише в дитинстві; ступінь гнучкості хребта - перевіряється шляхом діставання кінчиків пальців ніг зап’ястями рук і затримкою тіла в цьому положенні на 10 с.
Потрібно підкреслити, що всі критерії, перераховані вище, дають лише поверхове уявлення про стан здоров’я людини.
2. Вплив навколишнього середовища на організм людини
Виробляючи критерії оцінки здоров’я населення і визначаючи спрямування дії низки відомих медико-біологічних, медико-демографічних і медико-соціальних чинників, варто враховувати, що всі вони склалися в конкретних умовах суспільно-історичного розвитку.
Фактори ризику для здоров’я населення, що наявні в навколишньому середовищі України, різноманітні. У спадок від колишнього СРСР Україні залишився високий рівень концентрації промислових об’єктів із застарілими енергомісткими технологіями, низька ефективність очисних споруд, наслідки аварії на ЧАЕС.
Вплив багатьох забруднювачів на здоров’я може компонуватися з іншими чинниками (куріння, алкоголь, економічні негаразди). Ця негативна дія на здоров’я не завжди достатньо вивчена, але на сьогодні не існує сумнівів у тому, що забруднювачі середовища можуть підвищувати кількість захворювань органів дихальної системи, пухлин різної локалізації, деяких вроджених аномалій тощо, а також погіршувати самопочуття.
Для оцінки наслідків несприятливої дії чинників навколишнього середовища щодо здоров’я враховується наступне:
• біологічна дія шкідливого чинника;
• ступінь його розповсюдження;
• стійкість чинника у часовому просторі;
• розміри груп населення, які в тій чи іншій мірі знаходяться під негативним впливом.
Чинники, що визнано шкідливими, забороняють до вживання, або регламентують їх надходження у навколишнє середовище. При цьому у міжнародному співтоваристві рішення про рівень регламентації приймається згідно концепції «користь-шкода». Користь, яку матиме суспільство від застосування чинника, порівнюється із завданою довкіллю і здоров’ю шкодою. Визначається розмір шкоди, так званий прийнятний допустимий ризик, те, чим людство нехтує, отримуючи користь від того, що впроваджує. Ця величина встановлюється з урахуванням не тільки вищевикладених критеріїв, але й економічного стану суспільства.
Забруднення атмосферного повітря за ступенем хімічної небезпеки для людини посідає перше місце. Це обумовлено в першу чергу тим, що забруднюючі речовини з атмосферного повітря мають найбільш широке розповсюдження та випадають у різні середовища. Наприклад, атмосферні опади дають до 10% забруднення водних об’єктів басейну Дніпра, значно забруднюють ґрунт тощо. Крім того, людина споживає за добу і в цілому за життя в об’ємному відношенні повітря набагато більше, ніж води і їжі. У той же час природа поставила істотні захисні бар’єри тільки для шкідливих речовин, що потрапляють до організму через шлунково-кишковий тракт, не забезпечивши таким же надійним захистом легені.
Оцінюючи розміри шкоди від хімічного забруднення атмосферного повітря, необхідно приймати до уваги, що таке забруднення може:
• знижувати адаптаційні можливості організму і, як наслідок цього, опір до негативних чинників іншої етіології;
• підвищувати рівень захворюваності, в першу чергу хворобами дихальної системи;
• впливати на рівень смертності населення.
Ураховуючи, що майже третина населення України підпадає під вплив забруднювачів повітря, цей факт деякою мірою може пояснити зростання інфекційної захворюваності на дифтерію, туберкульоз, а також відсутність належного ефекту від вакцинації. Зростає кількість випадків хронічного бронхіту, бронхіальної астми, новоутворень дихальної системи.
Особливу загрозу для здоров’я становлять продукти куріння. Діти, що зазнали впливу продуктів куріння, мають погіршену функцію легень, частіше хворіють на респіраторні захворювання та бронхіальну астму. У дорослому віці в таких дітей підвищується ризик захворювання на лейкемію та лімфоми. Відомо також, що куріння є фактором ризику для виникнення більш, ніж 25 хвороб, які складають майже 75% у структурі смерті нашого населення.
Неякісна питна вода несприятливо впливає на здоров’я. Що стосується її хімічних компонентів, то, якщо виключити інтенсивні забруднення системи водозабезпечення (але, як правило, при таких порушеннях вода є непридатною за органолептичними показниками), лише деякі з них можуть привести до гострих захворювань. Проблеми, в основному, виникають при хронічному надходженні до організму речовин з кумулятивною токсичною дією, наприклад, важких металів або канцерогенних сполук.
Високий ступінь мінералізації питної води дає певний внесок у захворюваність хворобами шлунково-кишкового тракту (гастритами, жовчнокам’яною та сечокам’яною хворобами).
У зонах України, ендемічних щодо різних мікроелементів (І,Zn,Си, F тощо), якість води, у якій також спостерігається їх нестача чи надлишок, впливає на виникнення і перебіг певних хвороб. У той же час якість води за санітарно-бактеріологічними показниками суттєво впливає на захворюваність гепатитом А, холерою, черевним тифом, гострими кишковими інфекціями, наприклад дизентерією. Серед інфекцій, збудники яких передаються водним шляхом, провідне місце належить гепатиту А.
Велику загрозу для здоров’я населення становлять харчові отруєння мікробного походження: ботулізм, гострі кишкові інфекції. Серед гострих харчових отруєнь немікробної природи перше місце належить отруєнням дикоростучими грибами (до 1000 осіб щорічно).
Як екологічно небезпечний чинник відходи є одним з найбільш значимих факторів забруднення довкілля. Найбільш токсичні відходи потребують спеціальних заходів щодо їх знешкодження і повної ізоляції. На території України знаходиться 2754 полігони для зберігання промислових відходів, 63% з яких з різних причин не відповідають санітарно-гігієнічним вимогам. Викликають занепокоєння місця зберігання непридатних та заборонених до використання пестицидів. Відповідна інфраструктура щодо поводження з токсичними і радіоактивними відходами на сьогодні в Україні відсутня. Побутові звалища є потенційним джерелом забруднювачів довкілля та зростання інфекційної захворюваності населення.
На сьогодні приблизно кожен другий міський житель страждає від шуму автотранспорту в районах проживання. У зонах з високими рівнями авіаційного шуму проживає близько 0,5 млн осіб. Між тим дія акустичної енергії на людину може виявлятися ушкодженням слухової функції, дією на психічне і соматичне здоров’я, впливом на трудову діяльність.
Протягом останніх десяти років рівні забруднення середовища антропогенними джерелами неіонізуючої радіації набагато збільшилися. Рівні опромінення при цьому перевищують природні на 6-7 порядків. Під їх дію підпадає приблизно четверта частина населення України.
За результатами епідеміологічних досліджень експозиція населення в електромагнітних полях з рівнями, що перевищують гігієнічні нормативи, розглядається як фактор ризику для здоров’я: спричиняє підвищення рівня загальної захворюваності, поширеності гострої та хронічної патології у дітей. У ряді випадків електромагнітні хвилі, не впливаючи на поширеність патології, змінюють характер її перебігу.
Формування професійної патології в Україні зумовлене участю близько 140 шкідливих факторів, в основному у вугільній промисловості, чорній металургії, машинобудуванні, будівництві, виробництві будівельних матеріалів. Це різні види виробничого пилу, шум, локальна та загальна вібрація, хімічні речовини, низькі й високі температури, електромагнітні, неіонізуючі та іонізуючі випромінювання тощо.
3. Вплив уражаючих факторів надзвичайних ситуацій на людину
Медична характеристика ураження людей від дії стихійного лиха, виробничих аварій і катастроф, уражаючих факторів зброї масового ураження. Основними уражаючими факторами, які виникають під час техногенних катастроф, є механічні, хімічні, радіаційні, термічні впливи на людський організм.
До механічних факторів, що завжди виникають при транспортних катастрофах, аваріях на виробничих об’єктах, належать:
• вибухова хвиля, що чинить безпосередню дію на тіло людини;
• вторинні снаряди, які утворюються в результаті руйнування ударною хвилею об’єктів зовнішнього середовища;
• відкидання з наступним падінням людини;
• притиснення зруйнованими конструкціями будинків;
• обвали.
Хімічні фактори — це сильнодіючі отруйні речовини, промислові отрути й інші так звані аварійні хімічно небезпечні речовини, що потрапляють в атмосферу, воду, продукти харчування, впливаючи на організм людини через органи дихання, шкірні покриви, шлунково-кишковий тракт. Ці ураження розвиваються при аваріях на хімічних підприємствах.
Радіаційні ураження розвиваються внаслідок аварій на радіаційно-небезпечних об’єктах (об’єкти, що використовують ядерне пальне і радіоактивні ізотопи). У результаті аварійних викидів радіонукліди потрапляють у навколишнє середовище, викликаючи в людини гостру і хронічну променеву хворобу, променеві опіки шкіри, ураження внутрішніх органів при впливі радіоактивних речовин через дихальні шляхи і травну систему.
Термічні фактори передбачають вплив як високих, так і низьких температур. Пожежі й світлове випромінювання викликають термічні опіки, загальне перегрівання організму. Низькі температури обумовлюють загальне переохолодження організму і відмороження.
До категорії біологічних факторів відносяться і бактеріологічні — бактеріальні засоби, токсини тощо. Поширення бактерій і їхніх токсинів у навколишнє середовище можливо під час аварій на об’єктах, які виробляють бактеріальні засоби. Це може призвести до ризику виникнення епідемій.
Вражаючі фактори техногенних катастроф можуть впливати на різні органи і системи організму миттєво або протягом деякого часу. При цьому ймовірні поєднані, множинні й комбіновані ураження організму. При одночасному впливі декількох уражаючих факторів, наприклад при спільній дії механічного і термічного факторів під час вибуху, як правило, розвиваються множинні комбіновані й поєднані різного ступеня важкості травми різних анатомічних областей.
Ушкодження різних анатомічних областей (наприклад грудей і живота), викликані тим самим травмуючим агентом, відносяться до поєднаних уражень, а однієї області в декількох місцях (наприклад, перелом стегнової кістки у двох місцях) є множинним ураженням. Ураження двома і більше травмуючими агентами (наприклад, механічна травма й іонізуюче випромінювання) відносять до комбінованих уражень, які зазвичай бувають найважчими і викликають найбільшу смертність.
На людину, що знаходиться у зоні катастрофи, поряд із уражаючими і фізичними факторами, сильно впливає психотравмуюча обстановка, у результаті чого можуть розвиватися різні порушення психіки — від легких психогенних реакцій до стійких нервово-психічних захворювань.
При пожежах, що виникають під час техногенних та природних надзвичайних ситуацій, механізм ушкоджень можна класифікувати за наступними категоріями:
• прямий контакт із гарячою поверхнею;
• ошпарювання гарячою рідиною або газом (як правило, викликає поверхневий опік);
• спалах (одномоментний опік з невеликою глибиною ураження);
• опік полум’ям (глибокі ушкодження тканин).
У структурі втрат під час надзвичайних ситуацій природного походження по локалізації перше місце, як правило, займає черепно-мозкова травма. Травми кінцівок і рани м’яких тканин зазвичай займають друге і третє місця. На четвертому місці — травми із синдромом тривалого здавлювання («краш-синдром»). 70% з них — уражені з множинними і поєднаними травмами. Серед причин смерті перше місце займає травма, не сумісна з життям, на другому — травматичний шок, на третьому — гостра крововтрата.
Специфічними патологіями ураження населення в екстремальних умовах мирного часу є психоневрологічні стреси, шок, ступор. Приблизно 10-15% уражених має потребу в стаціонарному лікуванні в психоневрологічних лікувальних установах і не менше 50% — в амбулаторно-поліклінічних умовах.
Під час повені втрати населення коливаються у великому діапазоні. Основна патологія пов’язана з утопленням людей і захворюванням легень. У зоні катастрофічного затоплення гине вночі до 30% населення, а вдень — не більше 15%.
При землетрусі від 22,5% до 45% травм виникає від падаючих конструкцій будинків і 55% — від неправильного поводження людей (паніка, невміння заховатися). Структура втрат серед населення при катастрофічних повенях і землетрусах доволі швидко доповнюється інфекційною захворюваністю. Значна частина уражених гине від несвоєчасності надання медичної допомоги, хоча і травма не смертельна. Після важкої травми через 1 год. гине 30%, а через 3 год. — 60%.
Усі травми, ушкодження тощо, які виникають при терористичних актах, відомі медицині (особливо воєнно-польовій і екстремальній) і в більшості випадків не складають особливих труднощів для медиків- професіоналів. Проте далеко не завжди є можливість вчасно надати лікарську допомогу, особливо при вибухах або обстрілах, — події розвиваються занадто стрімко, щоб устигнути викликати лікаря.
Особливостями ушкоджень під час терористичних акцій є їхній комбінований характер. При вибухах до осколкових поранень додаються вплив ударної хвилі, високої температури і газів («диму» від вибухівки); захоплення і звільнення заручників провокують важкі стреси, тривале утримання — гіподинамію, зневоднювання і часткову гіпоксію. Вогнепальні поранення також є особливим видом ушкоджень, адже, крім механічного ушкодження органів і тканин, виникають опікові рани та роздроблення кісток.
Патологічний процес, що виникає при комбінованому ураженні, являє собою не просто суму двох або декількох ушкоджень, а складну реакцію організму, яка характеризується рядом якісних особливостей, серед яких найбільш чітко виступає взаємний вплив компонентів комбінованого ураження.
У реальній обстановці можливе виникнення комбінованих уражень, викликаних двома і більше уражаючими факторами, кожний з яких буде мати свій «вектор дії» і викликати у функціонуванні органів і систем відхилення різної спрямованості. Результуючий вплив на організм одночасно (або послідовно) діючих уражаючих факторів не можна визначати як арифметичну суму доданків. Компоненти комбінованого ураження можуть діяти в одному напрямі або, навпаки, мати різну спрямованість і певною мірою послабляти взаємовплив. Наприклад, якщо потерпілий з опіками безпосередньо після одержання травми падає у сніг або в холодну воду, охолодження рани призводить до зменшення глибини опіку. Одночасно з цим зменшується прояв загального перегрівання організму. Таким чином, відбувається ослаблення дії одного з факторів. Однак захисна дія холоду в даному випадку має свої тимчасові межі: якщо охолодження продовжується доволі довго, загальний стан потерпілого погіршується. Відомо також, що блювота, обумовлена дією проникаючої радіації (у період первинних реакцій на опромінення) або яка виникла в результаті черепно-мозкової травми, може сприяти очищенню шлунку від радіоактивних або інших токсичних речовин, які потрапили до нього.
До зброї масового ураження відносять бактеріологічну, хімічну та ядерну зброю. Біологічною зброєю є джерела (збудники) захворювань або уражень, а також засоби їхньої доставки і поширення.
Найбільш небезпечною є мікробіологічна зброя, яку довгий час називали бактеріологічною. Однак у сучасній мікробіологічній зброї як збудники захворювань можугь бути використані не тільки бактерії (збудники чуми, холери, сибірської виразки), але і віруси (викликають натуральну віспу, лихоманки — жовта, Марбург, Ебола), рикетсії (займаючи проміжне положення між бактеріями і вірусами, викликають висипний тиф і ряд інших небезпечних захворювань), грибки (з найбільш небезпечних захворювань широко відомі бластомікоз, гістоплазмоз і мікоенцефаліт), а також ряд найпростіших, наприклад, дизентерійна амеба і малярійний плазмодій.
До особливо небезпечних інфекцій відносяться захворювання, збудники яких відрізняються високою вірулентністю, стійкістю у зовнішньому середовищі, тривалим виживанням у харчових продуктах, воді, на предметах побуту та можуть передаватися різними шляхами. Інфекційні захворювання, які вони викликають, протікають у важкій клінічній формі, супроводжуючись високою смертністю. До них насамперед варто віднести чуму (легеневу форму), холеру, сибірську виразку, жовту лихоманку, геморагічні лихоманки. Інфекційні захворювання, що у надзвичайних ситуаціях мають тенденцію до швидкого поширення і можуть викликати епідемічні спалахи, відносять до небезпечних. Це бруцельоз, ботулізм, висипний і черевний тифи, грип, вірусна геморагічна лихоманка, вірусні менінгіти, гепатити, черевний тиф, менінгіт, орнітоз, Ку-лихоманка, лептоспіроз, бубонна чума, японський енцефаліт.
Останнім часом в окрему групу біологічної зброї виділена токсична зброя, яка за своїми властивостями наближається швидше до хімічної, ніж до мікробіологічної.
Незважаючи на те що за останні роки погроза застосування термоядерної зброї проти яких-небудь країн зменшується, паралельно зростає загроза, зв’язана з аварійними ситуаціями на атомних електростанціях, атомних підводних човнах, а також у ситуаціях, пов’язаних зі збереженням і транспортуванням радіоактивних речовин. До безпосередніх причин всіх аварійних ситуацій на ядерних об’єктах приводить зазвичай так званий людський фактор, у тому числі недбалість, порушення правил безпеки і навіть некомпетентність.
Ефекти від впливу різних видів іонізуючого випромінювання поділяють на соматичні, пов’язані з опроміненням даної людини, і генетичні, що спостерігаються у потомства й обумовлені опроміненням статевих клітин.
Соматичні ефекти поділяються на ранні (гостра і хронічна променева хвороба, місцеві радіаційні ушкодження) і пізні, що є наслідком опромінення, — пухлини, ураження різних органів і тканин (переважно шкіри), здатні виявлятися через кілька місяців і навіть років. У залежності від характеру радіаційного впливу, часу дії, розподілу поглиненої дози в організмі людини (рівномірне, нерівномірне, зовнішнє, внутрішнє або змішане опромінення) розвиваються відповідні види уражень: гостра і хронічна променева хвороба, місцеві променеві ураження в результаті локального впливу іонізуючого випромінювання при потраплянні на шкіру або слизуваті оболонки радіоактивних речовин.
Для надзвичайних ситуацій, зв’язаних з радіаційними аваріями, характерні гострі радіаційні ураження, а також променеві опіки. Хронічні радіаційні ураження виникають на територіях, забруднених радіоактивними речовинами, і при порушенні правил безпеки під час роботи з джерелами іонізуючих випромінювань.
При радіаційних аваріях і катастрофах можливе потрапляння всередину організму радіоактивних ізотопів — продуктів ядерного розпаду. При цьому найбільш небезпечним є інгаляційний (через органи дихання). І шлях надходження радіоактивних ізотопів, тому що їхня токсичність у такому випадку у 2-3 рази вища порівняно з зараженням через травний тракт.
Найбільш уразливими до впливу іонізуючого випромінювання є структури клітин, від стану яких залежать функції утворення енергії, обмінні процеси, процеси оновлення тканин. Радіаційний вплив викликає структурні зміни білків, нуклеїнових кислот та інших найважливіших сполук, що призводить до порушення обміну речовин, накопичення токсичних продуктів, розладу функціональної діяльності клітинних мембран. У підсумку настає загибель клітин або безпосередньо в момент опромінення, або після одного або декількох клітинних поділів. Чутливість різних тканин до впливу іонізуючої радіації неоднакова. Найбільше піддається уражаючому впливу іонізуючого випромінювання лімфоїдна тканина, менше — кістковий мозок, статеві залози, кишечник, шкіра, кришталик ока, печінка і нирки, м’язи, сполучна тканина, хрящі, кістки, нервова тканина. Цим пояснюється той факт, що при впливі іонізуючого випромінювання в першу чергу страждають клітини крові.
Небезпека розвитку масових отруєнь людей обумовлена також тим, що дотепер на військових складах знаходяться десятки тисяч тонн отруйних речовин, накопичених за багато років, а безпечні технології знищення великих кількостей отруйних речовин ще не розроблені.
Руйнування об’єктів військової техніки і господарського комплексу в ході ведення бойових дій або в результаті аварій та катастроф може супроводжуватися вивільненням хімічних сполук, які мають біологічну активність.
За певних умов навіть звичайні речовини, які використовуються у повсякденній практиці, можуть бути причиною важких отруєнь. Найчастіше отруєння виникають від порівняно невеликої частини (приблизно 500 з більш ніж п’яти мільйонів) відомих на сьогоднішній день хімічних сполук. Найбільшу небезпеку становлять хімічні речовини у виді газів, оскільки вони швидше від інших потрапляють через дихальні шляхи в кров і чинять токсичну дію. Токсичні газоподібні продукти можуть утворюватися в результаті горіння ряду твердих і рідких речовин (пластмас, лаків, фарб). До хімічних факторів варто віднести бойові отруйні речовини; отруйні технічні рідини, які використовуються в процесі експлуатації техніки; токсичні газоподібні продукти вибуху і горіння; використовувані в побуті й промисловості хімічні сполуки, що володіють токсичними властивостями.
Механохімічні ураження виникають у результаті одномоментного або послідовного впливу механічних ушкоджуючих факторів і хімічних речовин, що володіють біологічною активністю. Можна виділити наступні комбінації впливу механічних агентів і отруйних речовин: ураження, при якому отруйними речовинами заражена тільки рана; ураження, при якому, крім зараження рани, є в наявності хімічне ураження органів дихання і не- ушкоджених механічно шкірних покривів; ураження, при якому рани не забруднені хімічними речовинами, але потерпілий одержав отруєння.
Багато хімічних речовин мають здатність проникати через поверхню неушкодженої шкіри (наприклад, органічні розчинники) і при досягненні визначеного рівня концентрації здійснювати смертельно небезпечний токсичний вплив на організм. Крім того, органічні розчинники можуть сприяти проникненню в кров токсичних сполук, що самі по собі не проникають через поверхню шкіри. Наявність рани на поверхні шкіри сприяє різкому збільшенню поглинання хімічних речовин і прискоренню розвитку отруєння.
У плині патологічного процесу при отруєннях прийнято виділяти дві стадії: токсикогенну (час перебування отруйної речовини у вільному (незв’язаному) виді в організмі потерпілого) і соматогенну (наслідок дії речовини на організм, що зберігається після зв’язування або видалення тканинами організму токсичної речовини).
Для більшості бойових отруйних речовин перша фаза інтоксикації нетривала. Деякі отрутні технічні рідини (етиленгліколь, діхлоретан), потрапляючи в організм, протягом тривалого часу піддаються перетворенню з утворенням більш токсичних речовин у порівнянні з вихідними.
При комбінованих механохімічних травмах розвиваються симптоми місцевої і загальної дії хімічного агента, що залежать від токсикогенних властивостей речовини, дози, тривалості впливу, площі ураження і шляхів проникнення. Для невеликих доз отруйних речовин характерними є реакції тривоги і виснаження. Типовою реакцією організму на введення середньосмертельних доз є токсичний шок.
Не завжди легко буває не тільки визначити дозу і хімічний склад отруйної речовини, але й встановити сам факт зараження. На імовірність застосування хімічної зброї може вказувати наявність подібних скарг і одноманітних змін у потерпілих при масовому ураженні. При огляді ділянки поранення певну інформацію про отруйну речовину можуть дати присутність її слідів у рані, на її покривах і обмундируванні, особливості самої рани й тканин навколо неї, невідповідність болючих відчуттів потерпілого характерові рани. Допоміжними методами діагностики можуть служити хімічна індикація отруйної речовини в рані, мікроскопія гістологічних зрізів ураженої тканини, рентгенографія ділянки поранення.
4. Аналіз стану здоров’я людей в Україні
Залежність стану здоров’я людей від рівня забруднення навколишнього середовища та інших чинників. Соціально-економічне становище і техногенно-екологічна ситуація в Україні та її вплив на здоров’я людей.
У статті 49 Конституції України зазначено, що «кожен має право на охорону здоров’я, медичну допомогу та медичне страхування. Охорона здоров’я забезпечується державним фінансуванням відповідних соціально-економічних, медико-санітарних і оздоровчо-профілактичних програм.
Держава створює умови для ефективного і доступного для всіх громадян медичного обслуговування. У державних і комунальних закладах охорони
здоров’я медична допомога надається безоплатно; існуюча мережа таких закладів не може бути скорочена. Держава сприяє розвиткові лікувальних закладів усіх форм власності. Держава дбає про розвиток фізичної культури і спорту, забезпечує санітарно-епідемічне благополуччя».
Згідно зі статтею 16 Конституції України, «збереження генофонду українського народу є обов’язком держави».
Про те, якою є реальна ситуація зі станом здоров’я наших співвітчизників, які тенденції спостерігаються у цій сфері, промовисто свідчать деякі дані Державного комітету статистики України, Міністерства економіки України, Міністерства охорони здоров’я України та експертні оцінки:
• кількість абортів перевищила кількість народжень у 1,5 рази. На 1000 новонароджених припадає 136 абортів. 20 тис. абортів щорічно роблять українські дівчата-підлітки, із них 0,5 тис. ще не виповнилось 14 років. Щорічно аборти роблять 100 тис. жінок, які ще не народжували дітей, і для 320 із цих жінок це закінчується смертю;
• неухильно підвищується показник смертності новонароджених на одну тисячу народжених. Значна кількість новонароджених (0,0015%) до одного року не доживає. Приблизно стільки ж осіб щорічно гине в дорожньо-транспортних пригодах на автошляхах України;
• високий показник материнської смертності;
• із числа жінок репродуктивного віку 2 млн. не можуть народити дитину за станом здоров’я, і кожна п'ята подружня пара — безплідна. Понад 30% вагітних жінок уражені анемією. Приблизно 1,9 млн. із 2,4 млн. молодих сімей мають намір обмежитися тільки однією дитиною;
• середній вік жінок становить близько 74, чоловіків — 63 років (приблизно така ж тривалість життя в Марокко, Тунісі, Киргизстані, Таджикистані);
• за показником народжуваності на 1000 жителів Україна посідає передостаннє місце серед республік колишнього СРСР та країн Європи;
• показник кількості померлих перевищує показник кількості народжених. За смертністю населення Україна посідає друге місце серед країн Євразії;
• значно зменшилась кількість дітей, особливо у сільській місцевості: в кожному четвертому селі діти не народжуються, в 10% сільських населених пунктів немає дітей до п’яти років, а в 1500 селах взагалі немає молоді у віці від 16 до 29 років. Для всієї Європи сумарний коефіцієнт народжуваності сьогодні дорівнює 1,5 дитини. А в Україні — 1,3 (у деяких регіонах він вже наближається до одиниці, тобто однієї дитини на жінку); За розрахунками ж фахівців, якщо за певний час вікова структура населення стабілізується відповідно до існуючого режиму народжуваності, скажімо, однієї дитини на жінку, то кількість населення зменшуватиметься наполовину приблизно кожних 25-30 років;
• на медичному обліку знаходяться 319 тис. дітей з психоневрологічними захворюваннями, понад 1 млн. дітей мають хвороби органів травлення, 345 тис. — крові та кровотворних органів, 284 тис. — ендокринної системи, 27 тис. — уражені дитячим церебральним паралічем;
• на початок 2026 р. кількість населення України становитиме близько 42 млн. осіб. Значна частина населення буде фізично і психічно неповноцінною. Особи віком 60 років і більше становитимуть 25%, а частка дітей у населенні знизиться до 15% у 2026 році.
Число потенційно хворих на одного лікаря становить 222 (у США, Канаді, Англії та Німеччині — від 106 до 238), на одну медсестру — 86 (у США, Канаді, Англії та Німеччині - від 42 до 86), а рівень госпіталізації на 100 мешканців становить 24,0 (у зазначених країнах — від 14,5 до 21,1).
Але при всьому цьому витрати на охорону здоров’я на душу населення значно менші. В Україні це становить близько 20 доларів ЄША (в Англії — 714, Канаді — 1401, Німеччині — 1472, а в США — 3773 долари). За даними Міністерства охорони здоров’я України, медичні установи фінансуються не більш як на 40% від необхідного. Гроші, які виділяються на одну особу, дають
можливість забезпечити лише 60% обсягу стаціонарної допомоги, 50% амбулаторно-поліклінічної і ще менше швидкої та невідкладної. При цьому грошей на проведення заходів щодо профілактики інфекційних захворювань, диспансеризації та оздоровлення диспансерних хворих в амбулаторних умовах не залишається. Не можна забувати й про те, що значна кількість виділених на охорону здоров’я коштів спрямовується на заходи по охороні здоров’я так званої національної еліти та наближених до неї категорій населення.
Як зазначено у спеціальних дослідженнях, високий рівень травм і нещасних випадків у чоловіків, захворювань серцево-судинної системи мають прямий корелятивний зв’язок із зловживанням спиртними напоями, а поширене паління і порушення режиму харчування призводить до виникнення злоякісних пухлин органів дихання і травлення. Хворобам системи кровообігу сприяють зниження життєвого рівня населення, незадовільні умови праці на багатьох підприємствах, недостатня гігієнічна культура, дефіцит діагностичної апаратури та ефективних ліків. 9,0% від загальної кількості інвалідів і 1,1% від загальної кількості дітей складають діти-інваліди. 2,3% населення України психічно хворі, 1,5% населення України хворі на алкоголізм. За рівнем захворюваності алкоголізмом і наркоманією Україна перебуває на другому місці серед країн колишнього СРСР.
Вражають й інші факти про стан здоров’я населення. Так, погіршення життєвого рівня населення, дефіцит ефективних препаратів, які не виробляють в Україні, нестача коштів на придбання ліків і рентген-флюорографічного обладнання потягли ситуацію, за якою захворюваність на туберкульоз має масштаби епідемії.
Високими темпами зростає захворюваність на сифіліс (близько 120 випадків на 100 тисяч населення).
За даними Національного комітету України з профілактики наркоманії та СНІДу, 75-80% інфікованих ВІЛ — особи віком від 15 до 30 років, 80-90% яких ін’єкційні наркомани. Мають місце випадки зараження ВІЛ через донорську кров. Наркотизація населення зростає, збільшуючи при цьому і статистику хворих на СНІД, яких щомісяця виявляється майже півтори тисячі. Проте лікарі та правоохоронці стверджують, що для визначення реальної кількості хворих на наркоманію та СНІД офіційні дані про їх кількість необхідно збільшити щонайменше у десять разів.
Як національне лихо фахівці почали розцінювати епідемію дифтерії. Близько 75 відсотків осіб у віці до 18 років мають різноманітні патології, які в майбутньому можуть вплинути на популяцію людей.
Серед загроз генофонду України чи не перше місце посідає алкоголізм. За підрахунками фахівців, кожний новий літр спиртного (у перерахунку на стовідсотковий спирт) на душу населення на рік є причиною приросту 0,236% генетично неповноцінних дітей (мутантів), навчати яких є можливість лише в спеціальних школах.
Якщо навіть виходити з того факту, що українські підприємства щорічно розливають по 6 літрів спиртного на душу населення, і не враховувати імпорт, виробництво спиртних напоїв, інших, крім лікеро-горілчаних, видів та пива, то це означає, що із близько 450 тис. дітей, що народжуються щорічно в Україні, майже 7 тис. мають фізичні та психічні вади, викликані саме алкоголем. Але насправді ці цифри треба подвоїти. Адже фактичне загальне щорічне споживання алкогольних напоїв в Україні коливається у межах від 10 до 13 літрів на душу населення. На офіційному обліку в Україні перебуває 14 тис. дітей-алкоголіків.
Не менш загрозливою є тенденція збільшення рівня тютюнокуріння. В Україні курить кожна третя-четверта жінка у дітородному віці (20-39 років), уже пробували курити 30% хлопчиків і 7% дівчаток до 11 років, а серед 29 млн працездатного населення курить майже 42% — 12 млн (8,4 млн чоловіків і 3,6 млн жінок). За статистикою ж, на кожні 1000 тонн тютюнової продукції в кінцевому рахунку припадає 1000 смертей. Щорічно від куріння, яке є фактором ризику понад 25 різних захворювань, вмирає 120 тис. осіб. Очікується, що у 2020 р. вживання тютюну спричинить понад 22% смертей.
| Хворі, які перебувають на обліку | На 100 тис. населення |
| 3 діагнозом розладу психіки та поведінки внаслідок вживання алкоголю | 1412,0 |
| 3 діагнозом розладу психіки та поведінки внаслідок вживання наркотичних та інших (крім алкоголю) психоактивних речовин (наркоманії та токсикоманії) | 140,1 |
| 3 приводу злоякісних новоутворень | 1525,0 |
| 3 діагнозом активного туберкульозу | 239,1 |
| 3 діагнозом сифілісу | 376,0 |
| ВІЛ-інфікованих та хворих на СНІД | 1,5 |
За даними Державного комітету статистики України, захворюваність населення України характеризують такі дані:
На цьому фоні сумної статистики про захворюваність населення не менш сумним виглядає і такий статистичний факт: кожен житель України щорічно використовує ліків лише на 12 доларів США (порівняємо: житель Росії — на 20, Франції — на 156, США — на 158, Японії — на 245), що не відповідає потребі.
Основним нормативно-правовим актом, який регламентує питання захисту прав громадян у галузі охорони здоров’я, є Основи законодавства України про охорону здоров’я, відповідно до статті 10 яких першим обов’язком громадян України є обов’язок піклуватися про своє здоров’я та здоров’я дітей. Проте, це можна робити, лише добре знаючи встановлені відповідними нормативно-правовими актами свої права в сфері охорони здоров’я та відповідні обов’язки певних посадових, службових осіб, інших працівників цієї сфери.
Навколишнє природне середовище, що є джерелом підвищеної екологічної небезпеки, внаслідок дії стихійних сил природи або техногенної руйнівної дії стає екологічно небезпечним об’єктом, який має бути «ізольований» від людини і суспільства, інших природних систем і комплексів шляхом встановлення спеціального правового режиму, який має обмежувати або забороняти проживання на певній території населення, здійснення там виробничої діяльності. Крім того, необхідне вжиття заходів, спрямованих на ліквідацію джерел небезпеки.
Здоров’я часто розглядають як відсутність хвороби. Але здоров’я — це не лише відсутність хвороби, це комплексний показник, який характеризує здатність організму швидко адаптуватись до умов середовища, що постійно змінюється, здатність до оптимального виконання професійних та інших функцій, як суспільних, так і біологічних.
Екологічні аспекти, які порушують здоров’я і призводять до виникнення того чи іншого захворювання, залежать від причин, що поділяються на кілька категорій:
1. Безпосередньою причиною порушення нормальної життєдіяльності організму і виникнення патологічного процесу можуть бути абіотичні чинники навколишнього середовища. Очевидно те, що географічний розподіл низки захворювань тісно пов’язаний з клімато-географічними зонами, висотою місцевості, інтенсивністю інсоляції, переміщення повітря, атмосферним тиском тощо.
2. Іншою причиною є біотичний компонент навколишнього середовища у вигляді продуктів метаболізму рослин та мікроорганізмів, патогенних мікроорганізмів, отруйних рослин, комах та небезпечних для людини тварин.
3. До цієї категорії відносять патологічні стани, пов’язані з антропогенними чинниками забруднення навколишнього середовища: повітря, грунт, вода, продукти промислового виробництва.
Відомо, що природне середовище утворює визначені, найчастіше специфічні умови для зберігання та розвитку здоров’я. Так, наприклад, встановлено, що існує тісний зв’язок між смертю, народжуваністю та сонячною активністю. З виникненням плям на Сонці у людей псується настрій, знижується працездатність, порушується ритм життя. У цей період реєструють підвищення загострень хронічних хвороб, насамперед серцево-судинної системи та ЦНС, дорожнього травматизму. Відомо, що короткі хвилі ультрафіолетового випромінювання Сонця згубно впливають на живий організм, вони поглинаються нуклеїновими кислотами, що призводить до генетичних мутацій, водночас збільшується кількість злоякісних утворень — раку, саркоми, лейкозу.
З кліматичними чинниками, а саме: температурою, вологістю, вітрами, погодою тощо, тісно пов’язані функціональні стани та захисті реакції організму, а також мотивація поведінки, що в свою чергу, може призвести до виникнення низки захворювань, у тому числі й психічних розладів.
Питання взаємовідносин людини з тваринним світом, у тому числі наявність і поширення низки небезпечних заразних хвороб, які передаються від тварин до людей, також належать до медичних проблем екології.
Академік Павловський створив вчення про природні осередки низки інфекційних хвороб. Вчений показав, що в природі існують осередки багатьох заразних хвороб, у яких збудник зберігається завдяки переходу від однієї тварини до іншої. Багато природно-опосередкованих інфекцій передаються кровосисними комахами (кліщами, блохами, москітами, комарами тощо), наприклад: чума, жовта лихоманка, малярія. У результаті антропогенних змін у навколишньому середовищі внаслідок безпосереднього або опосередкованого впливу людини на природу можливе виникнення несподіваних епідеміологічних ситуацій та процесів.
Проблема забруднення біосфери виникла у зв’язку з розвитком промислового виробництва. Особливої гостроти вона набула у другій половині XX ст., в період науково-технічної революції, яка характеризується надзвичайно високими темпами росту промислового виробництва, споживання електроенергії та використання моторних транспортних засобів.
Науково-технічний прогрес у промисловому виробництві призвів до розширення використання природних ресурсів. Перелік хімічних елементів, які застосовує людина у промисловому виробництві, суттєво збільшився за останнє десятиліття. Якщо на початку XX ст. використовували 19 хімічних елементів, то в середині цього століття в промисловому виробництві були задіяні близько 50 хімічних елементів, а в 70-х роках — понад 100. Ці зміни у промисловому виробництві, зрозуміло, відбилися на складі промислових викидів, що призвело до якісно нового забруднення атмосферного повітря, а саме: аерозолями важких і рідкісних металів.
ВООЗ дає таке визначення забруднення: це поява у довкіллі людини забруднюючих речовин чи будь-яких інших агентів (від вірусів до звукових хвиль надмірної інтенсивності), які безпосередньо чи опосередковано негативно впливають на людину і створене нею для власних потреб штучне середовище.
Саме такий підхід притаманний більшості людей, які знаходяться на антропоцентричних позиціях (тобто людина є вінцем природи). У екологічному визначенні поняття забруднення стосується не лише людей і створеного ними штучного середовища, а й сукупності усіх видів у біосфері та Землі з ближнім космосом. При такому підході забруднення трактується як внесення у довкілля, виникнення чи раптове підвищення у ньому значень чи концентрацій хімічних, фізичних, біологічних, інформаційних чи будь-яких інших традиційних чи новостворених агентів і факторів, що спричинює втрату рівноваги і завдає шкоди частині чи більшості видів екосистеми, де сталося це явище.
Забруднення поділяються на природні й антропогенні. Прикладом перших є пил і гази під час виверження вулкана, вода в періодичних паводках, несподіваний заморозок чи навіть сніг для квітучих вишень, вірус тифу чи нашестя сарани тощо.
Більш серйозною небезпекою є антропогенні, створені чи спричинені людиною забруднення. Хімічне, радіоактивне та бактеріологічне забруднення повітря, води, грунту, продуктів харчування, а також шум, вібрація, електричні поля тощо викликають в організмах людей тяжкі патологічні явища, глибокі генетичні зміни.
Науковці встановили, що загальний сучасний рівень техногенного забруднення атмосфери досягає 1 млрд. т аерозолів та газових викидів і 300-500 млн. тонн пилу. Вміст забруднювачів атмосфери над містом приблизно в 15 разів більший, ніж у сільській місцевості, і в 150 разів більший, ніж над океаном.
Першими сигналами, які привернули увагу людини на те, що атмосферні забруднення, можливо, негативно впливають на здоров’я населення, були токсичні тумани (фотохімічні тумани та смоги) — це випадки гострого впливу атмосферних забруднень (перш за все вихлопних газів автомобілів, концентрація яких зростала за несприятливих метеорологічних умов. У людей фотохімічний смог викликає подразнення очей, слизових оболонок носа і горла, симптоми задухи, загострення легеневих і різних хронічних захворювань.
Друга група чинників, що спонукала підвищити увагу до проблеми забруднення атмосферного повітря, пов’язана із хронічними неспецифічними захворюваннями. Протягом останнього десятиліття відзначено різке збільшення подібних захворювань та ріст смертності населення від них. Збільшення рівня даних захворювань пов’язують із забрудненням повітря такими промисловими хімічними отрутами, як метали, хлор, амоніак, чадний газ тощо.
Характерною особливістю важких металів після потрапляння до організму є їх нерівномірний розподіл між клітинами і тканинами та здатність утворювати в організмі депо. Виділяючись через сечові шляхи, слизові оболонки травного каналу і різні залози, метали спричинюють у них патологічні зміни.
Хлор та його сполуки є отрутами нервової системи і паренхіматозних органів, вони також мають подразнюючу і припікаючу дію. Отруєння чадним газом призводить до кисневого голодування клітин та тканин та до порушення обміну речовин.
Як і атмосфера, гідросфера також зазнає значного антропогенного впливу. Більшість із того, що обговорювалось нами про види забруднюючих речовин атмосферного повітря, стосується і води. За даними ВООЗ, на сьогоднішній день від хвороб, які викликаються забрудненою питною водою, у світі вмирає близько 5 млн. новонароджених. Поступлення на стаціонарне лікування кожного четвертого хворого обумовлено забрудненням води у водопроводах.
Не буде перебільшенням стверджувати, що практично всі елементи і речовини, які використовує чи виготовляє людина, так чи інакше опиняються у гідросфері. За масою переважають хімічні забруднювачі: кислоти, мінеральні солі різного складу, луги, метали тощо.
Постійно зростає кількість у воді органічних сполук, продуктів «великої хімії»: нафти, проміжних і кінцевих речовин її переробки, пестицидів, миючих засобів та інших поверхнево-активних сполук.
Варто відзначити, що інша група забруднювачів — біологічних забруднюючих агентів у воді набуває особливого значення, випереджаючи за небезпекою навіть хімічні. Це обумовлено тим, що вода є життєвим середовищем для багатьох патогенних організмів. Причому, якщо повітряним шляхом (найчастіше мікрокраплями слини чи води) передаються лічені хвороби, то водним — їх основна кількість: холера, тиф, бактеріальна дизентерія, інфекційний гепатит, поліомієліт, шистосоміаз.
Серед водних хімічних забруднень на особливу увагу заслуговують екотоксиканти — діоксини, які викликають важкі ушкодження в імунній системі, є причинами переродження шкіри і слизових оболонок шлунково-кишкового тракту, сечових шляхів, жовчного протоку, атрофії кісткового мозку, генетичних ушкоджень ембріонів у вагітних жінок. Діоксини викликають незворотні зміни у печінці, стимулюючи дію канцерогенів, радіації.
Появилися особливі захворювання, пов’язані із забрудненням води хімічними елементами: «ітай-ітай» — через вживання води з високим вмістом кадмію; «міномата» — через вживанні води, забрудненої сполуками ртуті; «молібденова подагра» — у випадку хронічного отруєння молібденом.
Зміни мікроелементного складу води також можуть викликати такі захворювання, як ендемічний зоб, флюороз, карієс зубів тощо. Так, встановлено, що причиною ендемічного зоба є дефіцит йоду в біосфері. В Україні ендемічний зоб поширений на теренах Західної України й Полісся, де понад 10% населення мають його ознаки. Збільшення концентрації фтору у воді до 1,0-1,9 мг/л призводить до виникнення флюорозу, який уражає зуби. Якщо концентрація фтору перевищує у воді 6 мг/л, з’являються зміни в кістках (грибоподібні та дзьобоподібні кісткові вирости, закостеніння кісток), виникають стійкі ураження печінки, травного каналу.
Ґрунт є кінцевим накопичувачем практично всіх шкідливих речовин. Забруднення ґрунту отрутохімікатами, мінеральними добривами, промисловими та господарсько-фекальними відходами призвело до того, що ґрунт став джерелом захворювань на туберкульоз, бруцельоз, шлунково-кишкові захворювання, а також гельмінтоз. Крім того, неконтрольоване використання пестицидів проти знищення менше ніж 0,2% усіх видів біосфери призвело до поширення шкідливого ефекту на всі 100% видів, а також і людину. Потрапляючи у питну воду і продукти харчування, пестициди викликають порушення діяльності центральної нервової, серцево-судинної та інших систем організму, аномалії новонароджених та знижєння опірності імунної системи. Забруднення фунту важкими металами є причиною отруєння людей через рослинні й тваринні продукти харчування та воду.
Стан здоров’я населення можна вважати інтегрованим показником добробуту країни. Він залежить від багатьох чинників, найважливішими з яких є економічні, екологічні, психогенні, генетичні та інші. Катастрофічне забруднення довкілля призвело до підвищення рівня захворюваності населення, а це, в кінцевому результаті, вплинуло на медико-демофафічні показники. Усі проблеми, пов’язані з виникненням захворювань унаслідок забруднення навколишнього середовища, називають анфопоекологічними.
Найнеобхідніше, що потрібне людині для безпечного життя, — це належні умови для виконання її функцій: їжа, тепло, житло, сім’я, робота, чисте природне середовище, сталий розвиток суспільства.
За даними Національної доповіді про стан навколишнього природного середовища в Україні, яка щорічно видається Мінекобезпеки України, річний приріст захворюваності в країні сягає 2,8%. Прогноз захворюваності показав, що в разі збереження існуючих тенденцій забруднення навколишнього середовища необхідно очікувати подальше зростання рівня поширеності хвороб окремих класів. Значно збільшилася захворюваність крові та кровотворних органів, кістково-м’язової системи, кількість вроджених аномалій, ускладнення вагітності, зростає кількість ендокринних патологій. Збільшується число захворювань злоякісними новоутвореннями, серед яких найчастіше трапляється рак легень, молочної залози, лімфатичної та кровотворної тканин.
Загрозу для людства становить анропогенне забруднення природного середовища. Хімічне, радіоактивне та бактеріологічне забруднення повітря, води, фунту, продуктів харчування, а також шум, вібрація, електромагнітні поля, іонізуюче випромінювання тощо викликають в організмах людей тяжкі патологічні явища, глибокі генетичні зміни. Це призводить до різкого збільшення захворювань, передчасного старіння й смерті, народження неповноцінних дітей. Встановлено, що парниковий ефект атмосфери може впливати на здоров’я як безпосередньо, коли збільшується захворюваність, так і опосередковано, змінюючи врожайність, динаміку різних інфекційних захворювань. Зменшення озонового ша