В.П. – Лежачи на спині. Всі вправи виконуються 6-7 разів.
1. Нога зігнута в тазостегновому й колінному суглобах. Рухи – згинальні й розгинальні в колінному суглобі.
2. Ноги зігнуті в тазостегнових і колінних суглобах .Рухи – згинальні й розгинальні в обох колінних суглобах.
3. Ноги зігнуті в тазостегнових і колінних суглобах .Рухи – згинальні й розгинальні в обоє колінних і тазостегнових суглобах – "велосипед".
4. Ноги зігнуті в тазостегнових суглобах. Рухи – поперемінне зведення і розведення ніг у тазостегнових суглобах - "горизонтальні ножиці".
В.П. – Лежачи на животі. Всі вправи виконуються 4-5 разів.
1. Рухи – згинання й розгинання колінного суглоба.
2. Рухи – підйом і опускання випрямленої ноги
3. Рухи ногами як при плаванні стилем «брас».
Вправи виконують в спокійному темпі, дихання вільне [16].
При ураженні колінного суглобу у вільному руховому режимі (для основної групи) підібрано комплекс ЛГ( за методикою Є.Ф Древінга)
В.П. – Сидячи на стільці . Всі вправи виконуються 6-8 разів.
1. Зводимо ноги разом, опускаємо на підлогу. Згинати і розгинати по черзі в колінах, ступні вільно ковзають по підлозі. Дихання спокійне.
2. Глибоко вдихнули, підтягнули рукою до живота коліно, видихнули. Повторити ці ж дії з іншою ногою.
3. Положення тіла те саме. Повільно випрямляє ноги, стопи на себе.
4. Ставимо на підлогу ноги на ширині плечей, руки тримаємо на колінах. Встаємо, розводимо руки в обидві сторони, робимо вдих. Сідаємо, кладемо руки на коліна - видих.
В.П – Стоячи. Всі вправи виконуються 5-7 разів.
1. Встати, покласти руки на стегна і виконати нахили голови в різні боки. Стати на коліна, впертися руками в підлогу. Прогнути спину наскільки можливо вгору.
2. Ходьба з високим підніманнім стегна.
3. Випади вперед.
4.Складаємо обидві руки під підборіддям. Дихання намагаємося не затримувати, піднімаємо по черзі прямі ноги.
5. Кладемо одну руку на спинку стільця і повертаємося до нього боком. Махати по черзі ногами вперед - назад. Дихання спокійне [5].
Дієтотерапія.
Дотримуючись спеціальної дієти при ревматоїдному артриті у хворих знизились запальні явища, зміцнились сполучнотканинні структури, відкоригувались обмінні порушення. Дієта при ревматоїдному артриті повинна залежати від фази захворювання (неактивна або активна), ступеня ураження внутрішніх органів, наявності різноманітних ускладнень (недостатність кровообігу, амілоїдоз та ін.). При активному ревматоїдному артриті було доцільно зменшення вмісту в їжі вуглеводів (до 250-300 г). З цією метою рекомендували виключити з раціону варення, мед, цукор та інші вуглеводи.
Крім того в період загострення слід обмежити себе в вживанні білків (до 80 грам), віддаючи перевагу білкам тваринного походження: молока, молочнокислим напоям, сиру, сирів, яєць, м'яса, риби. Рибні та м'ясні страви слід відварювати у воді, готувати на пару, запікати в духовці. Обсмажувати їх можна тільки після попереднього відварювання, але для суворого дотримання дієти при ревматоїдному артриті робити цього все-таки не рекомендуємо. Жири при ревматоїдному артриті вживати в розрахунку 1 грам на 1 кілограм маси тіла. Близько 15% усієї кількості жирів повинні складати всілякі рослинні масла.
Кількість кухонної солі обмежували до 5 грам в день, тобто, їжа під час готування не солилася, але готові страви злегка присолювали. В цей же час хворий отримував велику кількість солей кальцію (сир, молочнокислі напої, молоко, сир) і калію (фрукти, овочі, ягоди і відвари з них). Дієта при ревматоїдному артриті забороняла вживати продукти, що виводять кальцій: щавель, шпинат, ревінь, шоколад, какао, відвар цвітної капусти і т.д. Щодня збагачували свій раціон солями магнію: пшоняна, вівсяна і гречана крупи, висівки, зелень і т. д [40].
Риб'ячий жир або жирна риба, містять корисні жирні кислоти групи омега-3, допомогли полегшити перебіг захворювання. Також корисні овочі і фрукти, що містять антиоксиданти.
Як правило, у хворих на ревматоїдний артрит низький рівень селену в крові, тому їм допомогла дієта, що включала в себе продукти з достатнім вмістом селену. Деяким хворим на ревматоїдний артрит допомогла вегетаріанська дієта, яка повністю виключала всі продукти тваринного походження [41].
Коли загострення пройшло, можна споживати достатню кількість білка. Обов'язковим споживанням перших страв були супи на м'ясному, рибному, овочевому, молочному бульйоні. З напоїв дозволялись кава, чай, соки. У невеликій кількості дозволяли борщ, манна або рисова каші, згущене молоко. Дуже важливо харчування повинно бути невеликими порціями чотири рази на день. Це дозволяє організму краще засвоювати корисні елементи з їжі без перевантаження травної системи.
При захворюванні ревматоїдний артрит дієта не повинна пригнічувати хворого. Необхідно знайти різні способи урізноманітнити, наприклад, способи подачі готових страв, намагались якось стимулювати апетит: здійснювали прогулянки на свіжому повітрі, провітрювали приміщення, давали достатнє при захворюванні фізичне навантаження. Хороший апетит і гарний настрій допомагагали побороти дане захворювання [44].
Масаж (масаж гомілки, стегна та колінного суглобу)
За методикою В.І Дубровського для усунення запалення в суглобах, зміцненя м'язів, поліпшення кровопостачання застосовували масаж . Масаж при ревматоїдному артриті починали на відновлювальному етапі, коли активна фаза стихне, і больові відчуття не турбували хворого [6].
При ревматоїдному артриті масаж призначали у підгострій і хронічній стадіях при всіх ступенях активності процесу. Масаж є обов'язковим елементом комплексного лікування і повинен сполучатися з лікувальною гімнастикою і механотерапією [39].
При ураженні суглобів нижніх кінцівок масаж паравертебральних зон S5-S1, L5-L1, D12-D11 і області тазу: погладжування, розтирання, розминка і вібрація сідничних м'язів; погладжування і розтирання області крижів, гребенів клубових кісток, реберних дуг. Масаж хворої ноги: погладжування, розтирання, розминка, вібрація м'язів сегментів кінцівки, суміжних хворого суглоба. Масаж хворих суглобів: погладжування, розтирання; масаж сумково-зв'язкового апарату суглоба – погладжування, розтирання, вібрація. Погладжування, розтирання, вібрація місць прикріплення сухожиль, суглобових піхв і суглобових сумок. Струшування кінцівки. Пасивні та активні рухи. Виконання масажу триває 15-20 хв. Курс – 12 сеансів.
За методикою С.В Устелимової при вираженому запальному процесі в колінному суглобі хворий тримає ногу зігнутою, при цьому напружуються м'язи-згиначі кульшового та колінного суглобів. Це сприяло виникненню контрактур у колінному, тазостегновому і гомілковостопних суглобах. При запальному процесі в гомілковостопному суглобі може розвинутися так звана кінська стопа. Для запобігання цієї пози потрібно стопу ставити під кутом 90°, підкладаючи ящик або мішок з піском. Для збереження рухливості в тазостегновому суглобі кілька разів в день хворого укладали на спину без подушки, відводили і опускали ногу з ліжка, обов'язково ставили наголос під стопу (або опускали її на підлогу).
Масаж колінного суглоба виконували обома руками долонної поверхнею великих пальців, а також долонною поверхнею всієї кисті. При масажі великими пальцями їхніх розташовуємо на 2 см нижче колінної чашечки і, просуваючи вгору до стегна уздовж сухожиль чотириголового м'яза, використовували послідовно погладжування і спіралеподібне розтирання.
Для більшого проникнення в щілину суглоба нога зігнута в коліні і масажували передні поверхні з обох боків між сухожиллям чотириголового м'яза і зовнішньої бічної зв'язкою, а потім – внутрішньою бічною. На задній поверхні в підколінній ямці розташовані судини і нерви, тому прийоми масажу проводились у щадному режимі.
Масаж стегна здійснювали в положенні хворого на спині, на животі. Зовнішню поверхню масажували в положенні на боці. Прийоми масажу ті ж, що і на гомілці.
Масаж тазостегнового суглоба. У зв'язку з тим, що суглоб розташований глибоко і покритий великими м'язами, спеціально впливати на нього складно. Ззаду між сідничного бугром і більшим рожном застосовувались погладжування, розтирання, розминка [21].
Фізіотерапевтичні методи лікування показано при відсутності гострих симптомів захворювання, нормалізації аналізів крові і температури тіла хворого. Але деякі процедури застосовували і до настання ремісії. Основний принцип призначення таких фізіотерапевтичних процедур - індивідуальний підхід до пацієнта з урахуванням ступеня функціональної обмеженості суглобів і активності процесу.
В основі фізіотерапії є відновлення здатності рухатися. За допомогою комплекс спеціальних лікувально-відновлювальних вправ і інших заходів розвивали м'язову систему, зміцнювали кістки і суглоби. Результатом є збільшення сили, підвищений тонус і поліпшення загального фізичного стану[16, 51].
За методикою Т.П Руденка у гострій фазі перебігу ревматоїдного артриту для лікування використовували світлові методи фізіотерапії – УФО і лазеротерапію, тобто сприяли активізації обміну речовин і окислювально-відновних процесів. Ці процедури надавали первинну протизапальну, болезаспокійливу і бактерицидну дію. У підгострому періоді світлопроцедури доповнювались зі застосуванням ультразвукового випромінювання.
Для зменшення болю в області запалення суглобів застосовувалося ультрафіолетове опромінення. Процедура проводилась до ледь вираженого почервоніння шкіри. При цьому знижувались чутливості нервових закінчень в області ураження суглобів. Призначались зазвичай 5-6 сеансів процедури через день. Протипоказано подібне лікування при нирковій недостатності, порушеннях мозкового кровообігу і червоний вовчак.
Фізіотерапевтичне лікування проводилося на тлі медикаментозної терапії при скасуванні лікарських засобів, особливо базисних, які призначалась тільки з урахуванням ступеня активності патологічного процесу і його стадії, супутніх захворювань, загального стану і віку; враховували сумісність фізіотерапевтичних процедур, можливість їх комбінацій та переносимість. В найближчі години після процедури не рекомендували тривали ходьбу, та переохолодження організму.
При використанні ультразвуку у хворого активізувались обмінні процеси в ураженій ділянці, швидше зійшов набряк і відновились тканини суглоба. Лазерний вплив на область запалення активізував процеси відновлення тканин суглоба. Процедури не можна приймати при наявності доброякісних утворень в опромінюється зоні і при цукровому діабеті.
Лікувальний ефект при прийнятті оздоровчих ванн досягли за рахунок поліпшення кровообігу і харчування уражених суглобів і оточуючих їх тканин. При ревматоїдному артриті призначались лікувальні ванни: сірководневі, родонові, йодо-бромні, хвойні.
Завдяки аплікацій з грязей ми надавали місцеву розсмоктуючу і протизапальну дію, стимулюємо процес регенерації тканин. Процедури призначали тривалістю 15-20 хвилин з температурою грязі 38-42°С. Зазвичай курс лікування брудом і прийняття лікувальних ванн складав з 10-15 сеансів. Якщо хвороба має затяжний характер з мінімальною активністю процесу, в лікувальний комплекс включали лікувальні ванни, бальнеотерапію і грязелікування. У стадії регресу запальних явищ призначали озокеритові або парафінові аплікації [20].
Стимулююча дія фізіопроцедур на організм при лікуванні ревматоїдного артритів в деяких випадках може посилити запальний процес в суглобах. Фізіотерапія повинна бути призначена лише лікарем для зменшення деформацій суглобів та для поліпшення їх рухливості і кровообігу в області запалення лише при відсутності протипоказань [32,50].
Медикаментозне лікування.
Медикаментозне лікування артриту коліна проводилося (за методикою В.А Єпіфановим), яке ґрунтувалось на використанні нестероїдних протизапальних препаратів, що знімали біль і запалення. медикаментозна терапія даного захворювання проводилась за двома напрямками: зняття больового синдрому та відновлення тканини хряща.
Для захисту від деформуючих процесів призначалися хондропротектори. У важких випадках – стероїдні внутрішньосуглобові ін’єкції. Вибір препарату і його дози проводилося емпірично, застосовувались препарати до того часу, поки вони проявляли свою протизапальну дію і не давали побічних наслідків у пацієнтів [34].
Досліджувальним хворим призначали комплекс нестероїдних протизапальних препаратів, а саме : ібупрофен (1,2 г/день), диклофенак (100–150 мг/день), вольтарен (100-150 мг/день), німесулід ( 100-150 мг /день) 2-3 рази на день в залежності від ускладнень . Дані препарати надали ефект через 3 дні використання. І були призначені до застосування протягом 12-15 днів.
Для визначення ефективності програми фізичної реабілітації проводилась статистична обробка результатів дослідження за програмою Microsoft Office Excel.
На початку дослідження, ми визначили у пацієнтів температуру тіла та артеріальний тиск, показники наведені в табл. 3.1.
Таблиця 3.1
Показники температури тіла та артеріального тиску на початку дослідження хворих на ревматоїдний артрит обох груп (n=20)
| Показники, одиниці виміру | На початку дослідження | Р | |
| Основна група | Контрольна група | ||
| Температура тіла, С | 37,9 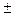 0,3 0,3
| 37,5 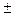 0,2 0,2
|  0,05 0,05
|
| АТс, мм рт. ст. | 141,3 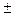 15,15 15,15
| 138 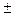 14,1 14,1
|  0,05 0,05
|
| АТд, мм рт. ст. | 86,7 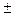 6,5 6,5
| 82,3 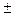 2,15 2,15
|  0,05 0,05
|
За отриманими даними у таблиці 3.1 видно, що основні показники артеріального тиску та температури тіла пацієнтів обох груп на початку дослідження знаходилися майже на одному рівні: t вища за нормальну на 2%, АТ систолічний становив в ОГ – 141,3 мм рт. ст., в КГ – 138 мм рт. ст., що являється верхньою межею норми, АТ діагностичний сягав в ОГ – 86,7 мм рт. ст., а в КГ – 82,3 мм рт. ст., значення яке являється верхньою межею. Достовірна відмінність у даних показниках у пацієнтів ОГ та КГ була відсутня. Наприкінці дослідження було проведене повторне дослідження температури тіла та артеріального тиску обох груп та встановлено наступні показники (табл. 3.2).
Таблиця 3.2
Показники температури тіла та артеріального тиску наприкінці дослідження (n=20)
| Показники, одиниці виміру | Наприкінці дослідження | Р | |
| Основна група | Контрольна група | ||
| Температура тіла, С | 36,6 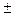 0,1 0,1
| 36,9 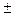 0,3 0,3
|  0,05 0,05
|
| АТс, мм рт. ст. | 120,5 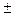 4,3 4,3
| 125,1 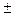 7,1 7,1
|  0,05 0,05
|
| АТд, мм рт. ст. | 78,1 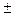 2,1 2,1
| 80,8 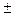 3,5 3,5
|  0,05 0,05
|
Показники табл. 3.2 вказують на те, що в наприкінці дослідження у пацієнтів основної групи температура тіла була 36,6С, а в контрольній – 36,9С, що являється нормою і вказує на задовільний стан досліджуваних.
АТс в ОГ пацієнтів наприкінці дослідження був менший на 4,6 мм рт. ст. ніж в КГ, а АТд відповідно – на 2,7 мм рт. ст. Треба зазначити, що показники стану організму пацієнтів наприкінці дослідження становили в межах норми.
Визначені нами відмінності між основною та контрольною групами наприкінці дослідження температури тіла та АТ не значно відрізняються між собою, тобто вони є в нормі, але більш суттєвими ефективними результами застосування фізичної реабілітації були в основній групі.
Протягом дослідження було визначено шкалу болю у колінному суглобі за 4-х бальною шкалою. Результати дослідження відображено в таблиці 3.3 та показані у вигляді діаграми на рис. 3.1.
На початку дослідження показники шкали болю в КГ складали 3,3 балів, наприкінці в результаті фізичної реабілітації зменшились до 2,5 бала, у ОГ з 3,7 балів до 1,7 бала відповідно. Всі зміни достовірні, що свідчить про ефективність засобів фізичної реабілітації для зменшення болю в обох групах. Варто відзначити , що наприкінці дослідження різниця між показниками КГ та ОГ була також достовірною, що доводить більшу ефективність засобів фізичної реабілітації у ОГ.
Таблиця 3.3
Показники шкали болю хворих на ревматоїдний артрит на початку та наприкінці дослідження обох груп (n=20)
| Показники | На початку дослідження, М±m | Наприкінці дослідження, М±m | Р |
| Контрольна група | 3,3±1,1 | 2,5±1,3 |  0,05 0,05
|
| Основна група | 3,7±1,2 | 1,7±0,3 |  0,05 0,05
|
| Р |  0,05 0,05
| <0,05 |  0,05 0,05
|
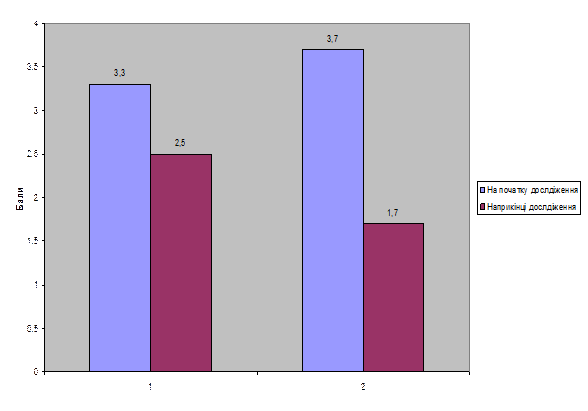 Рис. 3.1 Результати оцінки шкали болю у пацієнтів з РА на початку та наприкінці дослідження (бали)
Рис. 3.1 Результати оцінки шкали болю у пацієнтів з РА на початку та наприкінці дослідження (бали)
1 – Контрольна група
2 – Основна група
Протягом нашого дослідження ми визначали не лише влип фізичної реабілітації на стан колінного суглоба, а і розвиток функціональних можливостей даного суглоба методом гоніометрії.
Рівень амплітуди рухів на початку дослідження в обох групах суттєво відрізнявся від нормальних показників, що наведено в табл. 3.4.
Таблиця 3.4