Геморрагическая лихорадка с почечным синдромом 5 страница
При установлении диагноза ВИЧ-инфекции проводят многократное исследование иммунного статуса в динамике для контроля за прогрессированием болезни и эффективностью лечения.
Лечение ВИЧ-инфекции
Систематический контроль за состоянием здоровья пациента, предупреждение и лечение оппортунистических инфекций, сопутствующих заболеваний, консультирование, психологическая и социальная помощь, организация доступа к программам уменьшения вреда, заместительной поддерживающей терапии, наркологической помощи, реабилитационных программ могут быть эффективной подготовкой к антиретровирусной терапии (АРТ) и основой высокого уровня приверженности во время проведения антиретровирусной терапии.
Исскуство назначения антиретровирусной терапи является специализированной дисциплиной, которая быстро развивается. Считается, что каждые два года происходит 100% обновление знаний. Назначение и проведение антиретровирусной терапии всегда требует индивидуального подхода.
Задача антиретровирусной терапии заключается в угнетении вирусной нагрузки до уровня, который не определяется исследованием на максимально длительное время (годы) и увеличение количества лимфоцитов CD4. В Украине рекомендовано назначать антиретровирусную терапию, исходя из клинических и иммунологических критериев, которые отвечают стандартам ВОЗ.
В мировой практике для подавления репродукции вируса применяют комбинации противовирусных препаратов следующих групп:
нуклеозидные ингибиторы обратной транскриптазы ВИЧ (НИОТ):
аналоги тимидина (ретровир, зерит);
аналоги цитидина (хивид, эпивир);
аналоги аденина (видекс);
аналоги гуанина (зиаген)
комбинации НИОТ: комбивир, тризивир
нуклеотидные ингибиторы обратной транскриптазы ВИЧ (НтИОТ):
виреад, трувада
ненуклеозидные ингибиторы обратной транскриптазы ВИЧ (ННИОТ): вирамун, стокрин, интеленс (этраверин);
ингибиторы протеазы (ИП): презиста (дарунавир), инвираза, норвир, вирасепт, ритонавир, индинавир, нельфинавир и др.
ингибиторы слияния: фузеон
Согласно с совеременными рекомендациями, после начала лечения пациентам необходимо применять антиретровирусную терапию длительное время, практически на протяжении всей жизни. Достижение наилучших результатов лечения возможно только при условии высокого уровня приверженности к терапии.
Приверженность к терапии означает, что пациент:
вовремя принимает лекарства;
принимает их в необходимой, назначенной врачем дозе
придерживается рекомендаций по диете
придерживается назначенного режима лечения (непрерывность для АРТ, кратность приема и др.)
Кроме того, проводят интенсивное лечение имеющихся у больного оппортунистических инфекций, что требует применения разнообразных этиотропных средств: орунгала, дифлукана (диссеминированный кандидоз), бисептола (пневмоцистная пневмония), ацикловира, ганцикловира (герпетические инфекции) и т.д. Назначение цитостатиков при опухолях усугубляет иммунодефицит.
Иммуностимулирующая терапия не показана, так как способствует более быстрому прогрессированию заболевания.
Информация о заражении ВИЧ, необратимость и фатальный прогноз вызывает у инфицированного тяжелые эмоциональные реакции, вплоть до суицида. Поэтому создание охранительного режима является важнейшей терапевтической мерой. Консультирование и психологическая поддержка ВИЧ-инфицированных, так же как и назначение лекарственной терапии, осуществляется с их добровольного согласия.
Эпидемиологический надзор ВИЧ-инфекции
Включает в себя выявление, обязательную регистрацию и учёт ВИЧ-инфицированных, числа обследованных и причины инфицирования. Вся информация накапливается на федеральном уровне и подлежит анализу по полу, возрасту, социальному положению, территории заражения, факторам риска, путям заражения. В результате идентифицируют группы риска, территории риска, причины и условия заражения, пути распространения инфекции. Полученную информацию в виде бюллетеней или аналитических обзоров доводят до сведения всех заинтересованных лиц и рассылают по регионам.
Профилактические мероприятия ВИЧ-инфекции
ВОЗ выделяет 4 основных направления деятельности, направленной на борьбу с эпидемией ВИЧ-инфекции и её последствиями:
Предупреждение половой передачи ВИЧ, включающее такие элементы, как обучение безопасному половому поведению, распространение презервативов, лечение других ЗППП, обучение поведению, направленному на сознательное лечение этих болезней;
Предупреждение передачи ВИЧ через кровь путем снабжения безопасными препаратами, приготовленными из крови.
Предупреждение перинатальной передачи ВИЧ методами распространения информации о предупреждении передачи ВИЧ путем обеспечения медицинской помощи, включая консультирование женщин, инфицированных ВИЧ, и проведение химиопрофилактики;
Организация медицинской помощи и социальной поддержки больным ВИЧ-инфекцией, их семьям и окружающим.
Передачу ВИЧ половым путём можно прервать обучением населения безопасному половому поведению, а внутрибольничную - соблюдением противоэпидемического режима. Профилактика включает правильное половое воспитание населения, профилактику беспорядочных половых связей, пропаганду безопасного секса (использование презервативов). Особое направление - профилактическая работа среди наркоманов. Поскольку предупредить ВИЧ-инфицирование наркоманов легче, чем избавить их от наркозависимости, нужно разъяснять способы профилактики заражения при парентеральном введении наркотиков. Снижение масштабов наркомании и проституции также входит в систему профилактики ВИЧ-инфекции.
Для предупреждения передачи ВИЧ через кровь проводят обследование доноров крови, спермы, органов. Для предупреждения заражения детей подлежат обследованию на ВИЧ беременные. Пациенты с ЗППП, гомосексуалисты, наркоманы, проститутки обследуются в основном в целях эпиднадзора.
Противоэпидемический режим в стационарах такой же, как при вирусном гепатите В, и включает в себя обеспечение безопасности медицинских манипуляций, донорской крови, медицинских иммунобиологических препаратов, биологических жидкостей, органов и тканей. Профилактика ВИЧ-инфицирования медицинского персонала сводится главным образом к соблюдению правил работы с режущими и колющими инструментами. В случае попадания инфицированной ВИЧ крови необходимо обработать кожу 70% спиртом, обмыть водой с мылом и повторно обработать 70% спиртом. В качестве превентивной меры рекомендован приём азидотимидина в течение 1 мес. Подвергшийся угрозе заражения находится под наблюдением специалиста в течение 1 года. Средства активной профилактики до сих пор не разработаны.
Беременным ВИЧ-инфицированным назначают прием противоретровирусных препаратов в последние месяцы беременности и в родах в целях предотвращения рождения ВИЧ-инфицированного ребенка. Детям, рожденным от ВИЧ-инфицированных матерей, в первые дни жизни также назначают прием противоретровирусных средств, их сразу же переводят на искусственное вскармливание. Этот комплекс мероприятий позволяет снизить риск рождения инфицированного ребенка с 25-50% до 3-8%.
Мероприятия в эпидемическом очаге, этика и деонтология
При выявлении ВИЧ-инфицированного лица с ним проводят на конфиденциальной основе собеседование (консультирование), во время которого разъясняют ему причины инфицирования, последствия для здоровья, возможность лечения. Акцентируют внимание на способах предотвращения заражения окружающих, сообщают о возможности уголовного наказания за распространение ВИЧ. При сборе эпидемиологического анамнеза выясняют возможные факторы риска заражения. Предпринимают попытки выявить половых партнеров и партнеров по внутривенному введению наркотиков. С выявленными партнерами, независимо от того, инфицированы они или нет, проводят беседу о способах предотвращения заражения ВИЧ, что является важнейшим противоэпидемическим мероприятием в очаге ВИЧ-инфекции. После этого партнерам предлагают на добровольной основе пройти обследование, которое может быть повторено с учетом того, что антитела могут появляться в течение года со времени последнего эпидемиологически значимого контакта с ВИЧ-инфицированным. При подозрении на внутрибольничное заражение проводят эпидемиологическое расследование в медицинских учреждениях. Все данные о ВИЧ-инфицированных и их партнерах рассматривают как врачебную тайну, за ее разглашение предусмотрена ответственность медицинских работников.
СПИД — ассоциированные заболевания являются одной из стадий развития СПИДа (стадия СПИД — ассоциированного комплекса) и включают 23 заболевания. Выделяют заболевания. Выделяют заболевания первой и второй категории. Обнаружение у человека СПИД — ассоциированной болезни первой категории позволяет врачу поставить диагноз «СПИД» без лабораторного подтверждения. А если у человека выявлено заболевание из второй категории, то врач может лишь предполагать ВИЧ — инфекцию в стадии СПИД, но окончательный диагноз должен быть подтвержден тестами на антитела к ВИЧ и вирусную нагрузку.
К СПИД — ассоциированным заболеваниям первой группы относятся: грибковые поражения внутренних органов (кандидоз пищевода, бронхов, легких; криптококкоз и др.), вирусные заболевания (цитомегаловирусная инфекция, герпетическая инфекция внутренних органов и др.) Саркома Капоши, пневмоцистная пневмония и др.
Вторая группа включает распространение грибковые поражения, поражение головного мозга (ВИЧ — энцефалопатия), лимфомы, распространенные микобактериозы (не туберкулез) с поражением легких, кожи, шейных и других лимфоузлов.
Геморрагическая лихорадка с почечным синдромом
Острое вирусное природно-очаговое заболевание, характеризующееся ли-хорадкой, общей интоксикацией, поражением почек и развитием тромбоге-моррагического синдрома.
Этиология. Возбудитель болезни относится к семейству буньявирусов и вы-делен в отдельный род, который включает вирус Hantaan (корейская геморра-гическая лихорадка) и вирус Puumala (эпидемическая нефропатия).
Эпидемиология. Вирус Hantaan обнаружен в природных очагах на Дальнем Востоке в России, в Южной Корее, КНДР, Китае, Японии. Основным носите-лем является полевая мышь. Вирус Puumala (европейский вариант) обнаружен в России, Финляндии, Швеции, Франции, Бельгии. Резервуаром его служит рыжая полёвка. Инфицированность грызунов в эндемических очагах достигает 40-57%. Заражение человека происходит воздушно-пылевым путём (вдыхание высохших испражнений), а также при контакте с грызунами и инфицирован-ными ими объектами (сено, солома, хворост и пр.). Заболевают чаще мужчины (70-80%) наиболее активного возраста (от 16 до 50 лет). Отмечается сезон-ность заболеваемости с пиком в июне октябре. С января по май заболевае-мость очень низкая.
Патогенез. Входными воротами инфекции являются слизистые дыхательно-го тракта, реже — кожа. Начальные проявления болезни обусловлены вирусе-мией и интоксикацией. В патогенезе болезни основным является поражение сосудистой стенки. В генезе почечного синдрома поражение сосудов также играет существенную роль. После перенесённой болезни остаётся стойкий иммунитет. Повторных заболеваний не наблюдается.
Клиника. Инкубационный период длится от 7 до 46 дней (чаще 3—4 нед). Выделяют начальный, олигурический (период почечных и геморрагических проявлений), полиурический периоды и период реконвалесценции. Началь-ный период (первые 3 дня) характеризуется острым началом, лихорадкой (38-40 °С), интоксикацией (слабость, головная боль, сухость во рту). Отмеча-ется гиперемия кожи лица, шеи, верхних отделов туловища (симптом «капю-шона»), слизистой оболочки зева; сосуды склер инъецированы. Олигуричес-кий период (с 3-го по 8—11-й день болезни) характеризуется уменьшением количества мочи, болями в пояснице. Лихорадка сохраняется до 4—7-го дня болезни. Снижение температуры тела не сопровождается улучшением состоя-ния больного. Боли в пояснице усиливаются, появляются боли в животе, рвота (до 6—8 раз в сутки). Кожа лица, шеи и слизистая оболочка зева гиперемированы. Появляются отёчность век, кровоизлияния в склеры. Тромбогеморрагический синдром проявляется в виде петехий, макрогематурии, носо-вых кровотечений, кровоизлияний в местах инъекций. Может поражаться слизистая оболочка гортани. Поражение почек проявляется в одутловатости лица, пастозности век, положительном симптоме Пастернацкого; олигурия в тяжёлых случаях может смениться анурией. Значительно повышается содержа-ние белка в моче (до 60 г/л), появляются длинные фибриновые цилиндры, нарастает азотемия.
Полиурический период наступает с 9—13-го дня болезни. Прекращается рвота, исчезают боли в пояснице и животе, увеличивается суточное количество мочи (до 3—5 л), постепенно наступает выздоровление. Возможные осложнения: азо-темическая уремия, разрыв почки, пневмония.
Диагностика. Распознавание заболевания проводят с учётом эпидемиологи-ческих предпосылок (сезонность, пребывание в эндемических очагах) и харак-терной клинической симптоматики. Подтверждает диагноз обнаружение анти-тел класса IgM с помощью твердофазного иммуноферментного анализа или четырёхкратное (и более) увеличение титров в реакции адгезии-гемагглютина-ции. Вирус можно обнаружить с помощью иммунофлюоресцентного метода.
Лечение. Постельный режим в течение 1 нед (при лёгкой форме) или 3—4 нед (при тяжёлой форме). Комплекс витаминов, особенно аскорбиновая кислота и витамин PP. При тяжёлых формах назначают преднизолон по 0,5—1 мг/кг в сутки в течение 3—5 дней. По показаниям проводится экстракорпоральный гемодиализ.
Профилактика. Меры иммунопрофилактики не разработаны.
Герпетическая инфекция
Герпетическая инфекция – группа заболеваний, обусловленных вирусом простого а, которые характеризуются поражением кожи, слизистых оболочек, центральной нервной системы, а иногда и других органов.
Этиология: вирус простого герпеса (семейство Herpesviridae), 2 типа - 1-го типа обусловливает преимущественно поражение респираторных органов, 2-го типа - обуславливает развитие генитального герпеса и генерализованной инфекции новорожденных.
Эпидемиология: источник инфекции – человек, путь передачи воздушно-капельный, контактный, половой (для генитального герпеса), трансплацентраный (при врожденной инфекции). У 80-90% взрослых обнаруживают антитела к вирусу простого герпеса.
Патогенез: ворота инфекции - кожа и слизистые, в клетках которых начинается репликация вируса; затем вирус внедряется в чувствительные или вегетативные нервные окончания, распространяется по аксону к телу нервной клетки в ганглии, где происходит его размножение. По эфферентным путям активный вирус мигрирует, приводя к диссеминированной кожной инфекции. После завершения первичного заболевания из нервного ганглия не удается выделить ни активный вирус, ни поверхностные вирусные белки. Механизм латентной вирусной инфекции, а также механизмы, лежащие в основе реактивации вируса простого герпеса, неизвестны.
Классификация герпетической инфекции:
1. герпетические поражения кожи (локализованные и распространенные)
2. герпетические поражения слизистых оболочек полости рта
3. генитальный герпес
4. герпетические поражения глаз (поверхностные и глубокие)
5. энцефалиты и менингоэнцефалиты
6. генерализованная герпетическая инфекция
7. герпес новорожденных
8. герпес у ВИЧ-инфицированных.
Клиника
Инкубационный период от 2 до 12 дней (чаще 4 дня). Первичная инфекция чаще протекает субклинически (первично-латентная форма).
а) герпетические поражения кожи - локализованная герпетическая инфекция обычно сопровождает какое-либо другое заболевание (ОРЗ, пневмония и др.), развивается в его разгар или уже в периоде выздоровления. Общие симптомы отсутствуют или маскируются проявлениями основного заболевания. Герпетическая сыпь локализуется обычно вокруг рта, на губах, на крыльях носа (herpes labialis, herpes nasalis); на месте высыпания больные ощущают жар, жжение, напряжение или зуд кожи. На умеренно инфильтрированной коже появляется группа мелких пузырьков, заполненных прозрачным содержимым. Пузырьки расположены тесно и иногда сливаются в сплошной многокамерный элемент. Содержимое пузырьков вначале прозрачное, затем мутнеет. Пузырьки в дальнейшем вскрываются, образуя мелкие эрозии, или подсыхают и превращаются в корочки. Возможно наслоение вторичной бактериальной инфекции. При рецидивах герпес поражает, как правило, одни и те же участки кожи.
Распространенное герпетическое поражение кожи может возникнуть в связи с массивной инфекцией, характеризуется большой зоной поражения кожи. На месте высыпания появляется зуд, жжение, боль. При обширной сыпи отмечают повышение температуры тела (до 38-39°С) и симптомы общей интоксикации в виде слабости, разбитости, мышечных болей. Сыпь локализуется обычно на правой половине лица, а также на руках и туловище. Элементы сыпи могут быть в разных стадиях развития. Одновременно можно обнаружить везикулы, пустулы и корочки. Могут встречаться крупные элементы с пупковидным вдавлением в центре. Иногда элементы сыпи могут сливаться, образуя массивные корки, напоминающие пиодермию.
б) герпетические поражения слизистых полости рта - проявляются в виде острого герпетического стоматита или рецидивирующего афтозного стоматита. Острый стоматит характеризуется лихорадкой, симптомами общей интоксикации. На слизистых оболочках щек, неба, десны появляются группы мелких пузырьков. Больные жалуются на жжение и покалывание в области поражений. Содержимое пузырьков вначале прозрачное, затем мутнеет. На месте лопнувших пузырьков образуются поверхностные эрозии. Через 1-2 нед слизистые оболочки нормализуются. Заболевание может рецидивировать. При афтозном стоматите общее состояние больных не нарушено. На слизистых оболочках полости рта образуются единичные крупные афты (до 1 см в диаметре), покрытые желтоватым налетом.
в) генитальный герпес - может быть обусловлен вирусом простого герпеса как 2-го, так и 1-го типа, однако тип 2 рецидивирует в 10 раз чаще. Первичная инфекция иногда протекает в виде острого некротического цервицита, характеризуется умеренным повышением температуры тела, недомоганием, мышечными болями, дизурическими явлениями, болями в нижних отделах живота, симптомами вагинита, увеличением и болезненностью паховых лимфатических узлов. Характерно двухстороннее распространение сыпи на наружных половых органах. Элементы сыпи полиморфны – встречаются везикулы, пустулы, поверхностные болезненные эрозии. Шейка матки и уретра вовлекаются в процесс у большинства женщин с первичной инфекцией. У мужчин генитальный герпес протекает в виде высыпаний на половом члене, уретрита, а иногда простатита.
Встречаются ректальные и перианальные герпетические высыпания, обусловленные вирусами герпеса 1 и 2-го типов, в частности у мужчин-гомосексуалистов. Проявлениями герпетического проктита служат боли в аноректальной области, тенезмы, запор, выделения из прямой кишки. При ректороманоскопии можно выявить гиперемию, отек и эрозии на слизистой оболочке дистальных отделов кишки (на глубину около 10 см). Иногда эти поражения сопровождаются парестезией в сакральной области, импотенцией, задержкой мочи.
г) герпетическое поражение глаз - наблюдается чаще у мужчин в возрасте 20-40 лет, одна из наиболее частых причин роговичной слепоты. Различают поверхностные и глубокие поражения, которые могут быть первичными и рецидивирующими. Заболевание склонно к рецидивирующему течению, может обусловить стойкое помутнение роговицы.
д) герпетический энцефалит - вначале появляются признаки герпетического поражения кожи и слизистых, затем развиваются симптомы энцефалита. Клинически: быстрое повышение температуры тела, появления симптомов общей интоксикации и очаговых явлений со стороны центральной нервной системы. После перенесенного энцефалита могут быть стойкие резидуальные явления (парезы, нарушения психики), рецидивы редки.
е) герпетический серозный менингит - повышается температура тела, появляется головная боль, светобоязнь, менингеальные симптомы, в цереброспинальной жидкости умеренный цитоз с преобладанием лимфоцитов. Болезнь протекает относительно легко, проходит через неделю.
ж) висцеральные формы - чаще проявляются в виде острых пневмоний и гепатита.
Герпетический гепатит - повышается температура тела, появляется желтуха, повышается содержание билирубина и активность сывороточных аминотрансфераз. Нередко признаки гепатита сочетаются с проявлениями тромбогеморрагического синдрома, доходящего до развития диссеминированного внутрисосудистого свертывания.
з) герпес новорожденных - возникает в результате внутриутробного инфицирования преимущественно ВПГ типа 2, протекает тяжело с распространенными поражениями кожи, слизистых оболочек полости рта, глаз и центральной нервной системы. Поражаются также внутренние органы (печень, легкие). В большинстве случаев инфекция протекает генерализованно с вовлечением в процесс головного мозга.
и) генерализованная герпетическая инфекция - характеризуется тяжелым течением и поражением многих органов и систем, характерны распространенные поражения кожи и слизистых оболочек, развитие герпетического энцефалита или менингоэнцефалита, гепатита, а иногда и пневмонии
к) герпес у ВИЧ-инфицированных - развивается в результате активации имевшейся латентной герпетической инфекции, при этом заболевание быстро приобретает генерализованный характер, возникает герпетическая пневмония, хориоретинит, энцефалит, менингоэнцефалит; на месте герпетических поражений кожи формируются изъязвления
Диагностика
Диагностика герпетической инфекции в типичных случаях основывается на характерной клинической симптоматике (поражение кожи и слизистых оболочек полости рта и гениталий).
Лабораторная диагностика ВПГ включает:
1. Вирусологический метод: материалом для выделения вируса могут служить содержимое везикул, ткань мозга, роговицы, жидкость передней камеры глаза, ликвор, кровь; вирус можно культивировать на куриных эмбрионах, культуре клеток Vero, мозге мышей. Цитопатический эффект наблюдается через 48-72 часа.
2. Цитологический метод: получают мазки-соскобы из элементов сыпи, крови, ликвора, соскобов роговицы и гениталий. Условия для обнаружения включений, характерных для репродукции вируса это немедленная фиксация мазков в спирте и окраске по Романовскому-Гимзе. Нельзя дифференцировать рецидив и первичную инфекцию.
3. Определение антигена (АГ) ВПГ: иммунофлуоресцентный метод прямой и непрямой. Применяют соскобы кожи и слизистых оболочек, срезы биоптатов, соскоб из конъюнктивы, ликвор. Эффективно при диагностике менингоэнцефалитов (АГ обнаруживают как в ядрах, так и в цитоплазме инфицированных клеток). Должен применяться до назначения этиотропной терапии и в первые дни болезни. Лучше использовать моноклональные антитела к обоим типам вируса.
4. ПЦР с обнаружением ДНК вируса в ликворе, м-ды ДНК-гибридизации в ткани.
5. Люмбальная пункция с исследованием ликвора при поражении ЦНС
6. КТ или МРТ мозга
7. Биопсия органов и тканей.
8. Серологические методы имеют малую информацию. Нарастание титров АТ в 4 раза и более можно выявить только при острой (первичной) инфекции, при рецидивах лишь у 5% больных отмечается нарастание титров АТ. Наличие положительных результатов без динамики титров можно выявить у многих здоровых людей (за счет латентной инфекции).
4.4 лечение
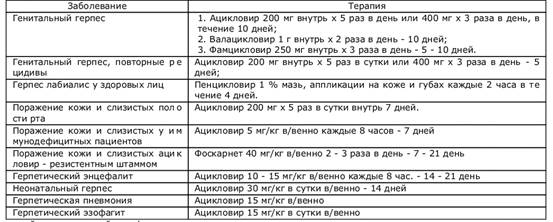
Герпетическая инфекция лечиться противогерпетическими препаратами, наиболее эффективен - зовиракс (ацикловир, виролекс).
Заболевание
Терапия
Грипп
Группа клинически сходных инфекционных болезней, вызываемых вируса-ми, микоплазмами и бактериями, характеризующихся поражением слизистых оболочек дыхательных путей и симптомами общей интоксикации.
Этиология. Острые респираторные заболевания (ОРЗ) могут обусловить сле-дующие возбудители: вирусы гриппа А, В и С, вирусы парагриппа, аденовиру-сы, энтеровирусы, риновирусы, коронавирусы, респираторно-синцитиальный вирус, вирус простого герпеса, Micoplasma pneumoniae, бактерии (стрептокок-ки, стафилококки, гемофильная палочка и др.). Некоторые из перечисленных возбудителей могут вызывать другие клинические формы, не входящие в груп-пу ОРЗ (энтеровирусные менингиты, диареи, рецидивирующий генитальный герпес и др.).
Эпидемиология. Источником возбудителя является только больной человек. Путь передачи инфекции — воздушно-капельный.
Распространённость ОРЗ варьирует в зависимости от этиологического аген-та. Вспышки ОРЗ, обусловленные вирусами гриппа, наблюдаются почти каж-дый год. Пандемии гриппа отмечаются через 10—15 лет и связаны с антиген-ными изменениями вируса гриппа А. На парагрипп приходится от 5 до 20% ОРЗ у детей и до 5% у взрослых, на аденовирусы — соответственно 5—7 и 1—4%, на риновирусы — от 15 до 30%, на коронавирусы — до 10%, на вирус простого герпеса — до 5%. Относительно часто наблюдаются ОРЗ, обусловлен-ные микоплазмами и респираторно-синцитиальным вирусом.
Патогенез. Входными воротами инфекции является слизистая оболочка ды-хательных путей. В одних случаях размножение возбудителей ограничивается клетками эпителия респираторного тракта (вирусы гриппа, риновирусы и др.), в других случаях происходит гематом и лимфогенная диссеминация возбудите-ля (энтеровирусы, аденовирусы и др.), возможно также распространение воз-будителя по нервным стволам (вирусы простого герпеса). Наиболее характер-ными для ОРЗ являются воспалительные изменения на месте внедрения ин-фекции. Локализация наиболее выраженных воспалительных изменений зависит от вида возбудителя. Для риновирусных заболеваний наиболее характерен ри-нит, для аденовирусных — ринофарингит, для парагриппа — ларингит, для гриппа — трахеит, для респираторно-синцитиальных вирусных заболеваний — бронхит и бронхиолит.
Выраженность проявлений общей интоксикации также зависит от этиоло-гического фактора. При гриппе возможно развитие тромбогеморрагического синдрома и состояния выраженного иммунодефицита. С первым связано раз-витие отёка лёгких и энцефалопатии, со вторым — появление вторичных бак-териальных осложнений и обострение сопутствующих заболеваний. После пе-ренесенных ОРЗ развивается довольно стойкий типоспецифический иммуни-тет, однако большое число видов возбудителей (с учётом серотипов их более 200) обусловливает повторные ОРЗ.
Клиника. Длительность инкубационного периода колеблется от 12 до 48 ч при гриппе до 14 дней при аденовирусных заболеваниях. Для всех ОРЗ характерно развитие синдрома общей интоксикации и поражений дыхательных пу-тей (ринит, фарингит, ларингит, трахеит, бронхит, бронхиолит). При рините отмечаются заложенность и выделения из носа; фарингит легко выявляется при осмотре глотки; для ларингита характерно изменение голоса. Труднее вы-явить наличие трахеита, при котором больные нередко ощущают саднение за грудиной. Объективные данные о воспалительных изменениях в трахее можно получить при фибротрахеобронхоскопии, однако при относительно лёгких 'формах ОРЗ этим методом практически не пользуются.
При гриппе наиболее характерным является трахеит; воспаление других от-делов респираторного тракта выражено слабее и может даже отсутствовать (акатаральная форма гриппа). По выраженности общей интоксикации грипп варьи-рует от лёгких форм до тяжелейших молниеносных форм, приводящих к гибели больных (в этих случаях смерть наступает вследствие отёка лёгких либо менингоэнцефалита). Пневмония является наиболее частым (до 10%) ослож-нением. При гриппе, как и при других ОРЗ, нередко появляется герпетическая сыпь в виде мелких пузырьков, которые затем сливаются, а на их месте образуются эрозии и корки. Своеобразным осложнением является постгриппозный (стоматит, в генезе которого определённую роль играют вирусы простого герпеса. Для аденовирусных заболеваний, помимо ринофарингита, характерны поражение глаз (конъюнктивит) и генерализованная лимфаденопатия. Риновирусные заболевания протекают без явлений общей интоксикации и про-являются ринитом с обильным водянистым отделяемым из носа. Для респираторно-синцитиальных вирусных заболеваний с первых дней болезни характе-рен брохиолит, часто (у 25%) развивается пневмония.
Диагностика. При выявлении у больного ОРЗ необходимо по возможности установить этиологию заболевания, что не представляет трудности, например, во время эпидемии гриппа. В остальных случаях наиболее быстрым методом ранней диагно-стики ОРЗ является обнаружение вируса с помощью флюоресцирующих антител в смывах из зева и носа. Серологические методы используют для ретроспективной Диагностики. Парные сыворотки исследуют в РСК, РТГА, ИФА, РН. Первую сыво-ротку берут до 6-го дня болезни, вторую — через 10—14 дней.
Лечение. Госпитализации подлежат больные с тяжёлыми и осложнёнными формами ОРЗ либо при наличии тяжёлой сопутствующей патологии. Противо-вирусные препараты используют при лечении больных гриппом, антибактериальные средства назначают при ОРЗ бактериальной и микоплазменной этио-логии, а также при лечении бактериальных осложнений. При гриппе назнача-ют ремантадин (по 100 мг 2 раза в сутки в течение 4 дней). Используют также (арбидол (по 0,2 г 2 раза в сутки в течение 3 дней). Больным ОРЗ рекомендуют обильное тёплое питьё, поливитамины, для снятия болей назначают парацета-мол или аспирин. При развитии пневмонии с присоединением бактериальной 'флоры используют антибиотики.
Профилактика. Массовую вакцинацию населения проводят до возникновения вспышки гриппа (осенью). Вакцинацию необходимо повторять ежегодно. Ис-пользуют живые аттенуированные (интраназально) или инактивированные (подкожно и внутрикожно) вакцины. Эффективность вакцинации достигает 50—80%.