
Категории:
АстрономияБиология
География
Другие языки
Интернет
Информатика
История
Культура
Литература
Логика
Математика
Медицина
Механика
Охрана труда
Педагогика
Политика
Право
Психология
Религия
Риторика
Социология
Спорт
Строительство
Технология
Транспорт
Физика
Философия
Финансы
Химия
Экология
Экономика
Электроника
Тренирующий двигательный режим.
На занятиях ЛГ применяются различные исходные положения, амплитуда движений максимальная, темп средний, количество повторений упражнений 8 - 10 раз, ОРУ к ДУ- 4:1, продолжительность занятий - 40 - 60 мин. Для отягощения применяются гантели - от 1,5 до 3 кг. Широко используются упражнения на координацию движений, равновесие, тренировка вестибулярного аппарата, дыхательные упражнения. Применяются отдельные элементы спортивных игр: броски, передачи мяча, игра через сетку.
Санаторно-курортное лечение.
Режимы двигательной активности санаторного этап соответствуют поликлиническому этапу (щадящий, щядяще - тренирующий, тренерующий)
Для лечения реабилитационных больных артериальной гипертензией в санатории применяется 2 схемы:
1 -я схема назначается больным с артериальной гипертензией I — II стадии без осложнений:
1. климатолечение
2. ЛФК, бассейн
3. массаж воротниковой зоны
4. бальнеолечение (минеральные, ароматические ванны или фитованны)
5. электрофорез магния, брома в воротниковую зону, магнитотерапия
6. теплолечение (грязелечение, озокеритолечение) сопутствующих заболеваний
7. фитотерапия
8. медикаментозное лечение по показаниям (метаболические, гипотензивные, мочегонные, седативные препараты);
2-я схема назначается больным с артериальной гипертензией II — III стадии с осложнениями:
1.климатолечение
2. индивидуально ЛФК, бассейн
3. массаж воротниковой зоны, головы
4. магнитотерапия, ДМВ-терапия
5. фитотерапия
6. медикаментозное лечение в зависимости от осложнений (метаболические, гипотензивные, мочегонные, седативные, антиаритмические препараты).
Если у больного диагностирована АГ I и II стадии, то лечение в санатории начинают с медикаментозной терапии и только при снижении артериального давления используют физические методы лечения. Больным АГ III стадии санаторно-курортное лечение противопоказано. Оптимальным временем года для направления пациентов на санаторно-курортное лечение являются весна, лето и осень.
Больные с артериальной гипертензией подлежат пожизненному динамическому диспансерному наблюдению и не снимаются с учета.
Примерный комплекс ЛФК (Приложение №5):
-Проведение лечебно-оздоровительного массажа, выполняет обученная медицинская сестра, прошедшая специальные курсы массажиста. Техника проведения массажа (Приложение №6)
V. Оценка эффективности проведенных реабилитационных мероприятий
Оценка эффективности проведенной реабилитации выражается в баллах:
46 - полное выздоровление
36 – частичное выздоровление
26 – без изменений
16 – ухудшение.
Для оценки эффективности реабилитации, необходимо проанализировать, субъективные, объективные данные, и результат сестринской помощи. К концу реабилитационных мероприятий пациент ознакомлен с методами реабилитации, значением образа жизни и питания в профилактике осложнений. Пациент обучен контролировать свое АД и применять доступные для него методы реабилитации, чтобы предупредить развитие осложнений.
2.3. Фитотерапия
Фитотерапия - это совокупность лекарственных мероприятий с использованием лекарственных средств из растений.
Применение фитотерапии при лечении артериальной гипертензии очень актуально еще и в связи с тем, что многие препараты имеют побочные действия. Тогда как при фитотерапии этих эффектов намного меньше.
1. Травы с седативным эффектом.
Растения, которые имеют применение в борьбе со стрессом, лечат одну из основных причин артериальной гипертензии. К ним относят: зверобой продырявленный, пустырник пятилопастной, мята перечная, валериана лекарственная, лист яблони и лист груши, мелисса лекарственная .
2. Травы, снижающие повышенное артериальное давление.
Эти травы оказывают свое действие вследствии расширения сосудов, снимают спазмы.
К ним относят: семена и трава укропа огородного, семена и трава фенхеля, ромашки аптечной соцветия, петрушка огородная.
3. Травы, имеющие мочегонные свойства
В основе действия этих трав лежит уменьшение объема циркулирующей крови, и тем самым снижения нагрузки на сердце и артериального давления. К ним относят: Брусника обыкновенная, Толокнянка (медвежье ушко), Хвощ полевой, Можжевельника плоды, Кукурузные рыльца.
Во время лечения настои и отвары надо принимать не менее 21 дня с 7-дневным перерывом. Курс лечения длится не менее 3 месяцев.
(Примерный состав сборов приложение№7)
Заключение
В ходе выполнения курсовой работы проанализировала роль профессиональной деятельности медицинской сестры в реабилитации пациентов с артериальной гипертензией и сделала следующие выводы:
Медицинская сестра должна выполнять сестринские вмешательства, включая работу с пациентом и его семьей -
1. Убедить пациента в необходимости соблюдения режим труда и отдыха, диетотерапии, отказа от вредных привычек.
2. Обучить пациента приемам релаксации для снятия напряжения и тревоги.
3. Провести беседу о возможных осложнениях гипертонической болезни, указать на их причины.
4.Ознакомить пациента в рамках компетенции медицинской сестры с методами реабилитации, в целях профилактики осложнений АГ.
В реабилитационных мероприятиях роль медсестры носит больше организационный характер, т.к. основные реабилитационные процедуры (ЛФК, массаж, физиотерапия) медсестра может выполнять при наличии дополнительной специализации по данным специальностям.
5. Обучить пациента (семью):
- определять частоту пульса
-измерять артериальное давление;
-распознавать начальные симптомы гипертонического криза;
- оказывать доврачебную помощь при гипертоническом кризе.
За время выполнение курсовой мне удалось раскрыть задачи:
1. Проанализировала статистические данные о заболевании АГ в РФ и ХМАО.
2. Изучила основные методы лечения и профилактики АГ, реабилитации пациентов с артериальной гипертензией.
3. Раскрыла основную деятельность медицинской сестры в реабилитации пациентов с артериальной гипертензией.
Список литературы
1.В.С.Моисеева, А.И.Мартынова, Н.А.Мухина – «Внутренние болезни»
:ГЭОТАР – Медиа,2012 . – Т.1.- 960 с.
2.М.В. Малишевский, Э.А.Кашуба, Э.А.Ортенберг, А.Ш.Бышевский, Э.Н.Баркова –«Внутренние болезни».Тюмень: Издательский центр «Академия» ,2004. 736 с.
3. Р.Г. Оганова. –М. «Школа здоровья. Артериальная гепертония.:ГЭОТАР-Медиа,2008.-40 с. ISBN 978-5-9704-0699-1
4. Медицинская реабилитация : учебник / Г. Н. Пономаренко. М. : ГЭОТАР-Медиа, 2014. 360 с. : ил.
5. Патология в 2-х томах: учебник / под ред. М.А. Пальцева, В.С. Паукова - М. : ГЭОТАР-Медиа, 2010. - 1024 с.
6. Внутренние болезни: учебник. Стрюк Р.И., Маев И.В. 2008. - 496 с.
7. Внутренние болезни: учебник. Стрюк Р.И., Маев И.В. 2-е изд., испр. и доп. 2013. - 544 с.: ил.
8. http://www.zdrav.ru/library/regulations/detail.php?ID=25997
9. http://cmphmao.ru/
10. http://knowledge.allbest.ru/medicine/3c0a65625b2ac68b4c53b88521306c26_0.
11. http://diainfo2tip.com/rea/gbol2.html
12. http://hcv.ru/pitanie/pit/dieta10.html#Pokazaniya_k_diete_№10
13.http://medrulit.ru/reabilitologiya/arterialnaya-gipertenziya-lechenie-reabilitatsiya-bolnich
14.http://www.who.int/cardiovascular_diseases/publications/global_brief_hypertension/ru/
15.http://physiatrics.ru/10001517-gipertoniya-kak-lechit-fizioterapiya-pri-gipertonii/
16. http://www.массажист.рф/статьи/11445/
17. http://vash-massazh.ru/massazh-pri-gipertonicheskoj-bolezni/
18.http://fammeo.ru/articles.php?article_id=686
Приложение №1
Примерное однодневное меню диеты №10 при гипертонической болезни
На весь день:
· хлеб белый - 150 г;
· хлеб ржаной - 150 г;
· сахар - 50 г;
· масло сливочное - 10 г.
Вся пища готовится без соли.
Завтрак: мясо отварное - 55 г; винегрет на растительном масле - 180 г; чай с молоком - 180 мл.
Второй завтрак: курица отварная с рисом; салат из овощей; чай, хлеб.
Обед: щи вегетарианские со сметаной - 500 мл; бефстроганов из отварного мяса с картофелем отварным - 55/110 г; желе - 125 г.
Ужин: рыба запеченная - 85 г; плов с фруктами - 180 г; чай с молоком - 180 мл.
На ночь: кефир - 200 мл.
Приложение №2.
Техника измерения АД.
Манжета накладывается на плечо таким образом, чтобы средняя часть пневмокамеры находилась над проекцией артерии. Между манжетой и поверхностью плеча должно помещаться два пальца (для детей и взрослых с маленьким объемом руки - один палец), а ее нижний край должен располагаться на 2,5 см выше локтевой ямки. Не рекомендуется накладывать манжету на ткань одежды, запрещено закатывать рукава с образованием сдавливающих валиков из ткани. Головка стетофонендоскопа фиксируется у нижнего края манжеты над проекцией плечевой артерии, причем недопускается создание значительного давления на кожу, а расположение головки под манжетой приводит к ошибкам в определении в первую очередь диастолического АД.
В ходе первого измерения АД (или перед ним) необходимо дополнительно провести оценку систолического АД пальпаторно. Пальпируется лучевая или плечевая артерии. При нагнетании воздуха в манжету фиксируются показания манометра в момент прекращения пульсаций артерии, как оценочное значение систолического АД, после чего компрессия продолжается еще на 30 мм рт.ст. Необходимо учитывать, что избыточно высокое давление компрессии вызывает дополнительные болевые ощущения и повышение АД.
Скорость снижения давления воздуха в манжете должна составлять 2 - 3 мм рт.ст. за секунду (или за время между последовательными сокращениями сердца). При давлении более 200 мм рт.ст. допускается увеличение этого показателя до до 4 - 5 мм рт.ст. за секунду.
Появление первого тона соответствует систолическому АД (первая фаза тонов Короткова). Диастолическое АД определяют по моменту исчезновения тонов Короткова (пятая фаза). Определение диастолического АД по 4-ой фазе (момента резкого ослабления тонов) рекомендовано при проведении измерения АД у детей до 12 - 14-ти лет, беременных женщин, а так же у пациентов с высоким минутным объемом сердца, обусловленным физической нагрузкой, заболеванием или физиологическими особенностями. Для контроля полного исчезновения тонов необходимо продолжить аускультацию до снижения давления в манжете на 15 - 20 мм рт.ст. относительно последнего тона.
При слабых тонах Короткова перед измерением целесообразно поднять руку и выполнить несколько сжимающих движений без значительных усилий.
Приложение№3
Алгоритм измерение артериального пульса
Оснащение: часы или секундомер, ручка, бумага.
1. Во время процедур пациент может сидеть или лежать.
2. Предложить расслабить руку, при этом кисти и предплечье не должны быть «на весу».
3. Прижать 2,3,4- м пальцами лучевые артерии на обеих руках пациента (1 палец находится со стороны тыла кисти), почувствовать пульсацию.
4. Если при одновременном исследовании пульсовых волн появляются различия, то определение других его свойств проводят при исследовании той лучевой артерии, где пульсовые волны выражены лучше.
5. Взять часы или секундомер.
6. Определить ритм пульса в течение 30 секунд по интервалам между пульсовыми волнами. Если интервалы равные – пульс ритмичный, если промежутки между пульсовыми волнами различны – пульс аритмичный.
7. С помощью часов или секундомера определить частоту пульса – количество пульсовых волн в 1 минуту. Если пульс ритмичный частоту можно исследовать в течение 30 секунд и показатели умножить на два. Если пульс неритмичный – определять частоту в течение 1 минуты. Нормальные показатели частоты пульса 60-80 уд/мин.
Записать результат в температурный лист.
Приложение №4
Медицинская сестра физиотерапевтического отделения (кабинета)
Обязана:
1. Выполнять все распоряжения врача-физиотерапевта, а в его
Отсутствие - физиотерапевтические назначения лечащих врачей.
2. Готовить своевременно свое рабочее место, аппаратуру и все
Необходимое к началу приема больных.
3. Строго соблюдать порядок, чистоту в физиотерапевтическом
отделении (кабинете).
4. Принимать больного после осмотра его врачом-физиотерапевтом и при наличии процедурной карты, отмечать выполнение процедур, сообщать больному время явки на лечение.
5. Следить за:
- состоянием больного во время проведения процедуры, осведомляясь о его самочувствии;
- работой аппарата, показаниями измерительных приборов, сигнальных часов.
6. Прекращать проведение процедуры при ухудшении состояния
Больного, при необходимости - оказывать ему первую медицинскую
Помощь и немедленно сообщать врачу, а в процедурной карте делать
соответствующую отметку.
7. Знакомить поступающих на лечение больных с правилами внутреннего распорядка и правилами поведения во время приема процедуры.
8. Определять очередность больных на те или иные виды процедур в соответствии с часами своей работы или работы кабинета.
9. Вести учет выполненной работы и контролировать получение
Больными всего назначенного курса лечения.
10. Вести утвержденную Министерством здравоохранения учетную
документацию.
11. Находиться постоянно на рабочем месте во время отпуска
процедур.
12. Соблюдать своевременность и правила обработки гидрофильных прокладок, тубусов, наконечников и другого медицинского инвентаря.
13 Следить за нагревом парафина, озокерита, лечебной грязи.
14. Содержать в исправности медицинское оборудование.
15. Выключать по окончании рабочего дня всю аппаратуру; осветительные и нагревательные приборы, общий рубильник кабинета,
Проверить, закрыты ли краны умывальников и водолечебных установок, соблюдать правила техники безопасности.
16. Систематически повышать свою профессиональную квалификацию.
17. Соблюдать принципы деонтологии.
Приложение №5
Примерные комплексы упражнений при гипертонической болезни.
Щадящий режим:
Исходное положение: лежа на спине
1. Согнуть ноги в голеностопных суставах (стопы «на себя») и одновременно сжать пальцы рук (вдох). Все мышцы слегка напряжены. Разогнуть тип и разжать пальцы рук (выдох); расслабиться. Повторить 6- 8 раз.
2. Диафрагмальное дыхание («дыхание животом»), 4-5 вдохов и выдохов.
3. Согнуть руки, подняв кисти к плечам; потянуться руками вверх, за голову (вдох). Опустить руки вдоль туловища (выдох), расслабляя мышцы плечевого пояса. Повторить 4-5 раз
4. Руки вдоль туловища. Напрячь мышцы ног, прижимая их к кровати (вдох) и потянувшись пятками «вниз». Расслабить мышцы (выдох). Повторить
3-4 раза.
5. Согнуть левую руку, приводя кисть к левому плечу, и одновременно согнуть левую ногу в коленном и тазобедренном суставах (вдох). Разогнуть руку и ногу, расслабив мышцы (выдох). Повторить 4 5 раз каждой рукой (и ногой). Дыхание не задерживать.
6. Приподнять одну ногу и делать круговые движения в тазобедренном суставе (как бы рисуя большие круги в воздухе). Ногу опустить, расслабить мышцы (должно появиться ощущение тяжести в ноге). Дыхание произвольное. Повторить 6-8 раз каждой ногой.
7. Диафрагмальное дыхание, 4-5 вдохов и выдохов.
8. Подняв кисти к плечам, делать круговые движения в плечевых суставах. Затем опустить руки вдоль тела и «снять» напряжение мышц рук и плечевого пояса. Дыхание произвольное, но без задержки. Повторить 8-10 раз.
9. Одновременно свободными маховыми движениями отвести и сторону прямые ногу и одноименную руку (вдох). Вернуться в ИП (выдох). Повторить 3-4 раза в каждую сторону.
10. В конце упражнений полежать, расслабившись на спине, без движений.
Щадяще-тренирующий режим:
Основное исходное положение – сидя. Используются также облегченные варианты упражнений в положении стоя.
Исходное положение: сидя на стуле
1. «Поза кучера». Следить за тем, чтобы не отводить плечи ни вперед, ни назад. Время выполнения — 1 -2 минуты.
2. «Поза кучера». Выпрямить туловище, приподнимая голову (вдох). Вернуться в «позу кучера» (выдох), при этом мысленно следить за выдохом и расслаблением мышц. Повторить 3-4 раза.
3. Руки опущены, ноги выпрямлены с опорой па пятки. Выполнять круговые движения одновременно в лучезапястных и голеностопных суставах. Повторить 8-10 раз и каждую сторону. Дыхание произвольное.
4. Руки опущены. Повороты туловища в сторону с одновременным отведением руки в ту же сторону (вдох). Вернуться в ИП (выдох), сосредоточить внимание на расслаблении мышц. Повторить 3-4 раза в каждую сторону.
5. Подняв кисти к плечам, выполнять круговые движения в плечевых суставах. Опустить руки, расслабить мышцы. Дыхание произвольное. Повторить 4 раза в каждую сторону.
6. Руки на поясе. Выставить вперед правую ногу, вытянуть вперед руки, потянуться руками к ноге (выдох). Вернуться в ИП (вдох). Повторить 5-7 раз.
7. Немного наклонившись вперед и опустив руки вниз, взмахивать одновременно обеими руками: одной вперед, другой назад. Дыхание произвольное. Движения должны быть свободными, с большой амплитудой. Повторить 5-6 раз.
8. Руки опущены. Развести руки в стороны (вдох). Согнуть ногу в колене и прижать ее руками к груди (выдох). Повторить 3-4 раза каждой ногой.
9. Руки опущены. Поднять кисти к плечам, сжать, кулаки, локти с легким напряжением отвести назад (вдох). Опустить руки с расслаблением (выдох). Повторить 5 6 раз.
10. Встать со стула и около 30 секунд просто походить по комнате, меняя направление и выполняя различные движения руками.
Исходное положение: стоя
11. Сделать шаг вперед (с переносом центра тяжести тела), руки вытянуть вперед и вверх, потянуться руками (вдох). Приставить ногу, опустить руки (выдох). Повторить 3-4 раза (с продвижением вперед).
12. Опереться руками о стену на уровне плеч, туловище слегка наклонено вперед. «Походить» на месте, приподнимая только пятки. Повторить 10-12 раз.
13. Походить по комнате; во время ходьбы поднять расслабленные руки вверх и потрясти кистями (вдох). Расслабленно опустить руки (выдох). Повторить 4-6 раз.
14. Руки на поясе. Делать свободные маховые движения (вперед-назад) поочередно каждой ногой. Мышцы «действующей» ноги расслаблены, в них должно появиться ощущение тяжести. Дыхание произвольное. Повторить 4-6 раз.
Исходное положение: сидя на стуле с опущенными руками.
15. Поднять плечи кверху (вдох), опустить (выдох). Повторить 5-6 раз.
16. Отвести одновременно правые руку и ногу в сторону (вдох); опустить (выдох). Затем отвести левые руку и ногу. При возвращении в ИП мышцы шеи и туловища должны быть расслаблены. Повторить 4-5 раз.
17. В заключение выполнить релаксацию в «позе кучера» или «позе авиапассажира» (без движений).
Тренирующий режим:
Основное исходное положение — стоя. Обязательно включаются упражнения на мышечную релаксацию в положении сидя, желательно — упражнения с предметами (гимнастические палки, мячи, гантели), элементы ритмической гимнастики под музыку и т. п.
1. Ходьба в течение 1-2 минут: обычная, па носках, на пятках, перекрестным шагом, «боком» (приставным шагом), спиной вперед и т. и. Варианты ходьбы меняются через 4-6 шагов. Дыхание не задерживать.
Исходное положение: сидя на стуле
2. Руки перед грудью, согнуты в локтях. С усилием отвести локти назад (вдох). Наклониться вперед со свободно свисающими руками (выдох). Кисти при этом находятся у пяток; голову низко не наклонять. Повторить 3 4 раза.
3. Опереться руками о сиденье. Приподнять ноги и на выдохе сделать 3-4 движения, имитирующих езду на велосипеде. Пауза 2-3 секунды. Повторить 4-5 раз.
4. Руки опущены. Поднять плечи (вдох). Сделать круговое движение плечами назад, опуская их (выдох). Повторить 5-6 раз.
5. Руки опущены. Поднять кисти к плечам, сжимая их в кулаки; локти с легким напряжением отвести назад (вдох). Опустить руки с расслаблением (выдох). Повторить 5-6 раз.
6. Руки на поясе. Вытянуть руки вперед и одновременно с максимальным напряжением разогнуть одну ногу в коленном суставе (вдох). Опустить руки и под коленом сцепить их в замок, покачать расслабленную голень (выдох). Повторить 4-5 раз.
7. Ноги согнуты в коленях, стопы выставлены по одной линии (левая перед правой). Встать со стула, удерживая равновесие (выдох); сесть (вдох). Повторить 8 раз, меняя положение стоп.
8. На 1-2 минуты принять «позу кучера».
Исходное положение: стоя.
9. Обычная ходьба в течение 30 секунд, можно с различными движениями рук.
10. Ноги па ширине плеч. Повороты туловища с отведением одной руки в сторону и назад (вдох). Возвращение в ИП (выдох). Повторить 3-4 раза в каждую сторону.
11. Поднять кисти к плечам, локти и плечи отвести назад и одновременно согнуть одну ногу в коленном и тазобедренном суставах (вдох). Стараться удержать равновесие. Вернуться в ИII (выдох). Повторить 3-4 раза каждой ногой.
12. Упереться руками о стену и максимально напрячь все мышцы (без движений) па 2-5 секунд. Опустить руки и расслабиться. Повторить 3-4 раза.
13. Руки в стороны, пятка правой ноги приставлена к носку левой. Наклоны туловища вперед, затем в стороны. Стараться удержать равновесие. Повторить 3-4 раза и каждую сторону.
14. Руки опущены, ноги на ширине плеч. Делать свободные взмахи руками: одной вперед, другой назад. Туловище слегка наклонить вперед, чтобы добиться более полного расслабления. Повторить 5-6 раз.
15. Ходьба с поворотом на 180° через каждые 2 4 шага то по часовой стрелке, то против нее в течение 30 секунд.
Исходное положение: сидя на стуле
16. Сидя на краю стула, наклонить туловище вперед (голову не опускать). Сделать 6-20 свободных взмахов руками: одной вперед, другой назад. Дыхание произвольное.
17. Откинувшись на спинку стула и положив одну руку на грудь, а другую — на живот. Диафрагмальное дыхание, 4-5 вдохов и выдохов.
18. В заключение выполнить релаксацию в «позе кучера» или «авиапассажира» (без движений).
Приложение№6
Массаж головы и воротниковой зоны при артериальной гипертензии.
Положение пациента сидя, массаж начинается с волосистой части головы, затем массируется задняя часть шеи и заканчивают на надплечьях. Пациент сидит на стуле и опирается лбом на подголовник массажного стола или на руки.
Массаж головы
1.Волосистую часть головы массируют без выделения проборов:
Плоскостным и обхватывающим поглаживанием ладонной поверхностью пальцев или кисти, начиная от лобной до затылочной зоны.
Граблеобразным поглаживанием и растиранием линейным и спиралевидным от темени до заушных участков.
Граблеобразным растиранием линейным и спиралевидным в продольных и поперечных направлениях
2.Массаж лобной и височной зон массируют в положении сидя, голова больного опирается затылком на подголовник. Выполняют прямолинейное и спиралевидное поглаживание от середины лба наружу к височной области симметричными движениями рук. Поглаживание пальцами от переносицы вверх к волосам .
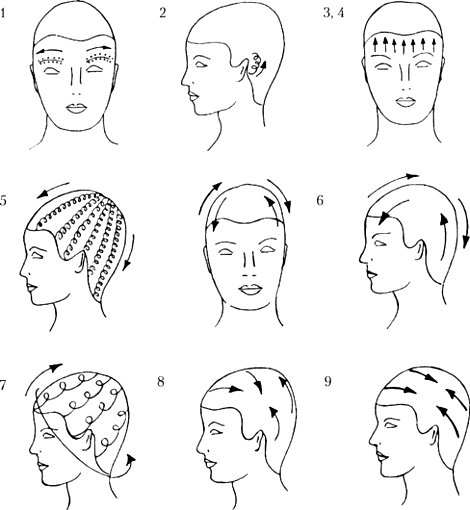
Массаж воротниковой зоны начинают с поглаживания, сначала делают поверхностное, затем глубокое поглаживание в медленном темпе.
1.Спиралевидным растиранием первым или II-IV пальцами рук, направляя движение симметрично в противоположных направлениях (правая кисть – по часовой стрелке, левая – против нее).
2.Растиранием штрихованием большими пальцами паравертебральных зон в местах выхода корешков спинномозговых нервов, начиная с обеих сторон, при этом ладонные поверхности первых пальцев плотно прилегают к коже и смещают подлежащие ткани в направлении позвоночника.
3.Спиралевидным растиранием пальцами остистых отростков, граблеобразным растиранием межостистых промежутков.
4.Массаж VII шейного позвонка: кругообразным растиранием пальцами остистого отростка, спиралеобразным растиранием пальцами или первым пальцем окружающих тканей от остистого отростка, отступая на 2-1,5 см обратно, во всех направлениях в виде лучей («солнышком»).
5.Массаж зоны воротника: обхватывающим поглаживанием задней и боковых шейных участков симметричными или последовательными движениями рук от затылка вниз к подключичным и подмышечным лимфатическим узлам.
6.Спиралевидным растиранием пальцами затылочной области в направлении от сосцевидного отростка до наружного затылочного гребня и наоборот. Спиралевидным растиранием пальцами, пилением задней и боковых шейных участков. На поперечной части трапециевидной мышцы – можно пересечениями.
7.Щипцеобразным растиранием и разминанием грудиноключично-сосцевидной мышцы. При массаже грудино-ключично-сосцевидной мышцы могут возникнуть обморок, головокружение. Для расслабления массируемой мышцы рекомендуется поворачивать голову в сторону и вверх.
8. Заканчивают поглаживанием.
Приложение№7
Сбор № 1
· Валериана лекарственная, корневища с корнями – 1 столовая ложка,
· Пустырника пятилопастного, трава – 1 столовая ложка,
· Мяты перечной лист – 1 столовая ложка,
· Мелисса лекарственная, трава – 1 столовая ложка,
· Боярышника кровавокрасного плоды – 1 столовая ложка,
· Зверобоя продырявленного трава – 1 столовая ложка,
· Таволга вязолистная, трава – 1 столовая ложка,
· Донник желтый, трава – 2 чайные ложки.
1 столовую ложку смеси залить 1 л кипятка, настоять в термосе 8 часов, выпить за 30 минут до еды в 4 приема.