Подача кислородно-воздушной смеси из кислородной подушки.
Необходимое оснащение: кислородная подушка, баллон с кислородом, стерильные марлевые салфетки, вода.
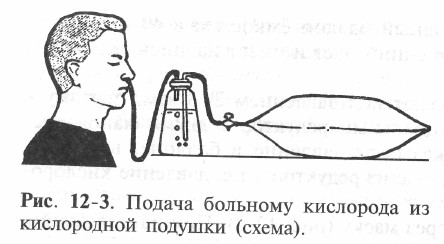 Порядок выполнения процедуры (рис. 12-3):
Порядок выполнения процедуры (рис. 12-3):
1. Наполнить кислородную подушку кислородом: - снять мундштук с резиновой трубки кислородной подушки, открыть кран подушки, соединить резиновую трубку с редуктором баллона и медленно открыть редукторный вентиль;
- наполнить кислородную подушку кислородом из баллона.
При заполнении кислородной подушки следует стоять сбоку от баллона, чтобы струя кислорода
не повредила глаза.
2. Закрыть кран редуктора и вентиль кислородной подушки.
3. Обработать мундштук подушки стерильной марлевой салфеткой, смоченной в 70% растворе спирта.
4. Объяснить больному, что он должен делать вдох через рот, а выдох - через нос.
5. Обернуть мундштук кислородной подушки 2-3-слойной стерильной марлей, смоченной в воде.
6. Вставить мундштук в рот больного, после чего медленно открыть кран на резиновой трубке.
7. Скорость поступления кислорода можно регулировать путём нажатия на подушку рукой.
8. По мере уменьшения объёма смеси нажимать на подушку рукой, а затем сворачивать её с угла, противоположного мундштуку, пока подушка не опустеет (не спадёт).
Подача кислородно-воздушной смеси через носовые катетеры.Необходимое оснащение: кислородный баллон, стерильные носовые катетеры, стерильный вазелин, резиновая или пластиковая трубка, пластырь.
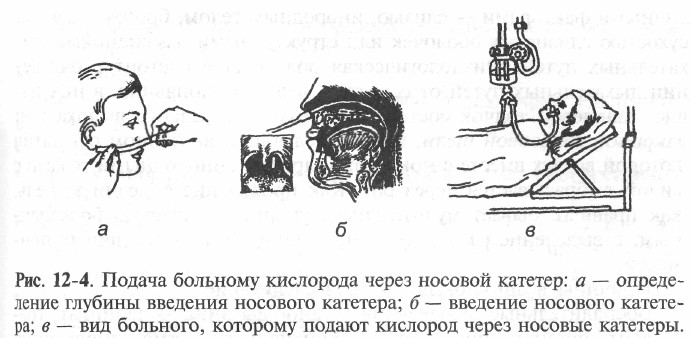
Порядок выполнения процедуры (рис. 12-4):
1. Смазать стерильный носовой катетер вазелином.
2. Ввести катетер через нос по нижнему носовому ходу до задней стенки глотки на глубину, равную расстоянию от крыльев носа до мочки уха пациента.
3. Если больной в сознании, его можно попросить открыть рот и визуально проконтролировать введение катетера в носоглотку; при правильном введении конец катетера должен быть виден в зеве.
4. Наружный конец катетера соединить с резиновой или пластиковой трубкой, соединённой с централизованной системой подачи кислорода в палаты, и фиксировать его лейкопластырем к щеке (или к виску, ко лбу).
5. Открыть вентиль дозиметра баллона (находится в палате) и подавать кислород со скоростью 2-3 л/мин.
6. Каждые 30-60 мин менять положение катетера с целью предупреждения пролежней и высушивания слизистой оболочки носовых ходов.
Кислородные баллоны следует хранить только в специально отведённых для этой цели помещениях, курение в которых категорически запрещено. Нельзя размещать баллоны с кислородом вблизи источников тепла и света.
Сжатый кислород при соприкосновении с жирами и нефтепродуктами воспламеняется и взрывается, поэтому недопустимо нахождение рядом с баллонами с кислородом промасленной ветоши, одежды, а также любых предметов, испачканных свежей краской. При работе с кислородным баллоном нельзя смазывать руки кремом.
Кашель
Кашель - сложный рефлекторный акт, обусловленный раздражением рецепторов дыхательных путей и плевры. Кашлевой рефлекс возникает при стимуляции рецепторов дыхательных путей различными факторами - слизью, инородным телом, бронхоспазмом, сухостью слизистых оболочек или структурными изменениями дыхательных путей. Физиологическая роль кашля состоит в очищении дыхательных путей от секрета и веществ, попавших в них извне. Кашлевой толчок состоит из внезапного резкого выдоха при закрытой голосовой щели, при последующем внезапном открытии которой воздух вместе с мокротой и другими инородными телами с силой выбрасывается через рот. Как проявление болезни кашель, как правило, бывает мучительным, упорным, зачастую болезненным, с выделением мокроты и появлением в ней различных примесей.
Причины возникновения кашля следующие.
• Воспалительные заболевания органов дыхания - ларингит, трахеит, бронхит, бронхиолит, бронхиальная астма, пневмония, абсцесс лёгкого и др.
• Иммунные реакции в ответ на поступление в организм аллергенов - пыльца растений, пылевые клещи, стиральные порошки и др.
• Заболевания ССС с застоем крови в малом круге кровообращения - пороки сердца, ИБС, дилатационная кардиомиопатия и др.
• Механическое раздражение - пневмокониозы, нарушение проходимости бронхов вследствие сдавления их опухолью, инородные тела.
Пневмокониозы - группа профессиональных болезней лёгких, обусловленных длительным вдыханием производственной пыли.
• Химическое раздражение - табачный дым, экологически неблагоприятная обстановка (загрязнение воздуха), боевые отравляющие вещества, бытовой газ и др.
• Термическое раздражение - вдыхание очень горячего или очень холодного воздуха.
• Ятрогенные факторы - развитие фиброза лёгких после химиотерапии и лучевой терапии, побочное действие препаратов, например из группы ингибиторов АПФ (с разной интенсивностью у разных ингибиторов АПФ), и др.
| Так, до 15% больных артериальной гипертензией и хронической сердечной недостаточностью, принимаю- |
| щих ингибитор АПФ II поколения эналаприл, начинают кашлять; в то же время в 2 раза реже кашель на- |
| блюдается у больных, принимающих ингибитор АПФ III поколения моноприл. |
• Рефлекторные факторы - рефлекс, не имеющий очевидного защитного характера: раздражение плевры, перикарда, раздражение рефлексогенных зон в области задненижней стенки наружного слухового прохода и др.
• Психогенные факторы.
По частоте и характеру возникновения различают следующие виды кашля: • однократный;
• приступообразный - при бронхиальной астме, обструктивном бронхите, у курильщиков;
• конвульсивный - приступообразный кашель с быстро следующими друг за другом толчками, прерывающимися шумным вдохом, иногда сопровождающийся рвотой (при коклюше);
• спазматический - упорный сухой кашель, сопровождающийся спазмом гортани (при раздражении гортанного нерва, как правило, патологическим процессом в области средостения);
• острый - при острой вирусной или бактериальной инфекции;
• хронический - при хронических заболеваниях дыхательных путей, хронической сердечной недостаточности. По характеру кашель может быть сухим (без отхождения мокроты) и влажным, или продуктивным (с отделением мокроты).
При сильном мучительном кашле возможно развитие осложнений: обморока, разрыва эмфизематозных участков лёгких с развитием пневмоторакса, патологических переломов рёбер при наличии миеломной болезни, остеопороза и метастатических новообразований в лёгких.
Уход за больными с сухим кашлем включает в первую очередь лечение основного заболевания. Рекомендуют обильное тёплое щелочное питьё - например, минеральную воду «Боржоми», разбавленную наполовину горячим молоком.
Мокрота
Мокротой (лат. sputum) называют выделяемый при отхаркивании патологически изменённый секрет слизистых оболочек трахеи, бронхов и лёгких с примесью слюны и секрета слизистой оболочки полости носа и околоносовых пазух.
Характеристики мокроты - количество, цвет, запах, консистенция (жидкая, густая, вязкая), включения (кровь, гной и другие примеси) - зависят от заболевания и наряду с результатами других лабораторных и инструментальных методов исследования имеют большое значение в диагностике заболеваний системы органов дыхания и других органов.
Суточное количество мокроты может колебаться от нескольких миллилитров при хроническом бронхите до 1-1,5 л при бронхоэктатической болезни, прорыве абсцесса лёгкого в бронх, гангрене лёгкого.
По характеру различают следующие виды мокроты.
• Слизистая мокрота (sputum mucosum) - мокрота бесцветная, прозрачная, вязкая, практически не содержит клеточных элементов.
• Серозная мокрота (sputum serosum) - мокрота жидкая пенистая, выделяется при отёке лёгких.
• Гнойная мокрота (sputum purulentum) - мокрота содержит гной (характерна, в частности, для прорыва абсцесса лёгкого в просвет бронха).
• Гнилостная мокрота (sputum putridum) - мокрота гнойная с гнилостным запахом.
• Кровянистая мокрота (sputum sanguinolentum) - мокрота содержит примесь крови (отмечают, например, при кровотечении из 1 стенок дыхательных путей при раке лёгкого).
• «Ржавая» мокрота (sputum rubiginosum) - мокрота кровянистая, содержит включения ржавого цвета, образующиеся в результате разложения гемоглобина (появляется, например, при пневмонии, туберкулёзе).
• Жемчужная мокрота - мокрота содержит округлые опалесцирующие включения, состоящие из атипичных клеток и детрита (наблюдают, например, при плоскоклеточном раке бронхов).
Детрит (лат. detritus - истёртый) - продукт распада тканей.
• Трёхслойная мокрота - мокрота обильная, гнойная, разделяющаяся при отстаивании на три слоя: верхний - сероватый пенистый, средний - водянистый прозрачный, нижний - грязного серо-зелёного цвета, содержащий гной и остатки некротизированных тканей (наблюдают при гангрене лёгких).
При наличии мокроты медсестра должна обеспечить соблюдение чистоты и своевременности опорожнения плевательниц. Необходимо следить, чтобы больной регулярно принимал дренажное положение, например по Квинке, способствующее отделению мокроты, по несколько раз в день по 20-30 мин. Такую процедуру называют постуральным дренажом.
Положение по Квинке (Генрих Квинке, Quincke H., 1842-1922, немецкий терапевт) - положение больного лёжа в кровати с приподнятым ножным концом.
Постуральный дренаж (лат. positura - положение; франц. drainage - осушение) - дренирование путём придания больному положения, при котором жидкость (мокрота) оттекает под действием силы тяжести.