РЕЦИДИВИРУЮЩИЙ ИНФАРКТ МИОКАРДА
Рецидивирующим называется инфаркт миокарда, развившийся при незавершенной репарации ранее возникшего миокардиального некроза. Среди причин рецидивирующего инфаркта миокарда ведущей является роль стенозирующего коронарного атеросклероза в сочетании с анатомической и функциональной недостаточностью коллатералей в пренекротической зоне. Именно поэтому новые очаги инфарцирования располагаются в зонах, близких к предшествующему инфаркту.
Непростым является отграничение рецидивирующего инфаркта миокарда от повторного. По А.Л. Мясникову, повторный инфаркт должен, как правило, произойти лишь через несколько месяцев. При возникновении же инфарцирования через более короткий срок инфаркт следует считать рецидивирующим. Аналогичное мнение высказывает В.Г. Попов. К рецидивирующим следует относить «все повторные инфаркты (второй, третий и т.д.), возникающие не позднее чем через 2-2,5 месяцев после предшествующего». Той же точки зрения придерживается А.В. Виноградов, считающий, что термин «повторный инфаркт миокарда» следует применять для обозначения некрозов сердечной мышцы, которые развиваются только после полного выздоровления от предыдущего». Рецидивы инфаркта миокарда могут возникать в разные сроки после начала первичного миокардиального некроза.
Трудна клиническая трактовка ранних, возникающих в течение недели, рецидивов инфаркта миокарда, поскольку они трудноотличимы от инфаркта миокарда с подострым началом и развитием, когда миокардиальный некроз формируется в течение нескольких дней. Реальное существование таких инфарктов с помощью серийных исследований активности МВ КФК доказано работами А.В. Виноградова.
А.Сыркин и др. (1981) под рецидивирующим инфарктом миокарда понимают вариант болезни, при котором новые участки некроза миокарда возникают в сроки от 72 часа после развития инфаркта и до окончания процесса рубцевания, то есть приблизительно в течение 8 недель. При этом после возникновения каждого нового очага некроза отсчет времени начинается заново. Увеличение размера очага некроза и появление нового очага в течение первых 72 часов после развития инфаркта миокарда мы рассматриваем как расширение зоны формирующегося инфаркта миокарда. В таком случае диагноз рецидивирующего инфаркта миокарда не ставится. К рецидивирующему варианту они не относят затяжное течение инфаркта миокарда, при котором не возникает «светлого» промежутка (исчезновение болей, снижение гиперферментемии и т.д.), а имеет место длительный (от нескольких дней до недели и более) период следующих один за другим болевых приступов с постоянно повышенной активностью ферментов крови, лихорадкой и другими признаками свежих некротических изменений в миокарде.
С позиции морфологии идентифицированы рецидивы инфаркта миокарда на фоне организующегося (1-й тип) или рубцующегося (2-й тип) первого некротического фокуса (Мовшович Б.Л.). При рецидивах 1-го типа в миокарде обнаруживались два некротических фокуса, один на этапе массивной стромальной клеточной пролиферации, другой «свежий» с перифокальной воспалительной реакцией. Рецидивы 1-го типа возникали через 10-16 дней от начала первичного инфаркта миокарда. Клиника рецидива характеризовалась ангинозным или астматическим статусом. В диагностике рецидива ЭКГ была информативной в 70% случаев.
Уточнить диагноз рецидива инфаркта миокарда помогает определение активности органоспецифических ферментов. Как до, так и после возникновения рецидива регистрировались повышенные «острофазовые тесты» и гликозаминогликаны сыворотки крови. Наличие в миокарде двух морфологических субстратов, соответствующих рецидиву инфаркта с воспалительной реакцией и первичному гранулирующему инфаркту миокарда с позиций клинической биохимии как бы «суммировалось» и было представлено интегрально в виде достоверно повышенных «острофазовых тестов» и гликозамингликанов.
Миокардиальный некроз при рецидивах 2-го типа возникал через 30-40 дней от начала первичного инфаркта миокарда, протекал чаще с ангинозным или астматическим статусом. Уточнить диагноз помогало ЭКГ-исследование (в 80% случаев), определение активности органоспецифических ферментов.
Возможны различные варианты электрокардиографической динамики при развитии рецидива некроза: (1) появление признаков свежего некроза миокарда на фоне изменений, обусловленных предшествующим инфарктом; (2) появление признаков свежего некроза с исчезновением ранее имевшихся электрокардиографических признаков инфаркта; (3) ложноположительная динамика ЭКГ; (4) возникновение нарушений сердечного ритма и проводимости без других указаний на рецидив некроза миокарда.
В дни, предшествующие рецидиву инфаркта миокарда, отмечалось повышение метаболитов коллагена, существенно не изменившееся на 2-3 день рецидива. После возникновения рецидива инфаркта миокарда через 2-3 дня достоверно увеличивались хлорно-растворимый мукопротеин (ХМП), общие гексозы сыворотки крови (Гс), фракции гексозы гликозаминогликанов (Г-ГАГ). У этих погибших больных на вскрытии во всех случаях были рубцующийся первичный инфаркт миокарда и «свежий» инфаркт миокарда с перифокальным воспалением.
К рассматриваемому варианту рецидива близко примыкает, но не идентичен с ним повторный инфаркт миокарда с коротким межинфарктным интервалом. Клинически инфарцирование у этих больных возникает на фоне уже нормализовавшихся метаболитов коллагена в плазме, сыворотке крови и моче. Морфология таких инфарктов определяется сочетанием свежих некротических фокусов и постинфарктных рубцов, представленных зрелыми коллагеновыми волокнами.
Необходимо отметить, что диагностируя с уверенностью рецидив инфаркта миокарда, можно лишь весьма ориентировочно высказываться о его локализации. Особенности клинической картины, электрокардиографической динамики и лабораторных показателей приводят к тому, что определить масштаб рецидива, массу некроза миокарда у многих больных можно лишь весьма приблизительно. Обычная ошибка в таком случае - преуменьшение размера поражения при рецидиве инфаркта миокарда. Важной особенностью рецидивирующего инфаркта миокарда является возможность возникновения отека легких и даже кардиогенного шока при относительно небольших свежих некрозах, если рубцы после предыдущих инфарктов миокарда занимают большую площадь.
Дифференциально-диагностические критерии затяжного и рецидивирующего инфарктов миокада выработаны В.Г. Поповым: при первом варианте отмечается тяжелое течение заболевания с затяжным субфебрилитетом, длительно и значительно увеличенной СОЭ, очень медленной эволюцией ЭКГ; при втором варианте – повторные ангинозные или астматические приступы, следующие друг за другом с коротки интервалом. После каждого из них на короткое время повышалась температура, появлялся лейкоцитоз, увеличивалась СОЭ.
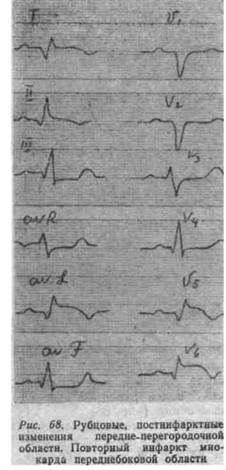
Рецидив инфаркта миокарда развивается в течение острого инфаркта, т.е. от 3 дней до 2 месяцев от начала первого инфаркта. В остром периоде рецидива или повторного инфаркта могут наблюдаться изменения всех зубцов и сегментов ЭКГ. Комплекс QRS деформируется вследствие изменения направления уже отклоненного ранее патологического вектора ЭДС в зависимости от взаиморасположения первичного и повторного инфарктов.
Постинфарктная аневризма сердца (хроническая) Хроническая постинфарктная аневризма образуется после обширных трансмуральных инфарктов миокарда, чаще – при передних, и не всегда диагностируется. Признаком хронической аневризмы является, так называемая застывшая кривая. На таких ЭКГ наблюдается подъем сегмента ST выше изолинии с двухфазным (+–) или отрицательным Т. Дополнительно сохраняются изменения ЭКГ, характерные для острого периода инфаркта миокарда. О хронической аневризме сердца говорят обычно на третьей неделе с момента начала инфаркта миокарда в связи с отсутствием типичной динами ки ЭКГ. Из клинических симптомов следует отметить прекардиальную пульсацию грудной стенки, плохо поддающуюся лечению хроническую сердечную недостаточность.