Медична допомога постраждалим
Практична робота № 1
оцінка ризику у побуті
(4 години)
1. Мета і завдання роботи.
Мета: засвоїти методологію визначення ризику
Завдання: визначити кількісну оцінку небезпеки.
2.Завдання на підготовку до практичної роботи.
Студент повинен засвоїти методологію визначення ризику згідно загальним положення і списку наведеної літератури і підготувати протокол практичної роботи. В протоколі вказують назву, мету і завдання роботи.
Знати: мету і зміст практичної роботи, методологію визначення ризику, методи розрахунку ризику на виробництві і в побуті.
Вміти: кількісно оцінити розміри ризиків.
Список літератури
1. Методичні вказівки до виконання практичної роботи «Оцінка ризику на виробництві і в побуті».
2. Закон України «Про основні засади державного нагляду (контролю) у сфері господарської діяльності» // Вісник Верховної Ради. - №29. -2007. - с. 1001-1011.
3. Яким Р.С. Безпека життєдіяльності людини: Навч. посібник. - Львів: Видавництво «Бескид Біт», 2005. - 304с.
3. Загальні положення.
Будь-яка діяльність людини супроводжується потенційною небезпекою, яка може стати причиною захворювання, травми, погіршення самопочуття, смерті. Потенційна небезпека може існувати явно і неприховано і виявлятися в своїх наслідках або результатах, котрі інколи важко передбачити.
Ризик, як кількісна оцінка небезпеки, є загальноприйнятим в усьому світі. Під ризиком розуміють частоту реалізації небезпеки. Нескінченно малий (нульовий) ризик свідчить про відсутність реальної небезпеки в системі. І чим вищий ризик, тим вища реальність впливу небезпеки.
Прагнення людини і суспільства завжди були спрямовані на досягнення нульового ризику. Однак всесвітній досвід життя людини об’єктивно вказує на ілюзію цього прагнення. Тому сучасне суспільство прийняло концепцію прийнятного (допустимого) ризику, графічна інтерпретація визначення якого наведена на рис. 3.1.

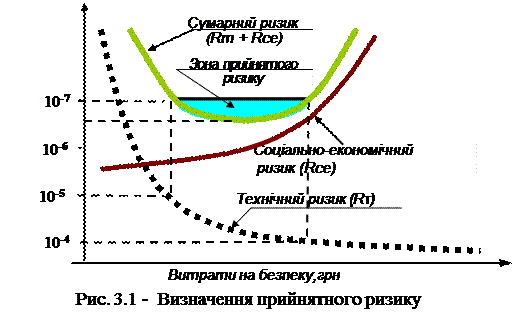
Вона показує, що рівень допустимого ризику є категорія соціально-економічного характеру, яка безпосередньо залежить від коштів, що вкладені в систему безпеки. Зрозуміло, що їх розмір не може бути безкінечним, тому ще може поставити під загрозу існування самого суспільства. З цього випливає, що кожне суспільство, кожна держава самостійно визначає рівень ризику в залежності від свого економічного і морально-етичного стану. Закон України «Про основні засади державного нагляду (контролю) у сфері господарської діяльності» (ОЗДН) визначає ризик як кількісну міру небезпеки, що враховує ймовірність виникнення негативних наслідків від здійснення господарської діяльності та можливий розмір втрат від них.
Складність категорії ризику сприяла розробці методології його визначення, яка, в свою чергу, спричинила появу ряда методів розрахунку ризику. До базових з них відносяться: інженерний, модельний, експертний, соціологічний, статистичний, комбінований методи.
Інженернийметод базується на розрахунку імовірності виявлення небезпек, їх імовірним аналізі і побудові «дерев небезпек».
Імовірність виявлення небезпек визначається за формулою:
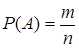 , (3.1)
, (3.1)
де 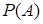 – імовірність виникнення події A;
– імовірність виникнення події A;
m ,n – відповідно кількість несприятливих і загально можливих випадків події А.
Імовірний аналіз небезпек зводиться до визначення імовірності одночасного виникнення небезпечних подій і розрахунку їх суми:
 . (3.2)
. (3.2)
Побудова дерева подій або помилок чи відмов передбачає графічне зображення послідовностей виникнення подій, встановлення причин і ланцюгів їх відмов, що в результаті дозволяє визначити надійність реалізації головної події. Побудова дерева відмов здійснюється за допомогою дедуктивного та індуктивного методів.
Модельний метод передбачає побудову моделей впливу небезпек типу:

Визначення ризику в модельному методі здійснюється за допомогою практично всіх відомих методів моделювання: математичних, фізичних, логічних тощо.
Експертний метод полягає в оцінці події за допомогою висновків фахівців-спеціалістів, яких відбирають за коефіцієнтом компетентності: 
 , (3.3)
, (3.3)
де k, k1 k2 k3 – відповідно коефіцієнти компетентності, рівня теоретичного знання проблеми, самооцінки практичного досвіду, самооцінці здатностей до випробувань.
До групи експертів включають фахівців з коефіцієнтом компетентності 0,5 < k < 1. За допомогою експертного метода визначають не тільки одиничні показники безпеки, а також групові і узагальнені:
 ,
,  , (3.4)
, (3.4)
де kзаг, kjгр – відповідно узагальнений і груповий показник безпеки;
mі – коефіцієнт вагомості і-го показника;
qі – показник, за яким здійснюється оцінка.
Рівень безпеки сукупності подій визначається співвідношенням:
 , (3.5)
, (3.5)
де k – рівень безпеки сукупності подій;
kбаз – базовий показник безпеки.
Соціологічний- це чотирьохетапне дослідження, яке базується на зборі первинної соціологічної інформації, підготовці її для комп’ютерного опрацювання, інтерпретування результатів, формування висновків та рекомендацій. Суть цього методу передбачає проведення достатньо глибоких досліджень з формулюванням мети дослідження, визначенням об’єктом і предмета досліджень, обґрунтуванням методів досліджень, розробкою програми дослідження тощо.
Статистичний– ґрунтується на статистичних даних прояву небезпек і відноситься до найбільш розповсюдженого. За статистичним методом ризик обчислюється за формулою 3.1.
Комбінований – базується на використанні декількох методів.
В теорії і практиці оцінки ризику існують також евристичні методи, методи аналогій, комплексні тощо, які в тій чи іншій мірі доповнюють або повторюють вищенаведені основні методи. Тому їх інтерпретація не має вирішального значення і не наводиться.
Сучасний рівень травматизму і нещасних випадків з летальним наслідком в Україні у кілька разів перевищує відповідні в країнах з розвитою ринковою економікою. При цьому найбільший рівень травматизму в Україні спостерігається на приватних підприємствах, зокрема, у харчовій промисловості, яка більше ніж на 90% приватизована.
Аналіз причин нещасних випадків під час професійної діяльності свідчить про прямий зв'язок травматизму з порушенням правил техніки безпеки і технології ведення робіт, з необережністю та поспіхом у роботі.
Середньостатистичні дані травматизму природного і техногенного характеру в Україні свідчать, що 75% травм обумовлені людським фактором, 15% – технічним і 10% – природним. Таке співвідношення вказує на актуальність і пріоритет в дослідженнях людського фактора. Його значимість, за дослідженнями багатьох авторів, виявляється переважно в побуті, тобто в невиробничій діяльності людини. Такий стан пояснюється, насамперед, традиційною психологічною настановою людини: «Побут – це безпека». Але реалії науково-технічного прогресу, активізація діяльності сучасної людини та її прагнення до комфортних умов існування сприяють підвищенню ризику життя у побуті.
Існуючий стан небезпеки життя сприяє розробці і впровадженню ОЗДН, який зобов’язав визначити критерії оцінки ризику життя в суспільстві. За допомогою цих критеріїв пропонується встановити гранично допустимий рівень ризику, як міри безпеки життя людини.
Сьогодні Німеччина, Франція, Австрія, Росія і Україна оцінку безпеки проводять за допомогою інженерного методу з використанням таких показників, як:
 ,
,  ,
,  ,
,  , (3. 6)
, (3. 6)
де kч, kТ, kН – відповідно показники частоти, тяжкості травматизму і непрацездатності , що припадає на 1000 працюючих;
nч, nНП – відповідно кількість нещасних випадків і днів непрацездатності;
ІПР – інтегральний показник професійного ризику;
Еш, ЕП – відповідно суми відшкодування шкоди потерпілим і фактичних витрат на оплату праці.
4. Оцінка ризику у діяльності людини у побутовій сфері.
Оцінка ступеня ризику здійснюється на підставі даних, наведених у табл. 3.1.
Таблиця 3.1.
Критерії оцінки ризику
| Рівень ризику | Ступень ризику |
| >1,79 · 10-5 | Високий |
| 1,79 · 10-5 – 1,01 · 10-6 | Середній |
 10-6 10-6
| Незначний |
На сьогоднішній день ризик в побутовій сфері найчастіше всього визначається інженерним методом за формулою (3.1).
У Національній доповіді «Стан техногенної та природної небезпеки в Україні в 2010 році» [8] сказано, що смертність населення країни від зовнішніх причин у побуті склала 42 826 осіб. Виходячи з загальної чисельності населення того ж року – 45 778 534 особи, визначаємо що ризик смертності у побуті в нашій країні становить
R = 42 826 / 45 778 534 = 9,36 . 10-4.
Порівнюючи отримані дані розміру ризику (табл. 3.1), встановлюємо вид ризику смертності у побуті - високий.
5. Контрольні запитання
5.1. Визначення ризику
5.2. Інженерний метод визначення ризику
5.3. Модельний метод визначення ризику
5.4. Експертний метод визначення ризику
5.5. Соціологічний метод визначення ризику
5.6. Показники оцінки безпеки за інженерним методом.
5.7. Розрахунок ризику життя.
5.8. Оцінка ризику у побутовій сфері.
6. Порядок проведення роботи:
1. Викладач перевіряє знання студентів за матеріалом практичного заняття усним опитуванням.
2. Кожний студент отримує завдання для розрахунку ризику у побутовій сфері. Вихідні дані для розрахунків наведені в таблицях 3.2. Варіант завдання обирається за порядковим номером студента в списку групи.
3. Розрахунки і висновки по виконаній роботі студент робить самостійно.
4. Протокол практичної роботи з розрахунками і висновками студент пред’являє викладачу для перевірки і оцінки за кредитно-модульною системою (тестування).
Таблиця 3.7.
Вихідні дані для розрахунку ризику побутового характеру
| № вар. | Адміністративні одиниці | Населення (за станом на 1.12.13) | Фактори нещасних випадків | Разом | ||||||||||
| Транспорт | Випадкові отруєння алкоголем | Інші випадкові отруєння | Випадкові падіння | Дія вогню та полум’я | Випадкові утоплення | Випадкові механічні удушення | Дія електроструму | Самогубства та самоушкодження | Вбивства та навмисні ушкодження | Інші нещасні випадки | ||||
| Україна | ||||||||||||||
| АР Крим | ||||||||||||||
| Вінницька обл. | ||||||||||||||
| Волинська обл. | ||||||||||||||
| Дніпропетров. обл. | ||||||||||||||
| Донецька обл. | ||||||||||||||
| Житомир. обл. | ||||||||||||||
| Закарпатська обл. | ||||||||||||||
| Запорізька обл. | ||||||||||||||
| Ів.-Франківська обл. | ||||||||||||||
| Київська обл. | ||||||||||||||
| Кіровоградська обл. | ||||||||||||||
| Луганська обл. | ||||||||||||||
| Львівська обл. | ||||||||||||||
| Миколаїв. обл. | ||||||||||||||
| Одеська обл. | ||||||||||||||
| Полтавська обл. | ||||||||||||||
| Рівненська обл. | ||||||||||||||
| Сумська обл. | ||||||||||||||
| Тернопільська обл. | ||||||||||||||
| Харківська обл. | ||||||||||||||
| Херсонська обл. | ||||||||||||||
| Хмельницька обл. | ||||||||||||||
| Черкаська обл. | ||||||||||||||
| Чернівецька обл. | ||||||||||||||
| Чернігівська обл. | ||||||||||||||
| м. Київ | ||||||||||||||
| м. Севастополь |
Практична робота № 2
первинна Психологічна та медична допомога
(4 години)
1. Мета і завдання роботи
Мета: навчитистудентів психологічної та медичної самодопомоги та взаємодопомозі в надзвичайних ситуаціях.
Завдання:отримання практичних навиків надання психологічної та першої медичної допомоги.
2. Завдання на підготовку до практичної роботи
Студент повинен вивчити теоретичний матеріал у відповідності до списку наведеної літератури. Підготувати протокол виконання роботи. В протоколі вказати назву, мету, завдання роботи.
Знати: мету, завдання і зміст майбутньої роботи, порядок надання психологічної,першої медичної допомоги та реанімаційних заходів потерпілому.
Уміти: аналізувати ситуацію, що привела до нещасного випадку, оцінювати стан потерпілого за ознаками психологічного стану і пошкоджень та визначати порядок дії для надання допомоги.
Список літератури
1. Методичні вказівки до виконання лабораторної роботи «Первинна психологічна та медична допомога».
2. Желібо Є.П., Заверуха Н.М., Зацарний В.В. Безпека життєдіяльності: Навч. посібн./ За ред. Є.П. Желібо, 6-е вид. - К.: Каравела, 2011. – 344 с.
3. Черняков О.Г., Кочин І.В., Сидоренко П.І., Букін В.Є., Костенецький М.І. Медицина катастроф. Навч. посібник. - К. :Здоров’я, 2001. – 348 с.
4. Яким Р.С. Безпека життєдіяльності. Навч. посібник. – Львів: Бескід Біт, 2005. – 304 с.
5. Безпека життєдіяльності: підручник / [О.І. Запорожець, Б.Д. Халмурадов, В.І. Применко та ін.] - К.: «Центр учбової літератури», 2013. – 448 с.
3. Загальні положення
Розрізняють наступні види допомоги: перша медична, долікарська, перша лікарська, кваліфікована і спеціалізована.
Перша медична допомога (ПМД) - заходи, що мають за мету порятунок життя травмованого або попередження появи важких наслідків ураження і виникнення ускладнень. Надається безпосередньо на місці події – самодопомога або потерпілому, що знаходився поряд.
Долікарська допомога доповнює дії, що надавалися при ПМД. Основне призначення - попередити розлади та загрози для життя, травматичний шок і допомогти вийти з цього стану. Надається фельдшером.
Перша лікарська допомога має наступні основні задачі: профілактику шоку і боротьбу з ним; усунення безпосередньо загрозливих для життя наслідків ураження (кровотечі, розлад дихання та ін.); попередження розвитку інфекції в рані; підготовку до подальшого транспортування. Надається лікарем.
Кваліфікована медична допомога сприяє усуненню важких загрозливих для життя наслідків уражень, боротьбу з ускладненнями перебігу хвороб та їх профілактику. Створюються сприятливі умови для подальшого лікування. Надається лікарем (хірург чи терапевт).
Спеціалізована медична допомога - вищий вид кваліфікованої медичної допомоги, що передбачає найбільш повне й широке використання останніх досягнень медичної науки і практики лікування потерпілих. Надається лікарями - фахівцями в спеціалізованих лікувальних установах із застосуванням необхідного медичного оснащення.
З розглянутих заходів медичної допомоги особливу увагу потрібно приділити першій медичній допомозі, яка обумовлює ефективність наступних заходів надання медичної допомоги.
Нервово-психічні порушення, які мають місце при надзвичайних ситуаціях поряд з травматичними тілесними пошкодженнями, займають важливе місце у наданні медичної допомоги потерпілим. Ці зміни, особливо на фоні анатомо-фізіологічних змін органів і систем, вимагають особливого підходу до реабілітації порушень нервової системи у вогнищах катастрофи та на етапах евакуації потерпілих.
3.1 Первинна психологічна допомога
Практично у кожної людини у важких умовах виникає перенапруження психоемоційної сфери. Виникають мимовільні реакції організму, як відповідь на незвичайну ситуацію.
Розрізняють декілька формпсихічної напруги: інтелектуальна; емоційна; вольова; мотиваційна та ін. Наслідки психоемоційної напруги можуть бути оцінені як мужність і стійкість. Однак така реакція відмічається не у всіх людей. Частіше спостерігаються такі стани, як збудження, гальмування, страх, який у окремих людей переходить в паніку, відчуття втоми, фрустрація. Всі названі стани характеризуються порушеннями процесів мислення, емоціональних та рухових реакцій.
Мають значення також фактори, які послаблюють нервово-психічну сферу при виникненні НС:
- фізичні перевантаження;
- психоемоційні перевантаження;
- тривала монотонна діяльність або чекання;
- вимушена бездіяльність;
- недостатність, (або надлишок) інформації;
- якість харчування;
- ступінь узгодженої праці в колективі.
У всіх учасників екстремальної ситуації включаються механізми психологічного захисту, що проявляється в різних типах реагування. В перші години і добу після катастрофи у людей, в тому числі і тих, які не потерпіли, виникають наступні стани:
- збудження, яке проявляється насторогою, вразливістю, тривогою, яка у частини людей переростає в страх, жах і панічний стан;
- гальмування, яке проявляється зниженням розумової і рухової активності, відчуженням, у окремих людей – ступором;
- перехідні стани – розгублення, здивування, нерозуміння, істерика.
У частини людей з’являється відчуття втоми в результаті виснаження нервово-психічних процесів. У інших виникає стан фрустрації, тобто пригнічення і напруга, пов’язані із сприйняттям перешкод, як непереборних. В такому стані люди відчувають гнітючу напругу, тривогу, можуть стати агресивними, злими. Поведінка стає спрощеною – примітивною і нелогічною. Спостерігається намагання уникнути всякої ситуації і як наслідок, немотивовані проступки і дії.
Форми фрустрації:
- астенічна – апатія, відчуття безсилля, пригнічення, невпевненість, страх;
- спінічна – подразливість, гнів, агресивність.
Вираження і тривалість таких станів залежить від характеру особистого сприйняття екстремальної ситуації, а також ступеня підготовленості людини до надзвичайних дій і типу його реагування на стрес.
У окремих людей чи груп осіб виникає психічний шок.
Паніка, як крайній стан напруженості, може охоплювати одну людину або групу людей. Вона проявляється нестриманим, неконтрольованим намаганням свідомості уникнути небезпеки. При цьому розум уступає місце інстинктам. В деяких ситуаціях стан паніки має «епідемічні» властивості. Це так зване психічне зараження. Воно може бути емоційно позитивним і емоційно негативним. Важливо відмітити, що небезпека, яка викликала у людей психічний панічний настрій може бути тільки реальною, а також уявною. Остання частіше виникає при недостатній інформації про ситуацію. В таких випадках з’являються слухи і домисли, які сприяють розвитку панічних настроїв. До інших проявів неправильної поведінки можуть бути віднесені неадекватна ейфорія, примітивні дії і невпорядкована діяльність. У окремих осіб може бути виникнення істеричних реакцій – сліпоти, глухонімоти, міркування на рівні дитячого віку, втрата чутливості, псевдопаралічі тощо.
Більш масовий характер в зоні катастрофи мають легкі, не завжди небезпечні для життя психоневрологічні реакції – дрижання кінцівок, всього тіла, збліднення або почервоніння ділянок шкіри та психосоматичні синдроми і захворювання: тахі- та брадикардія, підвищення артеріального тиску, знепритомніння, дрижання, судорожне скорочення окремих м’язів, шкірна висипка. Можливі гіпертонічні кризи, інфаркти міокарду, приступи бронхіальної астми, порушення мозкового кровообігу, загострення ендокринних захворювань, передчасні роди тощо.
Перша допомога. Практично все населення, яке брало участь в катастрофі вимагає прийому заспокійливих ліків (екстракт валеріани, валокардін, новопасіт тощо).
Для виведення людини з екстремального стану потрібнобудь-яким способом отримати від нього реакцію та вивести зі стану оціпеніння, а саме:
1) зігнути постраждалому пальці на обох руках у напрямку основи долоні. Великі пальці при цьому повинні направлятися зовні;
2) кінчиками великого та вказівного пальців робити масаж точок на лобі, які розташовані над очами напроти розташування зіниць посередині між бровами та волоссям голови;
3) говорити постраждалому у вухо тихо, повільно і чітко слова, які можуть викликати у нього сильні емоції (краще негативні), але не використовувати фрази з приставкою «не»;
4) при нервовому дрижанні кінцівок, всього тіла потрібно посилити дрижання взявши його за плечі та струснувши його 10-15 сек.;
5) корисно мовчки вислуховувати людину з співчуттям, однак ні в якому разі не говорити: «я вас розумію»;
6) дати людині можливість виплакатися;
7) у разі виникнення істерики потрібно сторонніх осіб вивести із помешкання, а для постраждалого зробити дії, які виходили б за межі ситуації (різко крикнути на постраждалого, розбити будь-який предмет, дати ляпасу).
Медична допомога постраждалим.
3.2.1. Вимоги до особи, яка надає першу медичну допомогу.
3.2.1. Особа, яка надає ПМД, повинна знати:
- ознаки порушень життєво важливих систем організму;
- правила, методи, прийоми надання ПМД стосовно характеру отриманого потерпілим ушкодження;
- способи транспортування потерпілих.
3.2.2. Особа, яка надає ПМД, повинна вміти:
- користуватися аптечкою швидкої допомоги та використовувати підручні засоби при наданні ПМД;
- оцінити стан потерпілого та визначити, якої допомоги в першу чергу він потребує;
- правильно здійснювати весь комплекс екстреної реанімаційної допомоги: забезпечувати вільну прохідність дихальних шляхів; виконувати штучне дихання («з рота в рот», «з рота в ніс»), закритий масаж серця; тимчасово зупиняти кровотечу шляхом накладення джгута чи стискуючої пов'язки; оцінювати ефективність і при необхідності коректувати реанімаційні заходи з урахуванням стану потерпілого;
- накладати пов’язку при ушкодженні тіла людини (опіках, обмороженні, пораненні);
- іммобілізувати ушкодження частини тіла шляхом накладання косинки, пов'язки та транспортної шини при переломах кісток, вивихах, забитих місцях і розтягнення зв’язок;
- використовувати підручні засоби при перенесені та транспортуванні потерпілого;
- надавати допомогу при ураженні електричним струмом, при утопленнях, тепловому, сонячному ударі, при гострих отруєннях, втрати свідомості;
- визначити необхідність виклику швидкої медичної допомоги, медичного працівника, евакуювати постраждалого випадковим транспортом.
3.2.3. Послідовність надання ПМД:
- усунути вплив дії факторів, що загрожують здоров'ю і життю людини;
- оцінити стан потерпілого;
- надати допомогу на місці;
– постійно контролювати стан потерпілого, продовжуючи підтримувати життєві функції його організму;
– організувати доставку потерпілого в медичний заклад.
3.3. Класифікація травм, їх ознаки та перша допомога
Травма – пошкодження в організмі людини, яке виникає в результаті дії зовнішніх факторів. В залежності від травмуючого фактора розрізняють травми: механічні, термічні, хімічні, радіаційні, електротравми та комбіновані.
3.4. Механічні травми:забите місце, розтягнення і розриви зв'язок, стискання, вивих, ушкодження черепа і мозку, переломи.
3.4.1. Забите місце- закрите ушкодження тканин і органів без істотного порушення їхньої структури. Звичайно виникає врезультаті удару тупим предметом або при падінні. Найчастіше пошкоджуються відкриті частини тіла (ноги, руки, голова).
Ознаки.На пошкодженому місці з’являється кровопідтікання, біль при дотику.
Перша допомога.Пошкоджене місце охолоджують міхуром чи грілкою з льодом або роблять холодні примочки. Оскільки холод звужує кровоносні судини, то зменшується прилив крові до пошкодженої ділянки та біль. Охолоджують 40-60 хвилин, а потім накладають стискаючу пов'язку.
3.4.2. Розтягнення і розриви зв'язок. Виникає при ударах, падінні.
Характерною ознакою розриву або розтягання є порушення рухової функції суглоба.
Ознаки – біль, припухлість, з’являється гематома.
Перша допомога.Забезпечити спокій, накласти тугу пов'язку і для зменшення болю прикладати холодний компрес протягом 2-х годин, потім перейти на тепло і зігрівальні компреси протягом 12 – 24 год.
3.4.3. Стискання.Виникає від тиску великої ваги.
Ознаки – роздавлювання м’язів, підшкірної жирової клітковини, судин, шоковий стан.
Перша допомога.Звільняють потерпілого від впливу діючого фактора. Накладають джгут на ушкоджену частину кінцівки, щоб запобігти гангрені та охолодити. Виводять з шоку, дають випити чаю, кави, вина або горілки.
3.4.4. Вивих- стійкий зсув суглобних кінців кісток, що викликає порушення функції суглоба.
Ознаки – різкий біль, деформація суглоба, неможливість рухів або їх обмеження.
Перша допомога.Забезпечити спокій ушкодженому суглобові шляхом його іммобілізації, прикласти холод (міхур з льодом або холодною водою). При відкритому вивихові на рану попередньо накладають стерильну пов'язку. Не можна застосовувати зігрівальні компреси, намагатися вправляти вивих, тому що це часто викликає додаткову травму. Вправити вивих повинен лікар.
3.4.5. Ушкодження черепа і мозку.Призводить до струсу мозку, набряку.
Ознаки – запаморочення, блювання, втрата пам’яті, порушення міміки і мови.
Перша допомога.Забезпечити стан спокою в горизонтальному положенню, накласти лід на голову.
3.4.6. Переломи-порушення цілісності кісток, яке одночасно може супроводжуватися ушкодженням кісток, порушуванням цілісності навколишніх м'яких тканин, травмуванням м'язів, судин, нервів й ін. Підрозділяються на закриті – без порушення цілісності шкіряного покровута відкриті – з порушенням цілісності епідермісу та м’яких тканин, кровоносних судин (на тілі виникає рана).
3.4.6.1. Перелом кінцівок. Ознаки– різкий біль, деформація суглоба, неможливість рухів або їх обмеження, набряк, кровотеча (відкритий перелом), крововилив (закритий перелом).
Перша допомога. При відкритому переломі накласти на рану стерильну пов'язку. У випадку сильної кровотечі необхідно прийняти заходи для її зупинки, наприклад за допомогою джгута, а потім провести іммобілізацію.
Не слід намагатися усунути зміну форми кінцівки (скривлення) при закритому переломі або скласти уламки кісток, вправляти кістки, що вийшли назовні при відкритому переломі.
3.4.6.2. Перелом хребта. Ознаки – різкий біль, неможливо поворухнутись, зігнутися.
Перша допомога. Потерпілого кладуть обережно на ноші з твердим покриттям або на широку дошку, стулку дверей та фіксують за допомогою перев’язи. Важливо утримувати тулуб і кінцівки в горизонтальній площині (рис. 2.1)

3.4.6.3. Перелом ребер. Ознаки – біль в місці перелому під час дихання (частіше на вдиху), при рухах грудної клітини чути хруст.
Перша допомога. Грудну клітину під час видиху туго стягують бинтами, рушником, простирадлом та іншої частини тіла при ушкодженнях.
3.4.7. Іммобілізація–забезпеченнянерухомості (спокою) кінцівки.
Для іммобілізації найчастіше приходиться користуватися спеціальними шинами або підручними засобами (дошками, гілками, ціпками, лижами). Якщо цього немає, спокій ушкодженої руки можна забезпечити, притягнувши та прив’язавши її до тулуба, а при травмі ноги – прибинтувавши одну ногу до другої.
Шини (підручні засоби) повинні обов’язково захватити два сусідніх здорових суглоби (вище і нижче пошкодження). Їх прив’язують до зламаної кінцівки бинтом, мотузкою, ременем, не дуже туго перетягнути зав’язки, але створити нерухомість. При цьому бажано накласти їх поверх одягу, обернувши ватою або якою-небудь м'якою тканиною, особливо в ділянці кісткових виступів.
Умови накладання шин:
- при сильній кровотечі з рани потрібно накласти кровозупиняючий джгут, обробити рану, а потім накласти шини;
- при переломі передпліччя шину накладають від основ пальців до ліктя, потім руку підвішують на хустині, ремені;
- при переломі плечової кістки її тільки прив’язують до тулуба;
- при переломі гомілки накладають дві шини від середини стегна до п’ятки із зовнішньої та внутрішньої поверхонь (рис. 2.2);
- при переломі стегна накладають дві шини, одну від паху до п’ятки, другу – від пахви до п’ятки (рис. 2.3).
 |
Зі здорової сторони, а потім з ушкодженої, одягають у зворотній послідовності (це можна робити тільки в тих випадках, коли немає небезпеки змістити уламки).
3.5. Кровотечі. Виникають при ушкодженні тканин, викликані механічним впливом, що супроводжується порушенням цілісності шкіри або слизових оболонок та кровотечею. За видом кровотечі розрізняються на: капілярні, венозні, артеріальні, змішані, паренхіматозні.
3.5.1. Капілярна кровотеча виникає при пошкодженні дрібних кровоносних судин.
Ознаки. Кров сочиться у вигляді маленьких крапель, які зливаються і поступово стікають з поверхні рани.
Перша допомога. Накладають асептичну пов'язку. Рану промивають розчином перекису водню або обробляють навкруги 2-процентним розчином брильянтового зеленого або 5-процентним спиртовим розчином йоду.
3.5.2. Венозна кровотечавиникає при глибоких ранах (колотих, різаних), при пошкодженні вен.
Ознаки. Кров темно - червоного кольору (тому що збагачена вуглекислим газом), витікає безперервним струменем.
Перша допомога. Накладають стискаючу пов'язку в місці пошкодження або кровоспинний джгут (закрутку) нижче рани.
3.5.3. Артеріальна кровотечавиникає при глибоких різаних, рублених, колотих ранах, при пошкодженні артерії.
Ознаки. Кров виштовхується пульсуючим струменем яскраво-червоного кольору (насичена киснем).
Перша допомога:
- максимальне згинання кінцівки в суглобі (рис.2.4);
- пальцьове притискання артерії до кістки, вище рани на тулубі і кінцівках та нижче рани, якщо вона знаходиться на голові (рис. 2.5);
- накладання стискуючої пов’язки;
- накладання кровоспинного джгута або закрутки (рис. 2.6).

Рис. 2.4 - Максимальне згинання кінцівок у суглобах для зупинки кровотечі з: 1 – передпліччя; 2 плеча; 3 – гомілки; 4 – стегна.
 Рис. 2.5 - Місця притискання артерій: а) на всьому тілі людини:1 – скроневої; 2 – нижньощелепної; 3 – сонної; 4 – підключичної; 5, 6 – плечової; 7 – стегнової; 8 – ліктьової і променевої; 9 – передньої високо-гомілкової; 10 – пахової; 11 – передньої нижньогомілкової; б) щелепної, скроневої, ключичної та зап’ястної.
Рис. 2.5 - Місця притискання артерій: а) на всьому тілі людини:1 – скроневої; 2 – нижньощелепної; 3 – сонної; 4 – підключичної; 5, 6 – плечової; 7 – стегнової; 8 – ліктьової і променевої; 9 – передньої високо-гомілкової; 10 – пахової; 11 – передньої нижньогомілкової; б) щелепної, скроневої, ключичної та зап’ястної.



а) б)
Рис. 2.6 - Накладання кровоспинного джгута (а) та закрутки (б)
Початок джгута розташовують з внутрішньої сторони пошкодженої ділянки. Потім сильно розтягують його та обертають навколо кінцівки, притиснувши під кутом направлений кінець з гачком (кнопками). Поступово зменшуючи натяг джгута, накладають спіральні оберти (половина ширини джгута закривається наступним його обертом). Під останній оберт джгута підкладають записку із вказівкою часу накладання в годинах, хвилинах та підписом, хто надавав допомогу. Для зупинки кровотечі при травмі голови джгут накладається на шию. Для запобігання здавлювання шиї необхідно протилежний від пошкодження бік захистити шиною. Джгут затягують навколо шиї та шини. При відсутності шини можна використати руку потерпілого. З цією метою руку здорової сторони тіла, зігнуту в лікті і промінезап’ястних суглобах, кладуть на голову потерпілого, якби її обхвачуючи. При цьому її необхідно змістити трохи вперед. Правильно накладений джгут зупиняє кровотечу. Поверхня тіла нижче джгута стає блідною, пульс відсутній. Синя поверхня і посилювання кровотечі свідчить про те, що джгут затягнутий слабо. Надмірне затягування джгута роздавлює м’які тканини і розвиває сильний біль.
При відсутності стандартного джгута зупинку кровотечі здійснюють за допомогою закрутки. Вимоги такі само, як і при накладанні джгута.
3.5.4. Змішана кровотеча виникає при глибоких ранах з одночасним пошкодженням артерій та вен.
3.5.5. Паренхіматознакровотеча спостерігається при пошкодженні внутрішніх органів (легень, печінки, нирок, селезінки). Кров виділяється з всієї поверхні рани.
Ознаки. Різко блідне обличчя, запаморочення, слабкість та спрага.
Перша допомога. Потерпілому забезпечують положення напівсидячи із зігнутими в колінах ногами. Давати пити суворо заборонено.
При будь-якій кровотечі ушкодженій частині тіла забезпечують трохи підняте положення і спокій (транспортна іммобілізація). Остаточна зупинка кровотечі проводиться в лікувальному закладі, у який негайно повинен бути доставлений потерпілий.
Обережно! При інтенсивній крововтраті розвивається анемія.
3.6. Опіки- ушкодження тканин, що виникає під дією високої температури, електричного струму, кислот, лугів або іонізуючого випромінювання. Відповідно розрізняють термічні (електричні), хімічні і променеві опіки, котрі підрозділяються на 4 ступені.

Рис. 2.7 - Правила визначення площі опіку
Тяжкість опіку залежить від площі враження тіла людини (виняток – площа очей), котра визначається за правилами «дев’яток» або «долоні» (рис. 2.7).
При визначенні загальної площі враження за правилом «дев’яток» приймається, що площа голови та шиї складає 9 % всієї площі тіла, руки – 9 %, передньої поверхні тулуба і ноги – по 18 %, задньої поверхні тулуба і ноги – по 18 %. За правилом «долоні» площа долоні складає приблизно 1 % площі поверхні шкіри.
Правило «дев’яток» застосовується при великих по площі опіках, а правило «долоні» при невеликих опіках.
3.6.1. Термічні опіки зустрічаються найчастіше, на них приходиться 90-95% всіх опіків. Вони бувають I-IV ступенів.
Ознаки І ступеня. Гіперемія і набряк шкіри, який супроводжується пекучою біллю. Опік розвивається при короткочасній дії і невисокій температурі теплового чинника.
Перша допомога. Місце опіку охолоджують холодною водою, протирають спиртом або оцтом.
Ознаки ІІ ступеня. Гіперемія і набряк шкіри з відшаруванням епідермісу і утворення пухирів, виникають при тривалій або різкій дії високої температури.
Перша допомога. Накладають суху, стерильну пов’язку. При ураженнях більше 30 % тіла місце накривають пропрасованою тканиною. Для знеболювання рекомендовано випити 1-2 пігулки анальгіну, баралгіну. Якщо немає блювоти, постраждалому дають пити розчин води з добавкою кухонної солі і кухонної соди (по одній чайній ложці на 1 літр води). Проколювати пухирі заборонено.
Ознаки ІІІ ступеня. Струпи, результат місцевого некрозу (відмирання епідермісу, всіх шарів шкіри, м’язів, тканин), які супроводжується кровотечею.
Ознаки IV ступеня. Обвуглювання тканин, кісток.
Перша допомога при ІІІ - IV ступенях. На місце ураження накладається суха стерильна пов’язка і проводиться швидка госпіталізація.
Опіки гарячим бітумом, смолою, негашеним вапном.
Перша допомога. Змити бітум або смолу тампоном, змоченим гасом або бензином, вапно змити олією або тваринним маслом. Потім дають знеболююче (анальгін), а на обпалені поверхні після обробки накладають асептичні пов'язки.
3.6.2. Хімічні опіки виникають при необережній поведінці з кислотами або лугами. Ступінь опіку залежить від їхньої концентрації.
Ознаки І ступеня. Чітко виражене почервоніння шкіри, набряк, відчуття болю; ІІ – утворення пухирів, набряк; ІІІ – потемніння тканини, шкіра припухає, виникає посилений біль; ІV – омертвіння шкіри, жирової клітковини, м’язів, суглобів.
Особливості ознак ІІІ та IV ступенів. Під впливом кислоти на шкірі виникають сухі гостро обмежені струпи жовто-коричневого або чорного кольору. Під впливом лугу - утворення необмежених сіруватих мажучих струпів.
Перша допомога. Обмити уражену ділянку струменем проточної води протягом 10-15 хв. якнайшвидше і на уражену поверхню накласти пов'язку з розчином кухонної соди (чайна ложка на склянку води) при опіку кислотою, а при опіках лугом - пов'язку, змочену столовим оцтом, наполовину розведеним водою, борною або лимонною кислотою (0,5 чайної ложки порошку на склянку води).
3.6.3.Тепловий (сонячний) удар– перегрівання організму, яке приводить до порушення терморегуляції. Розрізняють теплові удари, викликані переважним впливом високої температури навколишнього середовища, а також теплові удари, що виникають внаслідок інтенсивної фізичної роботи (навіть у комфортних умовах).
Ознаки. В’ялість, головній біль, спрага, підвищується пульс до 140 ударів за хвилину, шкіра червоніє, зростає температура тіла до 40 0С, можлива непритомність.
Перша допомога. Постраждалого переводять в затінок або в прохолодне приміщення, розслабляють пояс і одяг, кладуть на спину, піднімають голову, бризкають холодною водою, тіло обтирають спиртом, дають нюхати нашатирний спирт і пити прохолодні напої.
3.7. Отруєннявиникають при проникненні в організм людини отруйних речовин. Їх можна умовно поділити на: харчові продукти – вживання несвіжих або заражених хвороботворними бактеріями продуктів тваринного походження; хімічні речовини – отрутохімікати, кислоти, луги, оцет, нашатирний спирт, каустична сода тощо; гази різного походження, чадний газ; технічні рідини – бензин, розчинники, спирт, нікотин, лікарські засоби; гриби – бліда поганка, червоний мухомор тощо; отрути диких тварин – отруйних змій, комах, тарганів тощо. Ознаки отруєння від кожної з речовини різні.
Найбільш характерні ознаки: загальна слабість; нудота, блювота (неодноразова), переймоподібний біль у животі, блідість, підвищення температури тіла до 38-40 0С , частий слабкий пульс, судоми і інші.
Розглянемо деякі характерні отруєння.
Отруєння харчовими продуктамипроявляється, як правило, через 2-3 години після вживання заражених продуктів, інколи через 20-26 год.
Перша допомога. Потерпілому негайно кілька разів промивають шлунок (примушують випити до 3 л води, а потім викликають блювоту подразненням кореня язика) до появи чистих промивних вод, дають випити активоване вугілля або обволікаючі речовини (крохмаль, сире яйце). Потім дають багато чаю, соків, але не їжу. В перший час необхідний постійний нагляд за хворим, щоб запобігти зупинці дихання і кровообігу.
При отруєнні хімічними речовинамипотерпілого треба негайно винести з зараженої зони, звільнити від забрудненого і тісного одягу.
Перша допомога. Дати випити кілька склянок води чи слаборожевого розчину марганцю. Після блювання дати випити півсклянки води з 2-3 ложками активованого вугілля. Такі ж дії необхідні при отруєннях лікарськими препаратами. У випадку отруєння кислотою потерпілого потрібно напоїти розчином питної соди, молоком або водою. При отруєнні лугом - оцтовою водою, лимонним соком, молоком.
При отруєнні газами різного походженняпотерпілого необхідно винести з зони зараження.
Перша допомога. Ліквідувати все, що затрудняє дихання, забезпечити тілу зручний стан. При непритомності дати вдихнути нашатирний спирт, намочити груди і обличчя холодною водою і розтерти, протерти скроні. При появі раптової блювоти - голову постраждалого різко повертають набік. Блювота - перша сприятлива ознака в поліпшенні стану потерпілого.
Коли дихання не порушене, необхідно негайно зробити інгаляцію киснем; при зупинці дихання інгаляцію киснем вводити разом з штучним диханням.
Алкогольне отруєння (смертельна доза 8 грамів спирту на один кілограм маси тіла)
Ознаки отруєння. Блювання, самовиділення сечі, неритмічне дихання.
Перша допомога. Постраждалого потрібно покласти на живіт або на бік, подати свіже повітря, викликати блювання, дати гарячий чай, міцну каву.
Отруєння грибами
Ознаки. Посилене слиновиділення, нудота, слабкий пульс.
Перша допомога: промити шлунок водою в кількості 10 - 12 л кімнатної температури, дати проносне. Після промивання шлунку необхідно вжити активоване вугілля (2 столові ложки) або обволікаючі речовини (крохмаль, сире яйце).
Отруєння при укусах ядовитих змій
Ознаки. Почервоніння шкіри, набряк, подряпини.
Перша допомога. Негайно відсмоктати отруту з рани на протязі 15 – 20 хв (при умові, що у особі, яка надає допомогу, відсутні рани в роті та на губах). Потім рану протирають розчином йоду, спирту та накладають антисептичну пов’язку. Не дозволяється накладати джгут, розрізати місця укусів, припалювати.
Отруєння при укусах ядовитих комах
Ознаки: почервоніння, набряк, больова реакція.
Перша допомога. Видалити жало з ранки, накласти холодні примочки.
Всі заходи першої допомоги проводити до установлення нормального дихання і кровообігу.
3.8. Обмороження –ушкодження тканин у результаті впливу низької температури. Причини обмороження різні: тривалий вплив холоду, вітру; підвищеної вологості; тісне або мокре взуття; нерухоме положення; поганий загальний стан потерпілого – хвороба; виснаження; алкогольне сп'яніння; крововтрата і т.д. Обмороження може наступити навіть при температурі плюс 3-7°C. Більше піддані обмороженню відкриті частини тіла: обличчя, руки, ноги. При обмороженнях спочатку відчувається холод, потім оніміння, при якому щезає спочатку біль, а потім усяка чутливість.Відомо, що дія низьких температур не приводить до загибелі тканин, а лише викликає пригнічення життєвих процесів. Тому потерпілого необхідно помістити у помірно тепле приміщенні та поступово відігріти.
Увага! Швидке зігрівання небезпечне! При швидкому зігріванні тканини прогріваються нерівномірно. Поверхневі шари – швидко, і в них відновлюються обмінні процеси; глибокі шари – повільно. Тому порушується кровообіг (постачання кисню), що може привести до некрозу тканин.
Розрізнюють чотири ступені обмороження.
Ознаки І ступеня. Шкіра бліда, а після зігрівання стає багрово-червона або синюшна, набрякає, холодна на дотик.
Перша допомога. Обережно розтерти побілілі ділянки шкіри м'якою рукавицею або шарфом, обробити спиртом або холодною водою. Не можна розтирати шкіру снігом, бо вона травмується шматочками льоду, що веде до нагноєння. При загальному переохолодженні рекомендується робити ванни з водою кімнатної температури.
Ознаки ІІ ступеня. З’являються пухирі з прозорою рідиною, біль, лихо- манка. Появляється прожога та свербіння.
Ознаки ІІІ ступеня. Утворюються пухирі з рідиною кров’янистого кольору, з’являється біль та потовиділення.
Перша допомога при обмороженні ІІ і ІІІ ступенів. На обморожені ділянки тіла необхідно накласти теплоізолюючі пов'язки, які залишають доти, поки не з'явиться відчуття жару і не відновиться чутливість. У такому випадку зігрівання тканин буде відбуватися за рахунок тепла, принесеного течією крові, і життєдіяльність тканин ураженої ділянки буде відновлюватися одночасно з відновленням у ньому кровообігу. Дуже важливо забезпечити нерухомість переохолоджених пальців кистей і стоп, тому що їхні судини дуже тендітні і тому можливі крововиливи після відновлення кровообігу.
Ознаки IV ступеня. Тіло холодне і нечутливе, пухирі з чорною рідиною, розвивається некроз кісток. Може початися суха або волога гангрена, що приводить до ампутації кінцівок.
Перша допомога. Потерпілого поступово відігрівають у ванні з температурою води від 20 до 40 0С. Коли з’являється рожевий колір шкіри і щезає одубіння, проводять масаж тіла, дають пити гарячий чай, каву і транспортують в лікарський заклад.
3.9. Травми очейрозподіляються намеханічні - рани очей або вік, забитість, попадання чужорідних тіл, та опіки-термічні, хімічні.
Ознаки. Різкий біль, світлобоязнь і сльозотеча.
Перша допомога при колотих та різаних ранах очей і вік.
Надається в положенні «лежачи». Око накривають чистою серветкою (носовою хустинкою). Фіксують її пов’язкою обов’язково прикриваючи при цьому і друге око, для припинення руху очних яблук. Промивати водою око заборонено.
Перша допомога при забитості ока. Накладають холод на 15-20 хв (наприклад, вату, тканину, змочену холодною водою).
Перша допомога при попаданні гострих сторонніх тіла. Видаляти повинен тільки медичний працівник. Звертатися по допомогу необхідно якомога швидше, попередньо накладаючи на ушкоджене око чисту пов'язку. Дрібні негострі предмети виймають ватним тампоном, змоченим борною кислотою. Терти очі не можна, це дратує кон’юнктиву (слизисту оболонку).
Перша допомога при термічних опіках, коли травма ока викликана полум'ям, парою, гарячим жиром, окропом. Треба негайно вимити обличчя з закритими очима, а потім ретельно промити очі під струменем чистої води (пов'язка при цьому не накладається) і звернутися до лікаря.
Перша допомога при хімічних опіках. Потрібно око негайно промити чистою водою під струменем протягом 15-20 хвилин, розкривши віка. Не накладаючи пов'язки, звернутися до лікаря.
Перша допомога при опіках під впливом ультрафіолетових променів, які виникають при наявності електричної дуги (наприклад, зварювальні роботи) які викликають електрофтальмію, протягом 2-6 годин після опромінення і продовжується кілька днів. Постраждалого виводять з небезпечної зони. Накладають пов'язку на очі та чоло. Необхідно зняти набряк з вік, в разі загострення провести до лікарні.
4.0. Ураження електричним струмом -електротравми виникають у результаті впливу електричного струму і супроводжуються місцевими і загальними порушеннями в організмі.
Місцевівиявляються в опіках, у вигляді металізації шкіри, електричних знаків, механічних пошкоджень, електрофтальмії.
Загальні електричні удари - (збудження живих тканин організму електричним струмом, який проходить через нього і супроводжується мимовільним судорожним скороченням м’язів. Розрізняють 4 ступені ударів:
I – судорожне скорочення м’язів без непритомності; II– з непритомністю;
III - непритомність і порушення серцевої діяльності чи дихання; IV – (клінічна смерть) - відсутність дихання та пульсу, серце не працює, зіниці очей розширені і не реагують на світло, больові відчуття не викликають ніяких реакцій.
Перша допомога. Негайно припинити дію електричного струму. Це досягається: за допомогою вимикача (рубильника); відведенням електричних проводів від потерпілого сухою палицею, дошкою; відтягненням його за сухий одяг, уникаючи дотику до відкритих частин тіла. При місцевих ушкодженнях рану необхідно обробити і закрити пов'язкою, як при опіках. При загальних (електричних ударах І й ІІ ступенів) слід забезпечити повний спокій, 2-3 – годинне спостереження і викликати лікаря. При ІІІ і IV ступенях роблять штучне дихання і непрямий масаж серця.
4.1. Наслідки виниклих травм
4.1.1. Непритомність – короткочасний несвідомий стан спостерігається у людей з підвищеною чутливістю або при травмах.
Ознаки. Зівання, збліднення обличчя, холодний піт, що виступає на чолі, прискорення дихання, непритомність. Іноді непритомність настає без присутніх ознак. Непритомність триває короткий час.
Перша допомога: підняти ноги потерпілого, щоб поліпшити кровонаповнення мозку; винести його на свіже повітря; покласти на спину з трохи закинутою назад головою; розстебнути одяг, щоб шия і груди не були стягнутими; поплескати по щоках; скропити холодною водою або дати понюхати речовину з різким запахом (нашатирний спирт).
4.1.2. Шок. Передвісниками травматичного шоку є нервова і фізична перевтома, переохолодження, радіаційні ураження.
Ознаки. У травматичного шоку виділяють дві фази. Перша виникає в момент травми внаслідок різкого порушення нервової системи. Друга (фаза гальмування) – пригнічення діяльності нервової системи, серця, легень, печінки, нирок. Друга фаза шоку підрозділяється в свою чергу на чотири ступені:
І ступінь (легкий) - потерпілий блідий, свідомість, як правило, ясна, іноді спостерігається легка загальмованість, рефлекси знижені, задишка, пульс прискорений (90-100 ударів за хвилину);
II ступінь (середньої важкості) - виражена загальмованість, млявість, пульс 120-140 ударів за хвилину.
III ступінь (важкий) - свідомість збережена, але навколишнє потерпілий не сприймає, шкірні покриви землисто-сірого кольору, покриті холодним липким потом, виражена синюшність губ, носа і кінчиків пальців, пульс 140-160 ударів за хвилину.
IV ступінь - непритомність, пульс не визначається.
Перша допомога. Необхідно якнайшвидше виконати 5 принципів профілактики шоку: зменшити біль, напоїти водою, зігріти, забезпечити спокій і тишу, дбайливо транспортувати в лікувальний заклад.
4.1.3. Клінічна смерть –перехідний стан між життям і біологічною смертю, при якому процеси життєдіяльності в клітинах протікають на мінімальному рівні за рахунок запасу поживних речовин і кисню, і ще не розвилися незворотні зміни в організмі, характеризуючі біологічну смерть.
Ознаки. Як і при шокові, при порушенні кровообігу у великому колі скорочується пульс.
Перша допомога. Необхідно надати найшвидше, тобто в перші 5 хв. Вона полягає в одночасному проведенні штучного дихання і зовнішнього непрямого масажу серця, які рекомендується продовжувати до повного відновлення їхніх функцій або явних ознак смерті.
Штучне дихання
Метою штучного дихання (штучної вентиляції легенів - ШВЛ) є забезпечення киснем тканин організму, у першу чергу серця і головного мозку, вкрай необхідним для їхньої життєдіяльності.
Показання для ШВЛ: відсутність чи недостатність, порушення самостійного дихання. ШВЛ здійснюється методом «рот у рот» чи «рот у ніс» (рис. 2.8).

| 
|
Рис. 2.8 - Проведення ШВЛ методом «рот у рот» і «рот у ніс».
Під час штучного дихання необхідно стежити за обличчям потерпілого. Якщо він поворухне губами чи віками, зробить ковтальний рух гортанню (кадиком), потрібно перевірити, чи не зробить він самостійного вдиху. Не слід продовжувати робити штучне дихання після того, як потерпілий почне дихати самостійно, тому що цим можна заподіяти шкоду.
Перш ніж приступити до ШВЛ, необхідно:
1. Швидко звільнити потерпілого від одягу, що стискує дихання: розстебнути воріт, розв'язати шарф, розстебнути штани і т.п.
2. Звільнити рот потерпілого від сторонніх предметів, видалити вставні щелепи, якщо такі є, зняти з нього окуляри.
3. Очистити рот і ніс потерпілого від слини, слизу, блювотних мас, землі.
4. Якщо рот міцно стиснутий, розкрити його, висунувши нижню щелепу.
Щоб висунути щелепи, ставлять чотири пальці обох рук за кутами нижньої щелепи, великими пальцями упираються в край її і висувають щелепи вперед так, щоб нижні зуби стояли перед верхніх. Якщо в такий спосіб рот розкрити не вдається, потрібно вставити між задніми корінними зубами (у куті рота) обережно, щоб не зламати їх, дощечку або металеву пластинку, ручку ложки і т.п. і розтиснути зуби.
5. Відновлення прохідності дихальних шляхів. Для цього відкинути голову назад у стані максимального потиличного розгинання, тобто гортань (кадик) повинна бути на одному рівні з підборіддям(це досягається підкладанням однієї руки під шию і натисненням іншої руки на чоло). В цьому положенні голова постраждалого відгинається назад. Для його збереження під лопатки підкладають валик із згорнутого одягу. Прийомом запрокидання голови назад забезпечується відхилення кореня язика від задньої стінки гортані і повне відкриття входу в гортань. При неповному запрокиданні голови повітря, що вдихається, потрапляє через стравохід у шлунок. Вхід в гортань не повинен перекриватися коренем язика, який може западати. Якщо після приведення вперед язик знову западає та закриває вхід в гортань, допускається приколоти його булавкою до нижньої губи.
6. На рот (або ніс) потерпілого покласти марлеву серветку або хустку.
Порядок проведення ШВЛ
Людина, яка надає допомогу, робить глибокий вдих, а потім вдуває повітря із своїх легенів в рот (або ніс) постраждалого. Ефективність ШВЛ визначається по розширенню грудної клітки під час вдування. При вдуванні повітря через рот потрібно затуляти ніс постраждалого, а при вдуванні через ніс закривати йому рот. Після вдування видих відбувається самостійно в результаті опускання грудної клітки. На цей час рот і ніс постраждалого звільняють, щоб не перешкоджати вільному видиху. Частота вдування для дорослих 12-15 раз за хвилину (тобто в середньому кожні 5 секунд), а для дітей – 15-18 раз за хвилину. При цьому забезпечується надходження достатнього об’єму фізіологічно придатного повітря в легені потерпілого (вміст кисню в повітрі, що вдихається близько, 17% , при 21% в атмосферному повітрі). ШВЛ потрібно продовжувати до нормалізації самостійного дихання. При клінічній смерті ШВЛ проводиться в сполученні з зовнішнім непрямим масажем серця.
4.1.5. Непрямий масаж серцяроблять двома способами.
Перший - долонею однієї руки прикривають нижню третину грудини (мечоподібний відросток), а к