Функциональная система мать — плод
ЭМБРИОЛОГИЯ
Занятие №7
ТЕМА: «Внезародышевые органы плода: трофобласт, хорион, плацента. Система МАТЬ-ПЛОД.»
КОНТРОЛЬНЫЕ ВОПРОСЫ:
1. Понятие о внезародышевых (провизорных) органах и их функциях.
2. Трофобласт. Источник развития. Строение. Функция.
3. Хорион. Источник развития. Строение. Функция.
4. Плацента. Источник развития. Строение. Функция.
5. Понятие о функциональной системе «МАТЬ-ПЛОД». Основные изменения, наблюдаемые в организме матери и плода в период беременности. Конфликт в системе «МАТЬ-ПЛОД».
ЦЕЛЬ ЗАНЯТИЯ:
рассмотреть морфогенетические процессы в развитии внезародышевых органов человека, источники развития и тканевый состав трофобласта, хориона, плаценты, а также системы «мать-плод», дать представление об их функции.
Студент должен знать:
- источники эмбрионального развития внезародышевых органов человека (трофобласт, хорион, плацента);
- строение и функцию внезародышевых органов человека (трофобласта, хориона, плаценты, а также системы);
- иметь представление о системе «мать-плод».
Студент должен уметь:
- диагностировать на схемах и таблицах трофобласт, хорион, плаценту, а также их отдельные тканевые и клеточные компоненты;
- зарисовать по памяти тканевые и клеточные компоненты изучаемых гистологических структур и составить их письменный протокол;
- объяснить основные принципы функционирования системы «мать-плод».
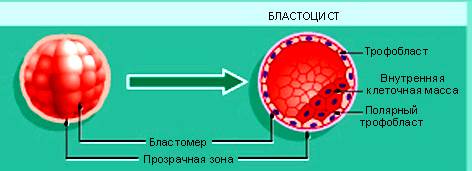
Трофобласт.
В результате первого деления дробления зиготы формируются неравнозначные бластомеры. В частности, мелкие светлые бластомеры активно пролиферируют и сравнительно быстро создают для темных бластомеров внешнее покрытие, именуемое трофэктодермой бластоцисты .Последняя является источником развития трофобласта, который возникает в процессе взаимодействия зародыша со слизистой оболочкой матки. Трофэктодерма из одного слоя клеток превращается в трофобласт. Наружная его часть преобразуется в симпласт (симпластотрофобласт) — в этой части исчезают межклеточные границы, и ядра клеток оказываются в общей симпластической плазме. Внутренняя часть трофобласта сохраняет клеточное строение, в связи с чем называется цитотрофобластом (или слоем Лангганса). Цито- и симпластотрофобласт структурно и метаболически связаны и совместно с мезенхимой формируют ворсинки хориона, создавая для них внешнее клеточно-симпластическое покрытие.
Функции трофобласта- имплантация зародыша и формирование важнейшего внезародышевого (провизорного) органа — плаценты.
Источник развития амниона –
1. Мелкие светлые бластомеры
2.Трофоэктодерма
 |
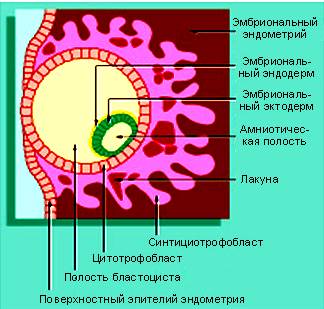 |
Хорион.
ХОРИОН -наружняя зародышевая оболочка у пресмыкающихся, птиц, млекопитающих и человека на ранних стадиях индивидуального развития. У зародышей млекопитающих и человека хорион снаружи покрыт ворсинками, которые врастают в слизистую оболочку матки, образуя плаценту...2) Вторичная яйцевая оболочка зародышей беспозвоночных и некоторых низших позвоночных животных.
Образование хориона. Внезародышевая мезенхима подрастает к трофобласту, и получаются вторичные ворсинки хориона. Хорион — это трофобласт + внезародышевая мезенхима. Вторичные ворсинки хориона состоят из трофобласта и внезародышевой мезенхимы (Д)
Источник развития тканей хориона.
1.Трофобласт
2.Внезародышевая мезенхима.
Функции.
1. Зародышевая оболочка
2. Элемент плаценты.
 |
А-Г — дробление и образование бластулы
Д — образование зародышевого диска, внезародышевой мезенхимы и хориона (вторичные ворсинки)
Е — образование экто- (эпибласт) и энтодермы (гипобласт) (1-й этап гаструляции)
Ж — образоварие желточного пузырька
З, И — образование амниона и желточного мешка
К — образование мезодермы и хорды (2-й этап гаструляции)
Л-О — формирование туловищной складки, образование нервной трубки, кишечной трубки, дифференцировка мезодермы
П — образование аллантоиса
Р — врастание сосудов во внехародышевую мехенхиму ворсинчатого хориона и образоварие третичных ворсинок хориона
С — крупный план зародыша с рисунка П
Т1-Т8 — положение зародыша в половых путях в процессе дробления, образования бластулы и гаструляции
1 - эмбриобласт
2 - трофобласт
3 - первичные ворсинки трофобласта
4 - внезародышевая мезенхима
(внезародышевая мезодерма)
5 - зародышевый диск
6 - хорион, воторичные ворсинки
7 - эктодерма (эпибласт)
8 - энтодерма (гипобласт)
9 - желточный пузырек
10 - внезародышевая эктодерма
(часть стенки амниона)
11 - внезародышевая энтодерма
(часть стенки желточного мешка)
12 - полость амниона
13 - полость желточного мешка
14 - мезодерма и хорда (в пространстве
между экто- и энтодермой)
15 - нервная пластинка, нервная трубка
16 - хорда
17 - сомит (спинной
отдел мезодермы)
18 - спланхнотом (брюшной
отдел мезодермы)
18а - париетальный листок
спланхнотома
18б - висцеральный листок
спланхнотома
19 - формирование туловищной
складки
20 - кишечная трубка
21 - пупочный канатик
22 - аллантоис
23 - сосуды плаценты (плода)
24 - третичные ворсинки хоиона
25 - целом (полость тела)
26 - сегментная ножка
27 - эктодерма зародыша
28 - энтодерма зародыша
(стенка кишечной трубки)
29 - внезародышевая эктодерма
(покрывает пупочный канатик
и амнион)
30 - мышечная оболочка матки
31 - decidua parietalis
32 - полость матки
33 - decidua capsularis
34 - гладкий хорион
35 - decidua basalis
36 - пространства (лакуны),
заполненные кровью матери
37 - сосуды матери
38 - ворсинчатый хорион
(третичные ворсинки)
39 - плацента (обведена пунктиром)
40 - зародыш
ПЛАЦЕНТА.
Плацента— эмбриональный орган млекопитающих, позволяющий осуществлять перенос материала между кровеносными системами плода и матери;
У млекопитающих плацента образуется из зародышевых оболочек плода (ворсинчатой, хориона, и мочевого мешка — аллантоиса (allantois)), которые плотно прилегают к стенке матки, образуют выросты (ворсинки), вдающиеся в слизистую оболочку, и устанавливают, таким образом, тесную связь между зародышем и материнским организмом, служащую для питания и дыхания зародыша.
 |
 |
Образование плаценты
Плацента образуется в слизистой оболочке задней стенки матки из эндометрия и цитотрофобласта.
Компоненты плаценты :
1.Децидуа — трансформированный эндометрий (с децидуальными клетками, богатыми гликогеном),
2.Фибриноид Рора (слой Лантганса),
3.Трофобласт, покрывающий лакуны и врастающий в стенки спиральных артерий, предотвращающий их сокращение.
4.Лакуны, заполненные кровью,
5.Синцитиотрофобласт (многоядерный симпласт, покрывающий цитотрофобласт),
6.Цитотрофобласт (отдельные клетки, образующие синцитий и секретирующие БАВ),
7.Строма (соединительная ткань, содержащая сосуды, макрофаги),
8.Амнион (на плаценте больше синтезирует околоплодные воды, внеплацентарный — адсорбирует).
У человека плацента гемохориальная так как сосуды плода, разветвляясь в плаценте до мельчайших капилляров, образуют (вместе с поддерживающими тканями) ворсины хориона, которые непосредственно погружены в лакуны, наполненные материнской кровью.
Гемоплацентарный барьер.
Плацента формирует гематоплацентарный барьер, который морфологически представлен
1.Слой клеток эндотелия сосудов плода,
2.Базальной мембраной эндотелия сосудов плода,
3.Слой рыхлой перикапиллярной соединительной ткани,
4.Базальная мембрана трофобласта,
5.Слой цитотрофобласта и синцитиотрофобласта
Функции плаценты.
1. Питание плода.
2. Газообмен (дыхание) плода.
3. Выделительная.
4. Эндокринная функция (во второй половине беременности эндокринная регуляция взаимоотношений мать-плод с желтого тела беременности переходит к плаценте):
- гонадотропин (усиливает синтез ЛКТГ в гипофизе и кортикостероидов в надпочечниках):
- эстрогены (вызывают гиперплазию и гипертрофию матки).
- адренокортикотропин;
- прогестерон (подавляет сокращение мускулатуры матки, оказывает иммунодепрессивное действие
предотвращает отторжение плода и выкидыши).
- андрогены;
- кортикостерон,
- гормоны-типа гипофизарных.
Местом синтеза плацентарных гормонов являются цито- и симпдастотрофобласт, а также децидуальные клетки.
5. Защитная (барьерная и иммунологическая).
Между плодной и материнской частью плаценты — базальной децидуальной оболочкой — находятся наполненные материнской кровью углубления. Эта часть плаценты разделена децидуальными септами на 15-20 чашеобразных пространств (котиледонов). Каждый котиледон содержит главную ветвь, состоящую из пупочных кровеносных сосудов плода, которая разветвляется далее в множестве ворсинок хориона, образующих поверхность котиледона. Благодаря плацентарному барьеру кровоток матери и плода не сообщаются между собой. Обмен материалами происходит при помощи диффузии, осмоса или активного транспорта. С 3-й недели беременности, когда начинает биться сердце ребёнка, плод снабжается кислородом и питательными веществами через «плаценту». До 12 недель беременности это образование не имеет чёткой структуры, до 6 нед. — располагается вокруг всего плодного яйца и называется хорионом, «плацентация» проходит в 3-6 нед.
Функциональная система мать — плод
Система мать — плод является совокупностью двух, самостоятельных организмов, объединенных общей целью обеспечения правильного, физиологического развития плода. Конечным результатом физиологически протекающей беременности является рождение здорового ребенка. Поэтому вся деятельность организма женщины во время беременности направлена на максимальное обеспечение нормального развития плода и поддержание необходимых условий, обеспечивающих развитие плода по заданному генетическому плану.
1.Основным звеном, связывающим плод с матерью, является плацента.
2.Ведущее значение в осуществлении восприятий импульсов, поступающих в материнский организм от плода, принадлежит нервной системе
3.Раздражение рецепторов в стенке матки приводит к изменению деятельности центральной и вегетативной нервной системы матери, направленному на обеспечение правильного развития будущего ребенка.
4.Наибольшие изменения во время беременности претерпевает центральная нервная система (ЦНС).
5.Начиная со второй половины беременности происходит прогрессирующее усиление тормозного процесса в Коре головного мозга, которое достигает своего максимума к моменту родов.
6.Создается так называемая гестационная доминанта (доминанта беременности). Наличие гестационной доминанты клинически проявляется в некотором заторможенном состоянии беременной, преобладании у нее интересов, непосредственно связанных с рождением будущего ребенка.
7.Происходят выраженные изменения гормонального фона беременной. В течение первых 4 мес беременности в яичнике функционирует желтое тело, которое вырабатывает большое количество прогестерона, а также эстрогенов. После 4 мес в связи с обратным развитием желтого тела задача продукции прогестерона переходит к плаценте.
8.Значительным физиологическим изменениям подвергается продукция и других гормонов передней доли гипофиза, что имеет большое значение для правильного развития плода. Увеличивается продукция соматотропного гормона, который переходит к плоду и, по-видимому, влияет на процессы его роста, а также продукция тиреотропного гормона, в результате чего усиливается функция щитовидной железы матери. Усиление активности щитовидной железы обусловлено повышенными потребностями системы мать — плод в тироксине.
9.Значительные изменения наблюдаются и в деятельности клеток гипофиза, вырабатывающих АКТГ. Выделяющийся трофобластом с первых же недель беременности хорионический гонадотропин стимулирует продукцию АКТГ гипофизом, а это в свою очередь приводит к усилению функции коры надпочечников, которое проявляется увеличением выработки кортикостероидов, что особенно выражено в первые 3—4 месяца беременности. После того как в организме беременной устанавливается определенное нейрогуморальное равновесие, содержание кортикостероидов находится приблизительно на одном уровне. Только перед родами наблюдается новое повышение активности коры надпочечников, что можно рассматривать как один из пусковых механизмов родов.
10.Важнейшим эндокринным органом во время беременности является плацента. В самом начале беременности трофобласт активно продуцирует хорионический гонадотропин, который стимулирует функцию желтого тела и способствует тем самым правильному развитию беременности. Кроме того, хорионический гонадотропин в значительной степени подавляет иммунологические реакции материнского организма и приводит к удержанию плодного яйца в матке, которое в противном случае могло бы отторгнуться как чужеродный гомотрансплантат.
11.Плацента во время беременности вырабатывает значительные количестваплацентарного лактогена, оказывающего выраженное влияние на обмен углеводов и жиров материнского организма. Плацента участвует в продукции таких гормонов, как прогестерон и эстрогены (в основном эстриол); в ней образуются АКТГ, тиреотропный гормон и некоторые другие, Все эти гормоны оказывают свое действие как на организм матери, так и на организм плода. Таким образом, эндокринная функция плаценты гуморальным путем очень тесно объединяет в единую функциональную систему мать и плод.
12.Значительным изменениям подвергается и обмен жиров. Отмечается повышенное отложение жира на бедрах, животе, в области молочных желез.
13.Существенные изменения происходят и в обмене углеводов. Углеводы (в основном в виде гликогена) в повышенных количествах откладываются в печени матери и плода, в плаценте, в матке.
14.Специфика обмена веществ при беременности отражается на кислотно-щелочном состоянии крови матери и плода. У беременной наблюдается некоторый сдвиг реакции крови в кислую сторону (умеренно выраженный метаболический ацидоз).
15.В крови плода ацидоз является более выраженным. Он обусловлен как метаболическим ацидозом матери, так и преобладанием процессов анаэробного гликолиза с освобождением повышенного количества недоокисленных продуктов прежде всего углеводного обмена. Ацидоз плода имеет метаболический характер с колебаниями показателей рН в артериальной крови вены пуповины от 7,2 до 7,35.
16.Существенные изменения происходят в водном и минеральном обмене во время беременности. Беременность сопровождается выраженной задержкой жидкости в организме женщины.
17.Во время беременности расходуется значительное количество железа, что связано с процессами синтеза гемоглобина у плода. Уменьшение содержания солей железа в материнском организме сопровождается развитием во время беременности железодефицитной анемии.
18.Начиная с первого триместра беременности наблюдается увеличение минутного объема дыхания, который к концу беременности возрастает приблизительно на 60% от исходного уровня (до беременности). Поскольку наряду с этим происходит повышение частоты дыхания (в среднем на 10%), то объем дыхания в целом увеличивается на 40%.
19.Существенным физиологическим изменениям подвергается и функция сердечнососудистой системы во время беременности. Начиная с первого триместра происходит заметное увеличение объема циркулирующей крови.
20.К компенсаторно-приспособительным реакциям при беременности относятся и изменения органов кроветворения. В основном они выражаются в активации процессов продукции клеток крови (главным образом эритроцитов).
21.Во время беременности наблюдаются многообразные изменения со стороны пищеварительной системы, обеспечивающей непрерывное поступление в организм плода необходимых ему веществ.
22.Снижается тонус мочевыводящих путей, возрастает емкость мочевого пузыря, что связано с воздействием прогестерона желтого тела, а затем и плаценты. Изменяется и функциональная активность почек, отмечается возрастание клубочковой фильтрации на 40—50% по сравнению с таковой у небеременных женщин. Усиленная функция почек способствует повышенному выделению с мочой продуктов обмена не только матери, но и плода.
23. На 5-й неде начинается иммунная «атака» плода материнского организма.
24. В организме матери развивается иммунодепрессия.
Конфликт «мать— плод» возникает при несовместимости крови матери и плода, когда в крови матери образуются антитела, повреждающие эритроциты плода, что приводит к гемолитической болезни новорожденного. В основе этого явления лежит различие крови человека по группам в зависимости от наличия в эритроцитах разных антигенов, а в плазме — общегрупповых антител. Число групповых антигенов большое, и они определяют группу крови. Ребенок получает систему группы крови от отца и матери, согласно закону Менделя. Практически определить группу нетрудно. Не все антигены одинаково распространены и одинаково сильны, поэтому не все вызывают серологический конфликт. Чаще всего возникает несовместимость по резус-фактору и АВ0-системе.
Конфликт по резус-фактору
Конфликт по системе АВО