Сардонічна посмішка Опістотонус
ГОСТРА АНАЕРОБНА КЛОСТРИДІАЛЬНА ІНФЕКЦІЯ
1. Правець: збудник, клініка, перша допомога, лікування. Екстрена активно- пасивна профілактика правця.
2. Газова гангрена: збудники, форми, клінічні прояви місцеві та загальні. Профілактика, протиепідемічні заходи, принципи лікування.
3. Ехінококкоз: збудник, клінічні ознаки, можливі ускладнення, діагностика, лікування.
4. Аскаридоз: паразитологія, патогенез, клініка, діагностика, лікування.
Правець – гостра анаеробна специфічна інфекція, що розвивається при проникненні в організм правцевої палички /Cl.tetani/ через ушкоджені шкірні покриви та слизові оболонки.
Характеристика збудника: палички правця постійно містяться в кишках свійських тварин і людей. Потрапляючи разом з фекаліями в землю, вони утворюють при температурі вище 12 – 14о стійкі форми – спори. Спори зберігаються роками в гною і глибинних шарах грунту, на поверхні грунту вони виживають не більше місяця. Спори витримують кип’ятіння від 35 хв. до 3 годин. З дезинфікуючих засобів 10% розчин йоду вбиває спори протягом 10 хвил., а 5% карболова кислота – протягом 15 хвил. Другою характерною особливістю правцевої палички є здатність розмножуватись тільки в анаеробних умовах. При пораненнях спори проростають у вегетативні форми. Правцева паличка виділяє 2 токсини:
1. Тетаноспазмін – проникаючи в центральну нервову систему викликає порушення гальмівних процесів, що проявляються судомними скороченнями м’язів.
2. Тетаногемолізин – викликає гемоліз еритроцитів.
КЛІНІКА:
· інкубаційний період – 7 – 14 днів /може бути від 3 до 70 днів/.
· продромальний період – розбитість, слабкість, головний біль, болі в м’язах та суглобах.
· період розпалу – скорочення в м’язах, прилеглих до рани, які розповсюджуються на усю скелетну мускулатуру, стають генералізованими, супроводжуються сильними болями. Сужоми провокуються найменшими зовнішніми подразниками. По мірі прогресування захворювання судоми стають частішими і під час одного з нападів хворий помирає. Захворювання супроводжується підвищенням температури до 40 – 42о, порушенням дихання, ковтання, спазмами м’язів кишечника, сечового міхура. Класична триада симптомів: тризм /судорожне скорочення жувальних м’язів/, сардонічна посмішка (rhisus sardonicus), опістотонус.
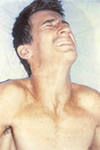

Сардонічна посмішка Опістотонус
ПЕРША ДОПОМОГА:
1. Боротьба з судомним синдромом – аміназін, дроперидол, хлоралгідратна клізма, при відсутності ефекту - м’язові релаксанти.
2. При порушеннях дихання – інтубація трахеї, ШВЛ.
3. Швидка і обережна доставка пацієнта в стаціонар.
ЛІКУВАННЯ:
Головні задачі комплексного лікування правця:
1. Зменшення і нейтралізація поступаючого з рани токсину.
2. Зменшення і повне припинення м’язових судом.
3. Нормалізація серцевої діяльності, поліпшення легеневої вентиляції.
4. Профілактика та усунення вторинних ускладнень /пневмонія, сепсис/.
· Широке розкриття рани, її обробка та ревізія під наркозом. Видаляються усі інородні тіла, рана раціонально дренується.
· Надання хворому повного спокою: окрема затемнена палата, персонал носить взуття на гумовій підошві, розмовляє пошепки.
· Постійний нагляд за хворим /палата інтенсивної терапії, індивідуальний м/с пост/.
· Боротьба з судомами м’язів: діазепам 10 – 15 мг кожні 2 години, аміназин 1% 1 – 2 мл та димедрол 1% 3 мл х 5 - 6 разів на добу. Якщо з’являється загроза асфіксії – введення міорелаксантів, інтубація трахеї або трахеостомія, ШВЛ під наркозом.
· ППС 100 – 150 тис. МО в/м на протязі 3 днів. При тяжкому перебігу хвороби в перший день ППС вводять в/в в дозі 150000 МО, розведену в ізотонічному розчині в 5 разів.
· Для профілактики ускладнень /пневмонія, сепсис/ вводяться антибіотики /полусинтетичні, пеніциліни, аміноглікозиди/.
· Дезінтоксикаційна терапія.
· Корекція водно – електролітного обміну.
· Боротьба з ацидозом.
· Парентеральне годування або годування через шлунковий зонд або за допомогою годувальної клізми.
ЕКСТРЕНА ПРОФІЛАКТИКА:
Показання до профілактики:
1. Усі випадкові рани, в т.ч. укушені.
2. Опіки, відмороження.
3. Позалікарняні аборти та пологи.
Раніше привитим вводять 0,5 мл АП-анатоксину, ППС не вводиться. Непривитим
вводять спочатку 1,0 мл АП-анатоксину, а потім після в/ш проби – ППС в дозі 3000 МО.
Після проведення активно – пасивної імунізації перша ревакцинація робиться через 30 – 40 днів – 0,5 мл АП-анатоксину, друга ревакцинація – через 9 – 12 міс. – 0,5 мл АП-анатоксину. Привита таким чином людина здобуває імунитет на 10 років.
Анаеробна /газова/ гангрена – характеризується швидко некрозом тканин, який швидко розвивається і прогресує, супроводжується утворенням набряку, газів, тяжкою інтоксикацією.
КЛАСИФІКАЦІЯ:
1. По патологоанатомічному принципу:
- емфізематозна форма
- набрякова форма
- змішана форма
2. По клінічному перебігу:
- блискавична форма /розвивається через декілька годин після поранення, швидко прогресує і закінчується летально/
- гостра форма
3. По анатомічному принципу:
- епіфасціальна форма /клострідіальний целюліт/
- субфасціальна форма /клострідіальний міозит/
ЕТІОЛОГІЯ: збудниками є спороутворюючі анаеробні мікроби: Cl.perfringens, Cl.oedematicus, V.septicum, Cl.hystoliticum.
Сприяючі фактори: поранення нижніх кінцівок з великим розчавленням тканини, забруднення рани землею, розладнанням кровообігу, фактори, що знижують опір організму: шок, анемія, переохолодження, авітаміноз.
 ПАТОГЕНЕЗ: дефекти шкіри або слизових оболонок – проникнення збудника виділення токсинів – всмоктування в кров - інтоксикація
ПАТОГЕНЕЗ: дефекти шкіри або слизових оболонок – проникнення збудника виділення токсинів – всмоктування в кров - інтоксикація
 | |||
 | |||
ушкодження тканин – некроз

набряк або газоутворення –
КЛІНІКА – інкубація 1 – 7 днів.
РАННІ СИМПТОМИ :
1. Неспокій хворого.
2. Підвищення температури до 40 – 41о.
3. Тахікардія.
4. Біль в рані.
5. Вдавлювання пов”язки.
6. Врізання швів.
ПЕРІОД РОЗПАЛУ:
1. Швидко зростаючий набряк, немає сліда від пальця при надавлюванні.
2. Рана суха, брудно – сірого кольору, м’язи мають вигляд вареного м’яса, випинають з рани.
3. Крепітація або виявлення газу на RO – гр.
4. Адинамія.
5. Блідість шкіри.
6. Загострені риси обличчя.
7. Слабкий частий пульс, падіння АТ.
8. Багрово – сині та бронзові плями і смуги на шкірі.
 Анаеробна гангрена
Анаеробна гангрена
ЛІКУВАННЯ:
І. Консервативне:
1. Ізоляція хворого.
2. Антибактеріальна терапія.
3. Детоксикація.
4. ГБО.
5. 150000 МО протигангренозної сироватки в/в крапельно, розведеної в 400 мл ізотонічного розчину. Одночасно в/м 150000 МО п/г сироватки.
ІІ. Хірургічне:
1. Зняти шви, розвести краї рани.
2. Широкі “лампасні”, розрізи з розкриттям фасциальних футлярів.
3. Перев’язки з H2 O2 та K Mn O4.
4. При неефективності лікування, загрозі життю пацієнта - висока ампутація кінцівки.
ПРОТИЕПІДЕМІЧНІ ЗАХОДИ: хворого ізолюють в окрему палату /боксовану/, персонал працює в окремих халатах, гумових рукавичках, бахилах, перев’язки в останню чергу, використаний перев’язочний матеріал спалюється, інструменти стерилізують сухим жаром.
ПРОФІЛАКТИКА:
1. Повноцінна ПХО рани, без накладання швів.
2. При ранах, сильно забруднених землею, 30000 МО протигангренозної сироватки.
*Профілактичне значення мають також антигангренозні комбіновані бактеріофаги.