Почек, печени, сердечно-сосудистую недостаточность, гормональные дисфункции
Задержка солей и воды в организме сопровождает многие заболевания
почек, печени, сердечно-сосудистую недостаточность, гормональные дисфункции
с увеличением гидратации тканей,
с образованием отеков и скоплений жидкости в полостях.
Соли и вода перемещаются из сосудистого русла в интерстициальную жидкость и затем в клетки.
| ПРИНЦИПЫ ДЕЙСТВИЯ ДИУРЕТИКОВ |
| -Увеличивают объем выделяемой мочи. - Влияют на транспорт ионов в нефроне. Клинически эффективные диуретики в основном замедляют реабсорбцию Na+. Вода при этом выводится пассивно для поддержания осмотического равновесия. Если натрий не реабсорбируется, снижается реабсорбция воды, что и приводит к диурезу. Они повышают экскрецию натрия и воды, подавляя механизм активной реабсорбции в различных отделах почечных канальцев. Количественная характеристика мочегонного эффекта препарата определяется его способностью задерживать реабсорбцию натрия и воды и зависит от точки приложения его действия.. |
НЕФРОН


НЕФРОН
| Характер транспорта в каждом отделе нефрона |
| (то есть какие вещества переносятся и в каком направлении) в значительной степени зависит от того, -какие в данном отделе имеются переносчики и -в каком отделе мембраны (апикальном или базолатеральном) они располагаются. |
| Физиологические механизмы диуреза |
| Образование мочи начинается с выработки безбелкового ультрафильтрата плазмы крови. За 1 мин через капилляры клубочков проходит около 120-125 мл жидкости. В результате образуется только 1 мл мочи, так как 99% всей фильтруемой жидкости реабсорбируется по мере ее продвижения по канальцам почки. |
| Скорость образования ультрафильтрата определяется -соотношением гидростатического и онкотического давления по разные стороны стенки капилляра, -скоростью тока плазмы через клубочки, -количеством фильтрующих капилляров. Ультрафильтрат по своему составу отличается от плазмы крови отсутствием белков и жиров, т.е. веществ, размер молекул которых приближается к размеру молекул альбуминов плазмы крови. Лекарственные вещества, связанные с белками плазмы, также не проходят через капиллярный барьер. |
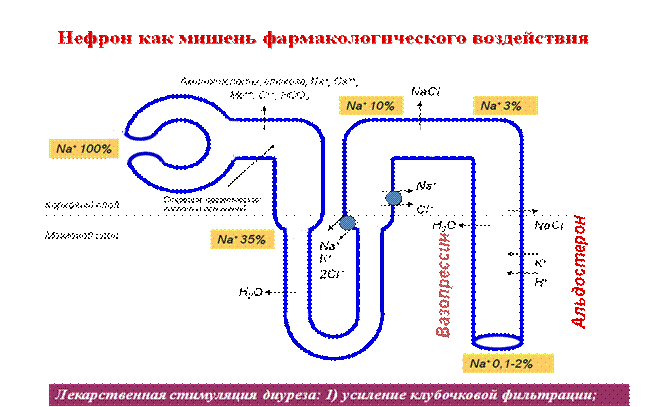
| Конечная моча формируется в почечных канальцах, где происходит обратное всасывание (реабсорбция) воды и электролитов. В зависимости от механизмов реабсорбции электролитов и воды канальцы можно разделить на 4 зоны. 1. Проксимальный каналец - высоко проницаема для воды. Реабсорбируется 65% всего натрия, профильтровавшегося через клубочки. Натрий и калий активно обмениваются на кислород. Сопровождающие анионы на 2/3 состоят из хлоридов, остальное составляют бикарбонаты. 2. Восходящая часть петли нефрона, или петли Генле Реабсорбируется 25% профильтровавшегося натрия. Ионы хлора, натрия и калия реабсорбируются здесь с помощью активных транспортных механизмов. Эта часть петли непроницаема для воды и концентрация натрия и хлора в ультрафильтрате последовательно падает. 3. Начальный отдел дистальных извитых канальцев, как и предыдущая, непроницаема для воды, но активно пропускает ионы натрия и хлора, что еще больше снижает осмотическое давление ультрафильтрата. Реабсорбируется около 5% от общего количества профильтровавшегося натрия. 4. Конечная часть дистальных канальцев и система собирательных трубочек является местом окончательной регулировки состава и объема мочи. Здесь идет дальнейшая реабсорбция некоторого количества натрия в обмен на калий и водород. Этот процесс контролируется альдостероном и концентрацией натрия в ультрафильтрате. Любой диуретик, снижающий реабсорбцию натрия проксимальнее четвертой зоны, вызовет повышение его концентрации в этой зоне и стимуляцию обмена натрия на калий, что ведет к увеличению потерь калия с мочой. Реабсорбция воды в этой зоне контролируется антидиуретическим гормоном (АДГ). |
| Собирательные трубочки проходят через мозговое вещество почки, интерстициальная жидкость которого содержит большое количество солей. В присутствии АДГ собирательные трубочки становятся проницаемы для воды, и она в соответствии с осмотическим градиентом давления выходит из просвета трубочек, где концентрация солей ниже, чем в интерстициальной ткани мозгового вещества почки. Этот процесс приводит к образованию концентрированной мочи. |
ДИУРЕЗ МОЖНО УСИЛИТЬ, воздействуя
как на внутрипочечные, так и на внепочечные механизмы, регулирующие мочеотделение.
| 1.Внепочечные механизмы регуляции диуреза: а) Ингибирование высвобождения антидиуретического гормона, например водой, гипотоническими растворами, этанолом; б) Увеличение сердечного выброса и почечного кровотока, например добутамином, дофамином. |
| 2.Почечные механизмы регуляции диуреза: диуретики действуют на: -клетки почечных канальцев и -в просвете последних, в которых они концентрируются в больших количествах. Большинство из них относятся к органическим анионам и в канальцевую жидкость секретируются нефроном. |
| Точка 1 приложения действия: проксимальные почечные канальцы; Активная реабсорбция натрия из просвета канальцев сопровождается изотоническим движением воды; Осмотические диуретики действуют в этом отделе, повышая осмолярность канальцевой жидкости и, таким образом, снижая реабсорбцию воды. |
| Точка 2 приложения действия: восходящая часть петли нефрона; В этом отделе канальцы непроницаемы для воды, но ионы хлора активно транспортируются в канальцевые клетки, за ними следуют электростатически связанные с ними ионы натрия, поэтому канальцевая жидкость становится гипотоничной. Активный транспорт ионов хлора в этом отделе ингибируется фуросемидом, буметанидом, этакриновой кислотой и пиретанидом, что в свою очередь приводит к уменьшению реабсорбции натрия и уменьшает осмотический градиент между корковым и мозговым веществом, в результате чего образуется большой объем мочи. Петлевые диуретики. |
| Точка 3 приложения действия: разводящий сегмент петли нефрона в корковом слое; В этой части восходящего колена петли, проникающей в корковый слой, натрий активно реабсорбируется и канальцевая жидкость становится более раз веденной. Тиазидные диуретики действуют на этом участке нефрона, уменьшая реабсорбцию натрия. |
| Точка 4 приложения действия: дистальные канальцы; в них натрий обменивается на ионы калия и водорода под регулирующим контролем альдостерона. На этот участок действуют триамтерен, амилорид и антагонист альдостерона спиронолактон. Эти диуретики способствуют уменьшению обмена ионов натрия на ионы калия, что приводит к задержке калия в организме. |
| Напротив, мочегонные средства, действующие проксимальнее этого отдела, вызывают потери калия, так как способствуют увеличению концентрации ионов натрия в отделах, в которых они обмениваются на ионы калия. |
МЕХАНИЗМЫ КАНАЛЬЦЕВОГО ТРАНСПОРТА
| Существует 7 основных видов транспорта осмотически активных веществ через канальцевый эпителий. 1) Перенос с конвекционным потоком воды – мелкие молекулы. 2) Простая диффузия через мембрану Жирорастворимые вещества растворяются в липидах мембраны и диффундируют по градиенту концентрации 3) Простая диффузия через ионные каналы Многие вещества плохо растворяются в жирах, для их переноса требуются встроенные в клеточную мембрану белки. В некоторых случаях белки образуют каналы, через которые могут пассивно проходить молекулы 4) Облегченная диффузия (унипорт) Вещество связывается с белком-переносчиком, вызывает изменение его конформации, после чего проникает через мембрану по градиенту (концентрационному или электрохимическому). 5) Транспорт за счет энергии АТФ. Перенос веществ против градиента осуществляется путем активного транспорта (первичного или вторичного). При первичном активном транспорте на изменения конформации белка-переносчика расходуется энергия, выделяемая непосредственно при гидролизе АТФ. При вторичном активном транспорте энергия АТФ затрачивается на создание электрохимического градиента для одного вещества, которое, в свою очередь, служит источником энергии для активного транспорта других веществ. 6) Симпорт (котранспорт) Совместный перенос идет в одном направлении. 7) Антипорт (контртранспорт) Совместный перенос идет в разных направлениях. Системы симпорта и антипорта функционируют в базальной и апикальной мембранах нефроцитов. Характер транспорта в каждом отделе нефрона зависит от того, -какие в данном отделе имеются переносчики и -в каком отделе мембраны они располагаются – апикальном или базолатеральном. |
МЕХАНИЗМЫ ЛЕКАРСТВЕННОЙ СТИМУЛЯЦИИ ДИУРЕЗА:
| Мочегонные препараты: |
| 1. Влияющие непосредственно на мочеобразовательную функцию почки. - усиление клубочковой фильтрации Если увеличить процесс фильтрации, диурез повысится незначительно, т.к. 99% первичной мочи подвергается обратному всасыванию. - нарушение канальцевой реабсорбции (Na, CI, HCO3). При угнетении реабсорбции (даже небольшой) диурез значительно возрастает. Уменьшить реабсорбцию можно: - путём угнетения функции эпителия канальцев (большинство препаратов) - путём повышения осмотического давления в просвете канальцев |
| 2. Влияющие на гормональную регуляцию мочеобразования. - антагонизм эффекту альдостерона. - антагонизм эффекту антидиуретического гормона (вазопрессина). Увеличивают: 1. Выведение воды – гидроуретический эффект. 2. Выведение солей – салуретический эффект. 3. Выведение натрия – натрийуретический эффект. |
При различных формах патологии наблюдается первичная задержка натрия и лишь вторичная воды.
ДИУРЕТИКИ
| Преимущественная локализация действия в нефроне |
| 1. Клубочек Производные ксантина 2. Проксимальный каналец Осмотические диуретики Ингибиторы карбоангидразы 3. Восходящая часть петли Генле Петлевые диуретики 4. Начальная часть дистального канальца Тиазидные диуретики, Тиазидоподобные диуретики 5. Конечная часть дистального канальца и собирательные трубки Калийсберегающие диуретики |
| По длительности действия |
| 1. Экстренного действия (начало от нескольких минут до часа, длительность от 2 до 8 часов) Петлевые диуретики. Осмотические диуретики. 2. Средней скорости и длительности действия (начало через 1-4 часа, длительность 9-24 час) Тиазидные диуретики. Тиазидоподобные диуретики. 3. Медленные длительного действия (начало через 2-5 дней, длительность до 5-7 дней) Спиронолактон |
| По силе диуретического действия |
| О силе действия судят по способности увеличивать экскрецию натрия с мочой. 1. Сильные Осмотические диуретики Петлевые диуретики 2. Средней силы Тиазидные диуретики 3. Слабые Ингибиторы карбоангидразы Калийсберегающие диуретики Производные ксантина Клинически важно дифференцировать диуретики в зависимости от их натрийуретического эффекта. Мощно действующие (петлевые) диуретики на 15–25% повышают экскрецию натрия. Умеренно действующие диуретики (тиазиды) повышают экскрецию натрия на 5–10%. Слабо действующие диуретики повышают экскрецию натрия на 5%. |
| Критерии эффективности и безопасности применения мочегонных средств |
| 1. Лабораторные. Определение показателей экскреции электролитов с мочой и плазменных величин калия, натрия, магния, хлора, кальция. Измерение концентрации мочевой кислоты, сахара, холестерина, параметров кислотно-основного состояния. 2. Инструментальные: ЭКГ Отрицательный зубец Т и расширение комплекса QRSTсвидетельствуют о гипокалигистии. 3. Клинические. Измерение суточного диуреза (количество мочи должно увеличиваться не более, чем в 2 раза, иначе возникает опасность гиперкоагуляции). Измерение артериального давления (оно может снизиться). Ликвидация отёков. |