Синтетические (пероральные) гипогликемизирующие средства
I. Обладающие панкреатическим действием
1. Производные сульфонилмочевины
1-е поколение (не применяются)
1. Бутамид – снят с производства
2. Хлопропамид – снят с производства
2-е поколение
4. Глибенкламид (Манинил)
5. Гликвидон (Глюренорм)
6. Гликлазид (Диабетон)
7. Глипизид (Глибенез)
3-е поколение
8. Глимепирид (Амарил)
2. Меглитиниды
9. Репаглинид (НовоНорм, Прандин)
10. Натеглинид (Старликс)
3. Инкритиномиметики
3.1. Прямого действия
11. Лираглутид (Виктоза)
12. Эксенатид (Баета)
3.2. Непрямого действия
13. Вилдаглиптин (Галвус)
14. Ситаглиптин (Янувия)
4. Бигуаниды
15. Метформин (Глюкофаж)
5. Тиазолидиндионы
16. Пиоглитазон (Актос)
17. Росиглитазон (Авандия)
6. Ингибиторы альфа-глюкозидазы
18. Акарбоза (Глюкобай)
Обладающие панкреатическим действием
Производные сульфонилмочевины
2-е поколение
Глибенкламид (Манинил)
Характеристика
Пероральный гипогликемический препарат из группы производных сульфонилмочевины II поколения.
Механизм действия
Механизм действия основан на панкреатических и внепанкреатических эффектах. Панкреатические эффекты связаны с тем, что препарат стимулирует выделение инсулина β-клетками поджелудочной железы и усиливает инсулиносекреторное действие глюкозы. Кроме того манинил повышает чувствительность β-клеток к глюкозозависимому инсулинотропному полипептиду, что позволяет смоделировать более физиологический профиль постпрандиальной гликемии.
Внепанкреатические эффекты основаны на повышении чувствительности инсулиновых рецепторов периферических тканей к инсулину за счет стимуляции активности тирозинкиназы инсулиновых рецепторов, а также на подавлении глюконеогенеза и гликогенолиза в печени.
Фармакокинетика
1. После приема внутрь быстро и практически полностью абсорбируется из ЖКТ.
2. Биодоступность для микронизированной формы составляет 100%
3. За счет микронизации манинил быстрее всасывается из ЖКТ, что позволяет принимать препарат за 5 – 10 минут до еды
4. Связывание с белками плазмы составляет более 95%
5. Метаболизируется в печени с образованием неактивных метаболитов
6. Выводится из организма в основном в виде метаболитов с мочой и с желчью. Т1/2 ~ 10 ч.
Показания к применению
1. Сахарный диабет 2-го типа (инсулиннезависимый) при неэффективности диетотерапии
Побочные эффекты
1. Со стороны обмена веществ
– возможна гипогликемия
2. Со стороны ЖКТ
– тошнота – редко
– рвота – редко
– холестатическая желтуха – изредка
– гепатит – изредка
3. Со стороны системы кроветворения
– тромбоцитопения – редко
– гранулоцитопения – редко
– эритроцитопения вплоть до панцитопении – редко
– гемолитическая анемия – в отдельных случаях
4. Со стороны зрительной системы
– в начале лечения возможно преходящее нарушение аккомодации
5. Аллергические реакции
– крапивница – редко
– гипертермия – редко
– артралгия – редко
– протеинурия – редко
6. Дерматологические реакции
– фоточувствительность – редко
Противопоказания
1. Инсулинзависимый сахарный диабет
2. Гипогликемическая прекома и кома
3. Кетоацидоз
4. Тяжелые нарушения функции печени
5. Тяжелые нарушения функции почек
6. Беременность
7. Грудное вскармливание
8. Повышенная чувствительность к препарату и производным сульфонилмочевины
Режим дозирования
Режим дозирования устанавливают индивидуально в зависимости от тяжести заболевания, под контролем состояния углеводного обмена (прежде всего уровня глюкозы в крови).
Начальная доза составляет 0,85 – 1,75 мг, средняя терапевтическая – 3,75 – 10 мг в зависимости от эффективности применяемой лекарственной формы.
Препарат принимается 1-2 раза в сутки перед едой.
Меглитиниды
Инкретиномиметики
Инкретины (например, глюкагоноподобный пептид -1 (ГПП-1)) усиливают глюкозозависимую секрецию инсулина, улучшают функцию β-клеток, подавляют неадекватно повышенную секрецию глюкагона, замедляют опорожнение желудка после попадания в общий кровоток из кишечника
Прямого действия
Эксенатид (Баета)
Общие положения
Мощный миметик инкретинов. 39-аминокислотный пептид.
Механизм действия
Вызывает усиление глюкозозависимой секреции инсулина и оказывает другие гипогликемические эффекты, присущие инкретинам, что позволяет улучшить гликемический контроль у пациентов с сахарным диабетом II типа.
Аминокислотная последовательность эксенатида частично соответствует таковой человеческого глюкагоноподобного пептида (ГПП-1), следовательно, эксенатид связывается и активирует рецепторы ГПП-1 у человека.
Это приводит к усилению глюкозозависимого синтеза и секреции инсулина из β-клеток с участием цАМФ и /или других внутриклеточных сигнальных путей.
Эксенатид стимулирует высвобождение инсулина из β-клеток в присутствии повышенных концентраций глюкозы.
Эксенатид улучшает гликемический контроль у пациентов с сахарным диабетом типа 2 за счет:
- при гипергликемических состояниях усиливает глюкозозависимую секрецию инсулина из β-клеток. Эта секреция прекращается по мере снижения концентрации глюкозы в крови и приближения ее к норме, следовательно, снижается потенциальный риск гипогликемии;
- восстанавливает первую и вторую фазу инсулинового ответа у пациентов с диабетом типа 2 (первая фаза инсулинового ответа специфично отсутствует при диабете типа 2);
- при диабете типа 2 на фоне гипергликемии введение эксенатида подавляет избыточную секрецию глюкагона. Но не нарушает нормальный глюкагоновый ответ на гипогликемию;
- снижается аппетит и уменьшается потребность в пище, подавляет моторику желудка, что ведет к замедлению его опорожнения.
У пациентов с диабетом типа 2 терапия эксенатидом в сочетании с метформином и/или препаратами сульфонилмочевины приводит к снижению концентрации глюкозы в крови натощак, постпрандиальной глюкозы крови, улучшает гипогликемический контроль.
Побочные эффекты
Очень часто (10% и чаще) – тошнота, рвота, диарея.
Часто (1-10%) – снижение аппетита, диспепсия, гастроэзофагальный рефлюкс. Головокружение, головная боль. Слабость, гипергидроз. Кожная реакция в месте инъекции
Иногда (0,1-1%) – боли в животе, вздутие, отрыжка, запоры, метеоризм, нарушение вкусовых ощущений.
Редко (0,01%-0,1%) – сонливость. Сыпь, зуд, ангионевротический отек. Дегидратация (при диарее, тошноте)
Крайне редко (реже 0,01%) – гипогликемия (при комбинированной терапии). Анафилактическая реакция.
Противопоказания.
- сахарный диабет типа 1 или наличие диабетического кетоацидоза;
- почечная недостаточность тяжелой степени;
- тяжелые заболевания ЖКТ;
- беременность, период лактации;
- детский возраст до 18 лет (безопасность не установлена);
- повышенная чувствительность к компонентам препарата.
Способ применения
Только подкожно.
Непрямого действия
Вилдаглиптин (Галвус), Ситаглиптин (Янувия)
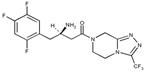
Ситаглиптин
Sitagliptin
Брутто-формула
C16H15F6N5O
Фармакологическая группа вещества Ситаглиптин
Гипогликемические синтетические и другие средства
Код CAS
790712-60-6
Фармакологическое действие.
Селективный ингибитор фермента дипептидилпептидазы 4 (ДПП-4). По химической структуре и фармакологическому действию отличается от других гипогликемических ЛС.
Механизм действия
Ингибируя ДПП-4, ситаглиптин повышает концентрацию гормонов семейства инкретинов: ГПП-1 и глюкозозависимого инсулинотропного пептида (ГИП), являющихся частью внутренней системы регуляции гомеостаза глюкозы. Инкретины секретируются в кишечнике, их концентрация повышается в ответ на прием пищи. При нормальной или повышенной концентрации глюкозы крови инкретины усиливают синтез инсулина, а также его секрецию β-клетками поджелудочной железы за счет сигнальных внутриклеточных механизмов, ассоциированных с циклическим АМФ. ГПП-1 подавляет повышенную секрецию глюкагона α-клетками поджелудочной железы. Снижение глюкагона на фоне повышения концентрации инсулина способствует уменьшению продукции глюкозы печенью, что в итоге приводит к уменьшению гликемии. Инкретины не влияют на синтез инсулина и секрецию глюкагона в ответ на гипогликемию. В физиологических условиях фермент ДПП-4 гидролизует инкретины с образованием неактивных продуктов. Ситаглиптин, ингибируя фермент ДПП-4, подавляет гидролиз инкретинов, увеличивая концентрации активных форм ГПП-1 и ГИП, увеличивает выброс инсулина и уменьшает секрецию глюкагона.
При сахарном диабете 2 типа с гипергликемией эти изменения приводят к снижению концентрации гликозилированного Hb и уменьшению плазменной концентрации глюкозы,
определяемой натощак и после нагрузочной пробы. Прием одной дозы ингибирует активность фермента ДПП-4 в течение 24 ч, увеличивает концентрацию циркулирующих инкретинов в 2–3 раза.
Фармакокинетика
Всасывается быстро, независимо от приема пищи (жирная пища не влияет на фармакокинетику). Абсолютная биодоступность — 87%. Cmax — 950 нмоль, TCmax — 1–4 ч. AUC дозозависима — 8,52 мкмоль×ч (при дозе 100 мг), имеет низкую вариабельность между пациентами. При достижении равновесного состояния повторный прием дозы 100 мг увеличивает AUC на 14%. Объем распределения — 198 л (после приема однократной дозы 100 мг). Связь с белками — 38%. Метаболизируется незначительная часть препарата; в процессе участвуют ферменты CYP3A4 и CYP2C8. Обнаружены 6 метаболитов, которые не обладают ДПП-4-ингибирующей активностью. Почечный клиренс — 350 мл/мин. Ситаглиптин является субстратом для транспортера органических анионов человека третьего типа и Р-гликопротеина, которые могут быть вовлечены в процесс выведения препарата почками. T1/2 — 12,4 ч. Выводится в течение 1 нед после приема препарата: кишечником (13%), почками путем канальцевой секреции (79% — в неизменном виде, 16% — в виде метаболитов). У пациентов с ХПН при КК — 50–80 мл/мин концентрация ситаглиптина в плазме не изменяется. При КК — 30–50 мл/мин отмечается 2-х кратное увеличение AUC по сравнению с контрольной группой. При КК менее 30 мл/мин, а также у пациентов с терминальной стадии ХПН отмечается 4-х кратное увеличение AUC. У пациентов с КК — 30–50 мл/мин и КК менее 30 мл/мин для достижения терапевтической концентрации препарата требуется коррекция дозы. При печеночной недостаточности 7–9 баллов по шкале Чайлд-Пьюга, AUC и Сmax увеличиваются на 21% и 13% соответственно (при приеме 100 мг препарата). При печеночной недостаточности более 9 баллов по шкале Чайлд-Пьюга значимого изменения фармакокинетики не происходит, т.к. препарат первично выводится почками. У пациентов 65–80 лет концентрация ситаглиптина выше на 19% (клинически не значимо).
Показания к применению
Сахарный диабет 2 типа: в качестве монотерапии (как дополнение к диете и физическим нагрузкам) или в составе комбинированной терапии с метформином или агонистом пролифератора пероксиса тиазолидиндионом.
Побочные эффекты
Со стороны пищеварительной системы: боль в животе, тошнота, рвота, диарея.
Лабораторные показатели: гиперурикемия, снижение активности общей и частично костной фракции ЩФ, лейкоцитоз, обусловленный увеличением количества нейтрофилов.
Прочие (причинно-следственная связь с приемом препарата не установлена): инфекции верхних дыхательных путей, назофарингит, головная боль, артралгия. Частота развития гипогликемии сходна с таковой при приеме плацебо.
Передозировка. Симптомы: незначительные изменения интервала QTc.
Лечение: удаление неабсорбированного препарата из ЖКТ, мониторирование показателей жизнедеятельности (включая ЭКГ), симптоматическая терапия, при необходимости — пролонгированный диализ (в течение 3–4-часового сеанса удаляется 13,5% дозы препарата).
Противопоказания
Гиперчувствительность, сахарный диабет 1 типа, диабетический кетоацидоз, беременность, период лактации, детский и подростковый возраст (до 18 лет).
С осторожностью. ХПН (умеренная, тяжелая, терминальная стадия с необходимостью проведения гемодиализа).
Дозирование
Внутрь, независимо от приема пищи, по 100 мг 1 раз в сутки как в монотерапии, так и в комбинации с метформином или тиазолидиндионом. Если прием препарата пропущен, необходимо принять препарат незамедлительно, как только пациент вспомнит. Не допустим прием двойной дозы.
При КК — 30–50 мл/мин, креатинине плазмы 1,7–3 мг/дл (у мужчин), 1,5–2,5 мг/дл (у женщин) дозу препарата снижают до 50 мг 1 раз в сутки.
При КК менее 30 мл/мин, креатинине плазмы более 3 мг/дл (у мужчин) и более 2,5 мг/дл (у женщин), а также для пациентов в терминальной стадии ХПН, нуждающихся в гемодиализе, доза составляет 25 мг 1 раз в сутки (независимо от времени проведения гемодиализа).
Сравнить инсулин растворимый и инсулин гларгин
| Что сравниваем | Инсулин растворимый (Актрапид НМ) | Инсулин гларгин (Лантус) |
| Фарм. группа | Препарат инсулина короткого действия | Препарат инсулина длительного действия |
| Лек. форма | Раствор | Суспензия |
| Начало | 30-45 мин | 1-4 ч |
| Пик | 1-4 ч | 4-20 ч |
| Длительность | 6-8 ч | 24 ч |
| Пути введения | В/в, в/в капельно, в/м, п/к | П/к, в/м |
| Показания к применению | – купирование диабетической комы – лечение хронических заболеваний печени – кахексия – компонент «поляризующих» смесей при инфаркте миокарда и т.п. – лечение сахарного диабета | – лечение сахарного диабета I типа – лечение диабета беременных – лечение диабета после удаления поджелудочной железы – лечение тяжёлых случаев сахарного диабета II типа – лечение хронических заболеваний печени |
| Побочные эффекты | – гипогликемические состояния – инсулиновая аллергия – инсулиновая резистентность | – гипогликемические состояния – инсулиновая аллергия – инсулиновая резистентность |
Сравнительная характеристика глибенкламида и метформина
| Показатели | Глибенкламид | Метформин |
| Принадлежность к фармакологической группе | Пероральный гипогликемический препарат из группы производных сульфонилмочевины II поколения | Производное бигуанидов |
| Наличие и механизм «панкреатического» действия | ++ Панкреатические эффекты связаны с тем, что препарат стимулирует выделение инсулина β-клетками поджелудочной железы и усиливает инсулиносекреторное действие глюкозы. Кроме того манинил повышает чувствительность β-клеток к глюкозозависимому инсулинотропному полипептиду, что позволяет смоделировать более физиологический профиль постпрандиальной гликемии. | _ Отсутствует |
| Наличие и механизм «внепанкреатического» действия | + - Повышает чувствительность инсулиновых рецепторов периферических тканей к инсулину за счет стимуляции активности тирозинкиназы инсулиновых рецепторов - Подавляет активность глюконеогенеза за счёт уменьшения секреции глюкагона - Уменьшает связывание инсулина с белками плазмы, в том числе со специфическими иммуноглобулинами и инсулиназой | ++ - Повышает чувствительность рецепторов тканей мишеней к инсулину, - Увеличивает поглощение глюкозы периферическими тканями без активации цикла трикарбоновых кислот, но на фоне ускорения течения реакций гликолиза, - Угнетает реакции глюконеогенеза и гликогенолиза, - Уменьшает всасывание глюкозы из кишечника |
| Особенности назначения больным диабетом | - Сахарный диабет 2-го типа (инсулиннезависимый) при неэффективности диетотерапии - Комплексное лечение сахарного диабета I типа у больных с резистентностью к инсулину | Лечение сахарного диабета II типа (особенно показаны тучным больным) |
| Побочные эффекты | 1. Со стороны обмена веществ – возможна гипогликемия 2. Со стороны ЖКТ – диспепсия 3. Со стороны системы кроветворения – лейкопения – агранулоцитоз 4. Гепато- и нефротоксичность 5. Аллергические реакции 6. Усиление токсических эффектов алкоголя | - Металлический вкус во рту - Диспепсия - Гепатотоксичность - Молочнокислый ацидоз |
Рецептура к занятию 23 (Гормональные средства – 1)
1а. Препарат для лечения тиреотоксикоза
Rp.: Tab. Tiamazole 0,005 N. 50
D.S. Внутрь по 0,005-0,01 3-4 раза в день после еды
1б. Препарат для лечения микседемы
Rp.: Tab. Levothyroxine sodium 0,00005; 0,0001; 0,000125; 0,00015 N. 50
D.S. Внутрь по схеме, поддерживающая доза 0,125-0,25 мг в сутки утром натощак
2а. Антидиабетический препарат производное сульфонилмочевины
Rp.: Tab. Glibenclamide 0,005 N. 50
D.S. Внутрь , поддерживающая
доза 0,0025 – 0,005 1-2 в
день после еды
2б. Антидиабетический препарат из группы тиазолидиндионов
Rp.: Tab. Rosiglitazone 0,002; 0,004; 0,008 N. 50
D.S. Внутрь 0,002-0,004 1 раз в день
перед завтраком
2в. Антидиабетический препарат из группы бигуанидов
Rp.: Tab. Metformin 0,5 N. 50
D.S. Внутрь по 0,5-1,0
1-2 раза в день во
время или после еды
2г. Антидиабетический препарат ингибитор альфа-глюкозидазы
Rp.: Tab. Acarbose 0,05 (0,1) N. 30
D.S. Внутрь по 0,05-0,1 3 раза в день перед едой
или во время еды
3. Препарат инсулина длительного действия для лечения диабета
Rp.: Susp. Insulin glargine 10 ml ( 1 ml – 40 ED (100))
D.t.d. N. 10
S. Подкожно 1 раз в сутки (дозы устанавливаются индивидуально)
4. Препарат для купирования диабетической комы
Rp.: Insulini solubile (Actrapid HM) 10 ml ( 1 ml – 100 ED)
D.t.d. N. 10
S. В/в 20 ЕД, затем 5-10 ЕД в час под
контролем уровня глюкозы в крови
ОТВЕТЫ
на вопросы и задачи для самоконтроля знаний
1а. Принципиальный механизм действия на клетки-мишени гормонов пептидной структуры (гипоталамуса, гипофиза, кальцитонина):
По типу рецепции и внутриклеточной передачи сигнала все гормональные препараты можно разделить на 3 группы.
1. К первой группе относятся гормональные препараты, рецепторы к которым сопряжены с G-белком. Это приводит к активации вторичных мессенджеров, активирующих соответствующие протеинкиназы, которые фосфорилируют специфические белки, выполняющие различную функцию в клетке. При этом активность этих белков изменяется. При фосфорилировании белков сократительного аппарата клеток происходит изменение их двигательной активности; транспортных белков цитоплазматической мембраны – обмен, в том числе ионный, с внешней средой. При фосфорилировании ферментов, участвующих в обмене углеводов, аминокислот и липидов – происходят также соответствующие изменения.
Так реализуются быстрые, обратимые эффекты, начало которых – с минуты и продолжительность – до 5-20 минут. Отсроченные и долговременные эффекты проявляются при фосфорилировании транскрипционных факторов или при прямой активации вторичными мессенджерами соответствующих респонсивных элементов ДНК (для цАМФ). Это приводит к изменению экспрессии соответствующих генов, кодирующих структурные, ферментативные и регуляторные белки, что может привести (и приводит!) к необратимым изменениям самой структуры ткани.
Таким механизмом действия обладают некоторые производные аминокислот (адреналин, норадреналин), многие пептидные гормоны (холецистокинин, глюкагон, окситоцин; гипоталамические либерины и статины; тропных к периферическим эндокринным железам гормоны гипофиза) и эйкозаноиды.
2. Другие гормоны – как правило, это белковые гормоны, факторы роста, колониестимулирующие факторы – взаимодействуют с мембранным рецептором, обладающих собственной протеинкиназной активностью. Она проявляется после взаимодействия гормона с рецептором, димеризацией рецепторных молекул и аутофосфорилирования. Далее происходит фосфорилирование субстратов – мембранных белков, что приводит к изменению мембранного транспорта (срочные эффекты – от секунды до минуты), двигательной активности клетки и перестройки энергетического и пластического обмена (быстрые эффекты). Для данного типа рецепции особенно характерно фосфорилирование транскрипционных факторов и белков раннего ответа, что приводит к драматическим изменениям в жизни клетки – активируются клеточная пролиферация и дифференциация. Это необратимые, долгосрочные изменения.
3. Гормоны стероидной структуры, гормоноподобные производные жирорастворимых витаминов и тиреоидные гормоны – липофильны и легко проникают в цитоплазму, где их ждёт встреча с орфан-рецепторами. В несвязанном со своими лигандами они неактивны, так как их NLS (Nuclear localization signal – сигнал ядерной локализации – особая аминокислотная последовательность, благодаря которой белки попадают в ядро) закрыты белками теплового шока (БТШ). При взаимодействии с лигандом БТШ диссоциирует, NLS обнажается и рецептор транспортируется в ядро, где взаимодействует с соответствующими регуляторными последовательностями чувствительных генов (по сути дела, сам являясь транскрипционным фактором). Таким образом, для данных гормональных препаратов наиболее характерны отсроченные и долгосрочные, необратимые вмешательства в жизнедеятельность организма. Однако, для них также характерны срочные и быстрые эффекты, использующиеся в клинике, но не объясняемые данным
механизмом. Вероятно, в данном случае более важную роль играют БТШ, оказывающие мембраностабилизирующее действие и защищающие белки мембран.
1б. Принципиальный механизм действия на клетки-мишени производных аминокислоты тирозина (йодсодержащих гормонов щитовидной железы):
2. Установить соответствие механизмов действия:
| 1. Пропилтиоурацил | а) ингибирует тиреоидную йодпероксидазу |
| 2. Калия перхлорат | б) ингибирует тиреоидную йодпероксидазу и дейодиназу I |
| 3. Тиамазол | в) ингибирует Na+/I-котранспортёр, тормозит поступление йода в тироциты |
1 – б; 2 – в; 3 – а.
3. Для каких антитиреоидных препаратов характерен «зобогенный» эффект? Объяснить механизм его развития.
Антитиреоидные препараты, оказывающие прямое влияние на железу, вызывают снятие или ослабление тиреотоксикоза, но размеры железы при этом увеличиваются (зобогенный эффект). Это связано с тем, что гипофиз отвечает на снижение привычной (высокой) концентрации гормонов в крови длительной усиленной секрецией тиреотропного гормона. А он в свою очередь вызывает пролиферацию клеток и еще большую гипертрофию щитовидной железы.
Развитие эффекта связано с наличием положительной обратной связи, приводящей к усилению выработки ТТГ и росту стромы щитовидной железы. «Зобогенные» эффекты тиреоидных средств встречаются реже.
4. Препараты какого гормона вызывают:
– стимуляцию транспорта глюкозы и аминокислот через клеточную мембрану;
- активацию гексокиназы;
– усиление утилизации глюкозы в цикле Кребса;
– ингибирование гликоген-фосфорилазы;
– ингибирование экспрессии гена фосфоенолпируваткарбоксикиназы?
Инсулин
1. Усиление трансмембранного транспорта за счёт стимуляции работы специфических переносчиков глюкозы (Glut 4) и аминокислот (минуты)
2. Активация одних – уже существующих – ферментов метаболизма (гексокиназы, гликогенфосфорилазы, пируватдегидрогеназы, ацетил-КоА-крбоксилазы, енолазы, гликогенсинтетазы) и ингибирование других (гликогенфосфорилазы) происходит за счёт их фосфорилирования (десятки минут)
3. Усиление экспрессии ферментов глюконеогенеза (ФЕП-карбоксикиназы) происходит за счёт фосфорилирования транскрипционных факторов. Через активацию транскрипционных факторов инсулин усиливает экспрессию глицерол-3-фосфат-дегидрогеназы и глицеральдегиддегидрогеназы (не менее 2-х часов)
4. Митогенный эффект инсулина обеспечивается фосфорилированием белков цитоскелета (MAP и MAP-киназ), протоонкогенов Jun, Fos и Ras, а также активацией PI3-киназы (более 3 часов)
5. Определить гормональные препараты:
| Показатели | Препарат А | Препарат Б |
| Глюконеогенез в печени | ↑ | ↓ |
| Гликогенез в печени | ↓ | ↑ |
| Гликогенолиз в печени | ↑ | ↓ |
| Гликогенолиз в мышцах | 0 | ↓ |
| Транспорт глюкозы в клетки мишени | 0 | ↑ |
| Кардиостимулирующее действие | + | – |
А – глюкагон, Б – инсулин.
6. В чём преимущество рекомбинантных человеческих инсулинов перед препаратами животного происхождения?
Представляют собой продукты гена человеческого инсулина, вырабатываемые методом генной инженерии, не отличаются по аминокислотной последовательности от естественного человеческого гормона и не вызывают аллергических реакций.
Медленнее и реже возникает вторичная резистентность.
7. Перечислить показания к применению препаратов инсулина.
Возможные показания к применению препаратов инсулина:
– купирование диабетической комы;
– лечение сахарного диабета I типа;
– диабет беременных;
– диабет после удаления или ранения поджелудочной железы;
– тяжёлый сахарный диабет II типа;
– реконвалесценция после травм;
– как анаболик при общем истощении;
– анорексия;
– фурункулёз;
– заболевания желудка (атония, гастроптоз);
– хронический гепатит;
– начальные формы цирроза печени;
– длительные инфекционные процессы (туберкулёз и проч.);
– плохо заживающие раны;
– как компонент «поляризующих» растворов, используемых при острой коронарной недостаточности.
8. Определить показания к применению препаратов:
| Препарат | Диабетическая кома | Гипогликемическая кома |
| Инсулин гларгин (Лантус) | – | – |
| Инсулин растворимый (Актрапид НМ) | + | – |
| Глюкагон | – | + |
| Раствор декстрозы (глюкозы) | – | + |
| Раствор натрия гидрокарбоната | + | – |
| Эпинефрин | – | + |
9. Определить группы синтетических гипогликемических средств, привести примеры препаратов (вписать в таблицу):
Группа А – производные сульфонилмочевины, группа Б – производные бигуанидов, группа В – производные тиазолидиндиона, группа Г – инкретиномиметики.
10. Объяснить почему метформин нельзя применять при ацидозе.
Бигуаниды нельзя применять при ацидозе, поскольку препараты этой группы ускоряют течение реакций гликолиза без включения пирувата в промежуточный обмен в виде ацетилкоэнзима А, что приводит к накоплению его в виде лактата и развитию лактацидоза.
11. Объяснить механизм действия акарбозы. Почему акарбоза не применяется для монотерапии диабета?
Акарбоза обладает особым механизмом действия, нарушая отщепление моносахаров от полисахаридов в кишечнике и снижая их поступление с пищей. На другие стороны углеводного обмена акарбоза не влияет.
12. Установить соответствие показаний к применению:
| Препарат | Показание к применению |
| 1. Инсулин растворимый в/в 4-8 ЕД в растворе глюкозы | А) Остеопороз |
| 2. Калия йодид в дозе 0,04 в неделю | Б) Гипертиреоз |
| 3. Калия йодид в суточной дозе 0,12-0,25 | В) Реконвалесценция после тяжёлых травм, операций |
| 4. Кальцитонин 1 мл (100 МЕ) в/м через день | Г) Эндемический зоб (гипотериоз) |
1 – В; 2 – Г; 3 – Б; 4 – А.
13. Установить соответствие фармакологических эффектов:
| Препарат | Фармакологический эффект |
| 1. Инсулин растворимый | А) Торможение деминерализации костей |
| 2. Кальцитонин | Б) Стимуляция окислительного фосфорилирования в митохондриях |
| 3. Лиотиронин | В) Увеличение концентрации Ca2+ в плазме крови |
| 4. Паратиреоидин | Г) Ингибирование ферментов гликогенолиза |
1 – Г; 2 – А; 3 – Б; 4 – В.
Паратиреоидный гормон – Преотакт (Preotact, Герм/Дан) порошок для раствора п/к
14. Назвать препарат, которым можно заменить глибенкламид.
Глибенкламид относится к синтетическим гипогликемическим средствам, производным сульфонилмочевины II поколения. Соответственно его можно заменить на: Гликвидон (Глюренорм), Гликлазид (Диабетон) или Глипизид (Глибенез).
15. Дать характеристику (принадлежность к фармакологической группе, подгруппе; механизм действия; показания к применению; побочные эффекты) препаратам: тиамазол (вариант 2), кальцитонин (вариант 5), глибенкламид (вариант 1), метформин (вариант 4), росиглитазон (вариант 6), вилдаглиптин (вариант 3), глюкагон.
Глюкагон
Классификация
Гормон, антагонист инсулина.
Механизм действия
Связываясь со специфическими рецепторами клеток печени и скелетных мышц, активирует аденилатциклазу, переводящую АТФ в цАМФ. Это вызывает стимуляцию активности фосфорилазы, расщепляющей гликоген и подавление активности гликогенсинтетазы и, как следствие, усиление процессов глюконеогенеза и гликогенолиза в печени и увеличение концентрации глюкозы в крови.
Обладает также положительной инотропной и спазмолитической активностью.
Показания к применению
1. Купирование гипогликемической комы, развивающейся при передозировки инсулина, обычно в сочетании с углеводами (раствором декстрозы);
2. Используют также при отравлении бета-блокаторами и блокаторами кальциевых каналов.
Побочные эффекты
При передозировки возможны:
1. Тошнота,
2. Рвота,
3. Аллергические реакции.
Эти явления, однако, быстро проходят.
Противопоказания
1. Беременность (только при острой необходимости),
2. Кормление грудью,
3. Феохромоцитома,
4. Инсулинома (возможно развитие парадоксальной гипогликемической реакции).
Решение ситуационных задач
Ситуационная задача № 1.
У больного впервые выявлено заболевание эндокринологического профиля, для лечения которого был назначен гормональный препарат по схеме – принимать внутрь по 1-й таблетке 1 раз в сутки. Однако пациент, не почувствовал быстрого улучшения самочувствия, самостоятельно изменил схему лечения, увеличив дозу и частоту приёма лекарства. Через некоторое время он стал жаловаться на учащённое сердцебиение, тремор, внутреннее беспокойство, чувство жара и повышенное потоотделение.
Определите препарат, который был назначен больному. Объясните механизм развившихся осложнений. Предложите меры помощи больному.
Решение задачи № 1. Поменять местами 1-й и 2-й ответы!Иначе препарат не определить!
1. Больному был назначен препарат тиреоидного гормона – например, левотироксин, - для лечения гипофункции щитовидной железы.
2. Данные побочные эффекты характерны для гипертиреоза и обусловлены:
А) пермиссивным действием тиреоидных гормонов в отношении катехоламинов (тахикардия, внутренне беспокойство);
Б) увеличением энергетического обмена за счёт усиление катаболизма и активации окислительного фосфорилирования, что привело к увеличению теплопродукции и, как следствие, теплоотдачи (чувство жара и повышенное потоотделение);
В) увеличению двигательной активности мышц (тремор).
3. Меры помощи: снижение дозы тиреоидного препарата, β-блокаторы (метопролол), седативные средства или дневные транквилизаторы (тофизопам). Применение антитиреоидных средств в данном случае нецелесообразно.
Ситуационная задача № 2.
Пациенту с нарушением функции щитовидной железы был назначен препарат, который устранил симптомы заболевания. Однако, больной стал жаловаться на тошноту , нарушение вкуса, головные боли, кожную сыпь, увеличение в размерах щитовидной железы. В результате клинического анализа крови была выявлена лейкопения.
Определите, каким препаратом лечился больной. Объясните механизм действия данного препарата. Почему применение этого лекарства привело к гиперплазии щитовидной железы?
Решение задачи № 2.
1. Данные побочные эффекты наиболее характерны для Тиамазола (Мерказолила). Вызванная им лейкопения может служить основанием дл замены терапевтического средства.
2. Механизм действия данного препарата связан с ингибированием тиреоидной пероксидазы – фермента, необходимого для активации йода и включения его в тиреоглобулин. В результате снижается образование тиреоидных гормонов.
3. Из-за снижения содержания в крови тироксина и трийодтиронина происходит растормаживание выделения гипоталамусом тиролиберина, а гипофизом – тиреотропного гормона, что приводит к усилению роста тканей, чувствительных к их воздействию – то есть увеличивается в размерах щитовидная железа.
Ситуационная задача № 3.
Трём пациентам был назначен инсулин растворимый. Первый пациент применял его подкожно по 20 ЕД 3 раза в день за 15 минут до приёма пищи. Второму сначала ввели внутривенно 20 ЕД, а затем внутривенно капельно по 8 ЕД в час. Третьему пациенту препарат вводили внутривенно по 5 ЕД 1 раз в сутки.
Определите, при каких патологических состояниях применялся инсулин, и какие эффекты препарата реализовывались в каждом случае. Объясните механизм развития каждого эффекта.
Решение задачи № 3.
1. Первому пациенту инсулин растворимый назначили для лечения сахарного диабета I типа. В данном случае важным является гипогликемизирующий эффект инсулина, реализующийся за счёт:
А) активации специфических переносчиков глюкозы (Glut4) и аминокислот;
Б) активации гексокиназы, фосфорилирующей глюкозу и делающей её доступной для энергетического обмена;
В) активации пируватдегидрогеназы и ацетил-КоА-карбоксилазы – ферментов, обеспечивающих включение органических кислот в цикл Кребса;
Г) активации гликогенсинтетазы и ингибирование гликогенфосфорилазы, что приводит к усилению образования гликогена и угнетению его распада с образованием «свободной» глюкозы.
Кроме того, инсулин необходим при сахарном диабете I типа для предупреждения осложнений, связанных с недостатком гомона: нарушений тканевого обмена, сосудистых осложнений, ретинопатии и других.
2. Второму пациенту инсулин растворимый назначили для неотложной помощи при диабетической коме. В данном случае, кроме гипогликемизирующего, важны следующие эффекты:
А) усиление включения органических кислот в цикл Кребса и уменьшение лактацидоза;
Б) уменьшение образования кетоновых тел в связи с подавлением окисления жирных кислот;
В) бОльшим преобладанием анаболических процессов над катаболическими (особенно важно здесь подавление глюконеогенеза – за счёт понижения экспрессии ФЕП-карбоксикиназы (фосфоенолпируваткарбоксикиназы) – отсроченный эффект;
Г) уменьшение гидролитических процессов и связанного с ними потребления воды.
Рассмотрение этих механизмов позволяет объяснить:
1) почему без инсулина невозможно устранить диабетическую кому;
2) почему, несмотря на быстрое восстановление уровня глюкозы в крови и применение дополнительных средств лечения диабетической комы – гидрокарбоната калия, препаратов калия и др. – даже героические усилия по спасению пациента не всегда приводят к успеху;
3) почему устранение кетоацидоза происходит намного позже, чем нормализация содержания глюкозы в крови.
3. Третьему пациенту назначили небольшую, по сравнению с обычными терапевтическими, дозу для ускорения восстановления после истощения или травмы. В данном случае реализуются, главным образом, два эффекта:
А) снижение концентрации глюкозы в крови приводит к активации центра голода в гипоталамусе, что вызывает повышение аппетита, особенно важное в период восстановления;
Б) получаемые с пищей питательные вещества лучше усваиваются организмом благодаря выраженному анаболическому эффекту инсулина;
В) применение инсулина ускоряет восстановление тканей, поскольку инсулин обладает митогенным эффектом (через активацию белков раннего ответа – регуляторов клеточного цикла Jun, Fos, Ras).
В целом задача позволяет шире взглянуть на препараты инсулина, обычно воспринимаемые обучаемыми только как гипогликемизирующие средства. Объяснить разницу в действии инсулина при диабете и диабетической коме; подготовить обучаемых к восприятию отличий пероральных антидиабетических средств от гормональных гипогликемизирующих препаратов.