Самые распространенные повязки представлены на рисунке
Раздел 1. Травма
Общая часть
Травматизм - это совокупность травм в конкретной группе населения за определенное время. Выделяют разные виды травматизма: транспортный, производственный, уличный, бытовой, спортивный, военный.
С развитием цивилизации структура травматизма меняется; все больший риск травматизации несет использование техники. Стремительный рост травматизма наблюдается у людей трудоспособного возраста в индустриально развитых странах. Гибель людей по причине травм и несчастных случаев стала уже не просто медицинской, но медико-социальной проблемой; смертность от травматизма и несчастных случаев называется смертью от внешних причин.
В мире ежегодно от травм погибает свыше 5 млн. человек, в России около 300 тысяч. И, что особенно страшно, по данным ВОЗ в мире ежедневно от внешних причин погибает 2000 детей.
В России травматизм имеет ряд особенностей. Так, уровень смертности от внешних причин у россиян трудоспособного возраста в 2,5 раза выше аналогичных показателей развитых странах и занимает второе место после потерь, связанных с сердечнососудистыми катастрофами. Мужчин гибнет гораздо больше, чем женщин. Пугающими темпами растет травматизм среди детей; за последние годы травма вышла на одно из первых мест в общей детской смертности.
Виды травм
Травма – этоповреждение тканей организма, вызванное воздействием факторов внешней среды. В зависимости от фактора, приведшего к травме, выделяют три группы травм: механические (удар, падение), физические (температура, электрический ток, радиация) и химические (кислоты, щелочи, отравляющие вещества) травмы. Исходя из характера травматогенной ситуации, травмы делят на производственные, бытовые, уличные, дорожно-транспортные, спортивные, военные и умышленные травмы.
Принципы доврачебной помощи при травмах
Начинать помощь надо с трезвой оценки ситуации (оценка степени вашего риска, оценка состояния пострадавшего). Если степень риска слишком велика (непосредственно угрожает вашей жизни), надо срочно сообщить о случившемся профессиональным спасателям, выполнять их указания и звать на помощь. Если ситуация не позволяет рассчитывать на быструю помощь специалистов или степень риска не высока, то единственно верным будет решение о самостоятельной помощи. Прежде, чем помогать пострадавшему, надо привести в порядок свое психоэмоциональное состояние и составить четкий план действий. Вам могут понадобиться подручные средства - проявите изобретательность. Не пытайтесь сделать слишком много! Надо оказать самую неотложную помощь - быстро, четко и правильно. Остальное оставьте специалистам.
При травмах часто бывает необходимо наложить повязку; это делают для фиксации поврежденной конечности, с целью остановки кровотечения или для защиты раневой поверхности от инфицирования. Наложение повязки требует перевязочных материалов, они должны быть в каждой аптечке; это- бинты, марля, стерильные салфетки, вата. Для правильного наложения повязки необходимо соблюдать некоторые правила, которые изучаются специальным разделом медицины - десмургией.
Наложение бинтовых повязок начинается с придания удобного положение пострадавшему и среднефизиологического положения бинтуемой части тела; начинают бинтовать от периферии к центру; каждый последующий тур должен прикрывать предыдущий примерно на половину, а головка бинта должна катиться по бинтуемой части тела, не отходя от нее. Для лучшего прилегания повязки на конечностях бинт перегибают через один оборот. По окончании бинтования надо проверить, правильность наложения повязки и степень сдавливания ею кровеносных сосудов. Слишком тугая повязка скоро приведет к посинению и отеку. Этого надо избегать.
Самые распространенные повязки представлены на рисунке.
 Рис. 1.
Рис. 1.
- Повязки на верхнюю конечность: а – повязка на первый палец; б – повязка на кисть; в – повязка на 4-ый и 5-ый пальцы; г – повязка на предплечье; д – повязка на плечо; е – повязка на плечевой сустав; ж – косыночная повязка на кисть; з – повязка, фиксирующая верхнюю конечность.
- Повязки на нижнюю конечность: а – повязка на голеностопный сустав; б – повязка на стопу и голень; в – повязка на коленный сустав; г – повязка на тазобедренный сустав; д – косыночная повязка на стопу.
- Повязки на голову: а – крестообразная повязка на затылок; б – пращевидная повязка на затылок; в – повязка на один глаз; г – повязка на оба глаза; д – пращевидная повязка на подбородок; е – пращевидная повязка на нос.
Механические травмы
Этот вид травм в мирное время встречается чаще всего. По мнению специалистов в последние десятилетия механическая травма превратилась в одну из ведущих проблем современной медицины. В зависимости от нарушения целостности покровов (кожа, слизистые) механические травмы делят на открытые (раны) и закрытые.
Классификация закрытых механических травм основывается на типе травмированных тканей:
1. ушиб–самый частыйрезультат воздействия относительно небольшой силы на организм, он приводит к повреждению мягких тканей - чаще всего подкожной клетчатки и мелких сосудов;
2. растяжение или разрыв связок – происходит вследствие резкого движения в суставе, превышающего возможности связочного аппарата, приводит к его повреждению (частичный надрыв или полный разрыв связочных волокон, укрепляющих сустав), в мирное время растяжение связок чаще всего наблюдается в голеностопном и коленном суставах;
3. вывих – это патологическое смещение сочленяющихся костей, которое сопровождает сильный удар (падение) и приводит к разрыву околосуставной сумки и связочного аппарата сустава, также повреждаются сосуды и нервы, в быту чаще всего вывих происходит в плечевом суставе;
- перелом кости возникает при действии на нее значительной силы, которая приводит к полному или частичному нарушению целостности костной ткани.
Рассмотрим закрытые механические травмы, начиная от наиболее простой. Ушиб относится к числу самых распространенных травм. Его признаки - боль, припухлость тканей, кровоподтек. Первая медицинская помощь при ушибе должна быть направлена на уменьшение боли и кровоподтека. В первые сутки необходимо обеспечить покой и холод (это дает эффект обезболивания и уменьшает кровоподтек из-за сужения сосудов); начиная с третьих суток, рекомендуется покой и тепло (это приводит к улучшению питания клеток и ускорению регенерации, а также усиливает отток продуктов распада из-за расширения сосудов). Различия в доврачебной помощи на разных ее этапах связано с разными задачами, стоящими перед помогающими в разные сроки ее оказания. Такая тактика помощи применяется при любой закрытой травме.
Растяжение связок – это более тяжелая травма, она сопровождается сильной болью, значительным отеком и нарушением функции сустава. Доврачебная помощь та же, что при ушибе плюс медикаментозное обезболивание и тугое бинтование сустава с целью его фиксации. Это необходимое условие для нормального восстановления связочных волокон.
Рис. 2 Механизм растяжения связок в голеностопном суставе
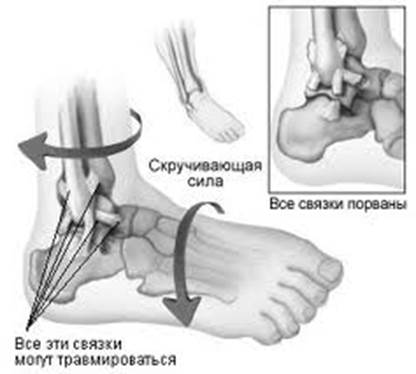
При вывихе сустава все симптомы выражены очень сильно, кроме этого отмечается деформация сустава и невозможность совершать в нем не только активные, но и пассивные движения. Боль может достигать такой интенсивности, что существует реальная опасность развития болевого шока. Доврачебная помощь при вывихе направлена на снижение боли, дополнительной травматизации суставных структур (обезболивание и иммобилизация сустава) и срочной транспортировки пострадавшего в травмпункт для вправления вывиха. Самим вправлять вывих нельзя! Он должен быть вправлен медиком в течении первых часов после травмы, но не позднее двух суток. Надо помнить, что, чем позже произведено вправление вывиха, тем больше возможность осложнений! По истечении двух суток для вправления будет необходимо хирургическое вмешательство.
Рис. 3 Схема вывиха плечевого сустава
А) здоровый плечевой сустав; б) вывих плечевого сустава

Перелом кости – это нарушение целостности кости, что является результатом самых тяжелых травм. Переломы могут иметь разную локализацию и быть разных видов. Чаще всего встречаются переломы конечностей (кости голени и предплечья). В травматологии переломы классифицируют по разным основаниям; для нужд доврачебной помощи достаточно различать открытый и закрытый перелом. В отличие от закрытого при открытом переломе повреждены покровы тела и в образовавшейся ране могут быть видны обломки костей.Эти переломы самые сложные, и тактика первой помощи имеет некоторые отличия. Переломы кости сопровождаются не только припухлостью, кровоподтеком и нарушением функции, но и деформацией травмированной конечности; боль при переломах может привезти к болевому шоку. Доврачебная помощь при любом переломе должна быть направлена на обезболивание и обеспечение неподвижности поврежденной части тела (это уменьшает боль и возможность повреждения окружающих мягких тканей). То есть надо провести противошоковые мероприятия, иммобилизацию травмированной конечности и организовать бережную транспортировку пострадавшего в ближайшее лечебное учреждение. При открытом переломе добавляется асептическая обработка раны.
| Рис. 4 Виды переломов: а) закрытый перелом костей предплечья; б) открытый перелом костей голени; в) открытый оскольчатый перелом костей голени |

Рис. 5 Способы иммобилизации при переломах: а) Иммобилизация верхней конечности при переломе плеча и предплечья; б) Иммобилизация нижней конечности при переломе голени и бедра
а). 



б).
Открытая механическая травма (рана) – это механическое повреждение тканей с нарушением целостности покровов (кожа, слизистые). Рана может возникнуть в быту, на производстве, при ДТП.
В зависимости от механизма нанесения, вида ранящего предмета и объема разрушения тканей раны делят на группы:
· огнестрельные,
· рубленные,
· колотые,
· резаные,
· укушенные.
Любая рана является открытой травмой, сопровождается нарушением целостности покровов тела и характеризуется следующими признаками: боль, зияние (обнаженность глубоких тканей), кровотечение. Высокая интенсивность боли может привести к болевому шоку, кровотечения - к значительной кровопотере, а зияние раны несет риск инфицирования. Первая помощь при ранах имеет свои особенности и должна быть направлена на остановку кровотечения, асептическую обработку раны и, если есть необходимость, проведение противошоковых мероприятий. Методы остановки кровотечения подробно обсуждаются в разделе 3, о шоке и противошоковых мероприятиях – в разделе 5.
Остановимся кратко на правилах асептики. Асептические мероприятия направлены на предотвращение попадания в рану микробов из окружающей среды; они необходимы как профилактика от развития раневых инфекций. Основной принцип асептики гласит: все, что приходит в соприкосновение с раной, должно быть свободно от микробов (стерильно). В условиях медицинского учреждения существует много способов достижения стерильности, но в домашний условиях их выбор ограничен. Это высокая температура (кипячение, проглаживание горячим утюгом для стерилизации перевязочного материала) и использование некоторых химических веществ (спиртосодержащие растворы для обработки краев раны). Достижение асептических условий в быту, особенно полевых условиях иногда очень затруднительно. Однако уменьшить риск инфицирования вполне реально. Для этого требуется строгое соблюдение гигиенических правил (тщательно мытье рук или протирка их спиртосодержащим раствором перед оказанием помощи, использование стерильных бинтов или чистых кусков ткани для наложения повязки и т.д.) и правил доврачебной помощи.
Поражённый участок тела необходимо освободить от одежды, кожу окружающую рану обработать спиртосодержащим раствором; чаще всего для этого используют йод или зелёнку. Саму рану этими растворами обрабатывать нельзя - это вызовет сильную боль, может вызвать ожог и затруднит процесс заживления. Если рана загрязнена, надо промыть ее перекисью водорода. После обработки на рану должна быть наложена стерильная повязка. Помните, что чем дольше рана остается открыта, тем выше риск инфицирования!
Физическая травма
Общие вопросы
Физические травмы вызваны повреждающим действием различных физических факторов высокой интенсивности: температура, электрический ток, ультрафиолетовое, ионизирующее, рентгеновское и другие виды излучений. Для мирного времени более характерными являются термические ожоги, обморожения, электротравмы.
По своему происхождению ожоги могут быть не только физическими (термическими, электрическими, лучевыми), но и химическими (едкие химические вещества). Для мирного времени характерны ожоги, вызванные действием высоких температур.
Общие сведения о термическом ожоге
ВОЗ рассматривает ожог как глобальную проблему здравоохранения; ежегодно в мире регистрируется около 200000 случаев смерти, вызванных ожогами, подавляющее большинство из них отмечаются в странах с низким и средним уровнем дохода. По оценкам экспертов ВОЗ, термические поражения занимают третье место среди прочих травм, а в некоторых странах - второе место, уступая лишь механической травме. Существует специальный раздел медицины – комбустиология (ожоговая медицина), направленный на изучение ожоговых поражений и вызванных ими патологических состояний; в нашей стране с 1999 г. выходитнаучно-практический журнал с тем же названием.
Подавляющую часть термических травм составляют бытовые ожоги (75 %), источником высокой температуры обычно служит пламя, раскаленный предмет, горячая вода или пар. Повышенная частота ожогов наблюдается у женщин, что связано с работами на кухне. Группой риска также являются дети в возрасте от 1 года до 9 лет. Основная ответственность за это лежит на взрослых, которые плохо выполняют обязанности по наблюдению за детьми. Более всего ожогам подвержены конечности, голова и шея; реже туловище.
Повреждающим фактором термического ожога является высокая температура. Степень повреждения тканей зависит от интенсивности температуры и времени воздействия. В РФ принята четырехступенчатая классификация, согласно которой в зависимости от глубины поражения тканей выделяют 4 степени тяжести ожогов:
· ожоги I степени, характеризующиеся болью, покраснением и отеком кожи;
· ожоги II степени, характеризуются сильно выраженной болью и образованием пузырей из отслоившегося эпидермиса, заполненных прозрачной жидкостью желтоватого цвета;
· ожоги III степени подразделяют на степень IIIa (дермальные - поражается собственно кожа), и степень IIIб (поражение распространяется на подкожный жировой слой с образованием некротического струпа);
· ожоги IV степени характеризуются омертвением не только кожи, но и подлежащих тканей - мышц, костей, сухожилий, суставов.
Ожоги I, II и IIIa степени затрагивают верхние слои кожи, восстановление кожного покрова происходит самостоятельно за счет сохранившихся элементов кожи. Их считают поверхностными, лечение проводится консервативно. Все остальные ожоговые степени – глубокие, они требуют оперативного лечения.
 Рис. 6 Классификация ожогов по степени в зависимости от глубины поражения тканей. По вертикали: 1 - эпидермис, 2 - дерма, 3 - подкожный жировой слой, 4 - мышцы, 5 - кость.
По горизонтали: - римскими цифрами обозначены степени ожога. Черным цветом обозначена глубина поражения.
Прогноз развития ожога зависит не только от степени, но и от площади ожоговой поверхности, а также состояния здоровья и возраста пострадавшего, быстроты и грамотности оказания первой помощи.
Ожоги могут протекать как местное поражение или вызывать системные нарушения в работе организма в форме ожоговой болезни. Самое тяжелое осложнение, развитие которого возможно при ожоге - это ожоговый шок. Он может развиться даже в случае самого поверхностного ожога (1-ой степени), когда тот сопровождается большой площадью поражения (более 30% тела); а с ожогом 2-ой степени и выше ожоговый шок развивается уже при поражении 10% тела.
Для определения площади ожоговой поверхности существуют простые способы; они не требуют измерительных приборов и легки в исполнении. Это – «правило девятки» и «правило ладони». Согласно «правилу девятки» все тело делится на части, кратные 9 (голова и шея составляют 9% от всего тела, нога - 18%, рука - 9%, передняя поверхность туловища - 18%, задняя поверхность туловища - 18%, промежность - 1%); в соответствии со вторым правилом ладонь человека составляет примерно 1% поверхности его тела (см. рис. 7).
Рис. 6 Классификация ожогов по степени в зависимости от глубины поражения тканей. По вертикали: 1 - эпидермис, 2 - дерма, 3 - подкожный жировой слой, 4 - мышцы, 5 - кость.
По горизонтали: - римскими цифрами обозначены степени ожога. Черным цветом обозначена глубина поражения.
Прогноз развития ожога зависит не только от степени, но и от площади ожоговой поверхности, а также состояния здоровья и возраста пострадавшего, быстроты и грамотности оказания первой помощи.
Ожоги могут протекать как местное поражение или вызывать системные нарушения в работе организма в форме ожоговой болезни. Самое тяжелое осложнение, развитие которого возможно при ожоге - это ожоговый шок. Он может развиться даже в случае самого поверхностного ожога (1-ой степени), когда тот сопровождается большой площадью поражения (более 30% тела); а с ожогом 2-ой степени и выше ожоговый шок развивается уже при поражении 10% тела.
Для определения площади ожоговой поверхности существуют простые способы; они не требуют измерительных приборов и легки в исполнении. Это – «правило девятки» и «правило ладони». Согласно «правилу девятки» все тело делится на части, кратные 9 (голова и шея составляют 9% от всего тела, нога - 18%, рука - 9%, передняя поверхность туловища - 18%, задняя поверхность туловища - 18%, промежность - 1%); в соответствии со вторым правилом ладонь человека составляет примерно 1% поверхности его тела (см. рис. 7).
|

Рис. 7. Определение площади ожога «по правилу девяток» и правилу «ладони».
Помощь при ожоге начинается с немедленного устранения источника высокой температуры (тушение горящей одежды на пострадавшем и т. д.). Не пытайтесь снять одежду, прилипшую к ожоговой поверхности! Это вызовет дополнительную травму обожженных тканей и приведет к сильной боли. Любой ожог формирует ожоговую поверхность, которая представляет собой кожу, лишенную своих защитных свойств (при поверхностном ожоге), или, в случае глубокого ожога, – образует рану. Рана может иметь разную глубину и протяженность, в зависимости от степени и площади ожога. Для планирования дальнейших действий необходимо оценить степень ожога и площадь ожоговой поверхности. Если степень и площадь ожога не угрожают развитием шока, мы обходимся своими силами.
Доврачебная помощь при ожоге – охлаждение обожженной поверхности холодной водой не менее 15-20 минут; Это затормозит распространение ожога и снизит боль. Такая помощь категорически запрещена, если нарушена целостность кожи! При любом ожоге нельзя трогать его и прокалывать пузыри, так как это грозит инфицированием. В отличии от рекомендаций народников профессиональная медицина запрещает накладывать на ожоговую поверхность любые кремы, мази и лосьоны, наносить любые масла, так как они создают «парниковый эффект» и возможны сложности уже на этапе оказания профессиональной медицинской помощи. Смазывание ожоговой поверхности в принципе возможно, но только при ожогах 1-ой степени. Также нельзя обрабатывать поврежденную кожу спиртосодержащими растворами – это вызовет серьезное раздражение. Далее необходимо закрыть обожженное место стерильной или чистой сухой салфеткой, дать пострадавшему обезболивающее средство из домашней аптечки и обильное питье. Угроза развития ожогового шока при любой степени ожога требует немедленного обращения в скорую помощь. Это требование обязательно и для ожогов 3-ей и 4-ой степени при любой площади обожженной поверхности! До приезда «скорой», мы находимся с пострадавшим, создаем ему наиболее комфортные условия, следим за его состоянием, оказываем психологическую помощь. Если у пострадавшего появляется озноб, его необходимо согреть.
Общие сведения об обморожении.
Это крайняя стадия воздействия холода на организм человека. Факторами риска при обморожении являются алкоголь, истощение, гиподинамия. В группе риска также выделяют детей, пенсионеров и людей, страдающих сердечнососудистыми заболеваниями, атеросклерозом, вегетососудистой дистонией и общим ослаблением иммунитета.
В России от обморожения ежегодно погибает более 1,5 тысячи человек. Среди умерших много бездомных взрослых и детей. Основную часть погибших составляют мужчины, среди которых смертность от обморожений в 3-4 раза выше, чем у женщин. Около 400 человек в год замерзает на смерть в Москве и области, из них примерно 100 тонут и гибнут от обморожения, провалившись под лед. Это характерная особенность именно нашей страны; согласно данным ВОЗ в европейских странах с холодным климатом (Норвегии, Дании, Швеции, Финляндии, Исландии) случаи обморожений не регистрируются.
Поражающим фактором обморожения является продолжительное местное воздействие низких температур, особенно при высокой влажности окружающей среды. Оно может привести к некрозу тканей. Обморозиться можно и при плюсовой температуре, если долго находиться на сильном ветру при высокой влажности. Выделяют две причины обморожения: непосредственное воздействие холода на ткани организма, вызывающее гибель клеток (при температурах ниже –30° С); спазм периферических кровеносных сосудов (они рефлекторно сужаются на холоде для поддержания постоянной температуры тела, это приводит к ухудшению кровоснабжение внешних участков и их переохлаждению). Вторая причина встречается в России значительно чаще первой; ухудшению кровообращения способствует тесная одежда и обувь, длительное неподвижное положение, физическое переутомление. Чаще всего (до 90% всех случаев) обморожению подвергаются конечности и лицо (нос, уши, щеки) (5).
Признаки обморожения: чувство жжения, покалывания с онемением поражённого участка; затем появляются кожный зуд и боли, кожа на пораженном участке белеет и теряет чувствительность. Длительное пребывание в условиях низкой температуры может вызвать общее охлаждение организма. Это тяжелое общее состояние, при котором температура тела опускается ниже 34oС. При этом наблюдается угнетение всех жизненных процессов, появляется озноб, сонливость, которая переходит в глубокий сон. Восстановление жизнедеятельности возможно при снижении температуры тела не ниже 25 градусов.
Выделяют 4 степени тяжести обморожения:
При обморожении I степени поражённый участок кожи бледный, после согревания краснеет (в некоторых случаях до багрово-красного оттенка), развивается отёк. Первые признаки такого обморожения – чувство жжения, покалывания с последующим онемением поражённого участка.
При обморожении II степени возникает побледнение, похолодание, утрата чувствительности и образование в первые после травмы дни пузырей, наполненных прозрачным содержимым; при II степени обморожения боли интенсивнее и продолжительнее, чем при обморожении I степени.
Обморожение III степени вызывает образование пузырей, наполненных кровянистым содержимым, дно их сине-багровое, нечувствительное к раздражениям; наблюдается гибель всех элементов кожи с развитием грануляций и рубцов. Сошедшие ногти не отрастают. Интенсивность и продолжительность боли значительна.
Обморожение IV степени развивается при длительном воздействии холода, снижение температуры в тканях наибольшее. Омертвевают не только все слои мягких тканей, но также поражаются кости и суставы.
 Рис. 8. Степени обморожения http://www.infodoktor.by/default.aspx?PageName=ru_viewnews&itemid=191
Рис. 8. Степени обморожения http://www.infodoktor.by/default.aspx?PageName=ru_viewnews&itemid=191
Первая медицинская помощь при обморожении направлена на восстановление кровообращения на поврежденном участке тела. Необходимо доставить пострадавшего в теплое помещение, снять промерзшую одежду и обувь и согревать теплой водой. Затем на обмороженные места наложить стерильную повязку, дать теплое питье, желательно сладкий чай, молоко или бульон. Это поддержит силы и поможет восстановлению.
Ни в коем случае нельзя растирать поврежденное место снегом или варежкой (это приведет к дополнительной травматизации кожи)! Категорически нельзя использовать для согревания горячую воду (это вызовет некроз тканей)! Главное – отогревать пострадавшего постепенно.
При обморожении третьей-четвертой степени нужно зафиксировать пораженные конечности и наложить на них теплоизолирующую повязку, дать пострадавшему дать теплое питье и организовать транспортировку в медицинское учреждение.
Соблюдая простые правила вы избежите переохлаждения и обморожений на сильном морозе:
Не пейте спиртного и не курите на морозе, носите свободную одежду и обувь, одевайтесь многослойно, не носите на морозе металлических украшений, не выходите на мороз с влажными волосами после душа.
Помните - у детей теплорегуляция организма ниже, чем у взрослого, а у старых людей она нарушена. Эти категории более подвержены переохлаждению и обморожениям.
Общие сведения об электротравме
Электричество представляет собой направленный поток электронов и повсеместно используется в качестве основного источника энергии. Поражение организма электрическим током встречаются в быту или на производстве, значительно реже это случается из-за действия атмосферного электричества. Известно, что в быту от электрического тока чаще всего страдают дети и подростки. Своевременная доврачебная помощь может спасти им жизнь. Поражение электрическим током составляет менее 1% несчастных случаев, но половина из них приводит к гибели людей.
Электрический ток может вызвать общие реакции, связанные с тяжелыми поражениями всего организма (судороги, потеря сознания, паралич сердца, клиническую смерть) и местные (ожоги). Тяжесть поражения зависит от силы и напряжения тока, его вида (постоянный или переменный), длительности воздействия. Более тяжелые последствия вызывает переменный ток, он может привести к фибрилляции сердца. Кроме того, на степень поражения влияет физическое и психическое состояние человека. Оно определяет электрическое сопротивление тела, от которого зависит интенсивность поглощения электрической энергии. Психофизиологическими факторами риска являются повышенная потливость кожного покрова, переутомление и истощение, влажная одежда и обувь, старческий возраст и нервное возбуждение, опьянение; они приводят к уменьшению сопротивления тела человека и при неблагоприятном стечении обстоятельств даже сравнительно небольшие напряжения могут вызвать электротравму.
У нас в домах течет переменный ток с частотой 50 герц и напряжением 220 вольт. В отношении характеристик допустимого для человека тока единого мнения нет; это во многом зависит от сопротивления человеческого тела и подвержено разным влияниям. В нашей стране принято считать допустимым для переменного тока напряжение до 50 В, хотя это очень относительно. Опасной является величина тока в 10 мА, а смертельной – в 100 мА. Что касается частоты, то наиболее опасно действие переменного тока в 50 Гц. Переменные токи очень высокой частоты (от 10 000 до 1 000 000 Гц) безопасны для человека и широко применяется в медицинской практике (УВЧ, дарсонвализация и т. д.).
Симптомы электротравмы: боль, потеря сознания, судорожные сокращения мускулатуры, термические ожоги различной степени тяжести, нарушение сердечной деятельности; в месте соприкосновения с источником поражения возникают так называемые знаки тока, они представляют собой участки сухого некроза грязного или бледно-желтого цвета. Тяжесть электротравмы зависит от величины, длительности и степени воздействия тока, путей его прохождения через организм. Симптомы электротравмы очень разнообразны, но направлены в основном на нервную и сердечнососудистую системы; они учитываются для определения ее тяжести:
· центральная нервная система (потеря сознания, головная боль, общая слабость, вялость, сонливость, заторможенность, эйфория, амнезия);
· сердечнососудистая система (артериальная гипотония, нарушение сердечного ритма, приступы стенокардии, остановка сердца);
· органы дыхания (дыхательная недостаточность, нарушение ритма дыхания, остановка дыхания);
· опорно-двигательный аппарат (судорожные сокращения мышц);
· орган зрения (от различных нарушений зрения до полной его потери).
При токе силой 15 мА уже возникают судорожные сокращения мышц, это «приковывает» пострадавшего к источнику тока. Наиболее тяжелые поражения живых тканей, включая обугливание, возникают в точках входа и выхода тока. Кровеносные сосуды и мышцы подвержены максимальным ожогам.
Выделяют 4 степени тяжести электротравм:
1. Легкая - судорожное сокращение скелетных мышц без потери сознания,
2. Средней тяжести - кратковременная утрата сознания и спазм периферической мускулатуры,
3. Тяжелая - длительная потеря сознания, нарушение дыхания и сердечной деятельности,
4. Крайне тяжелая - клиническая смерть.
Помощь при электротравме надо начать с немедленного прекращения действия электрического тока на организм. При этом необходимо помнить о собственной безопасности! Надо выключить рубильник, вывернуть предохранительные пробки на щитке; если это невозможно, следует предпринять все меры предосторожности - надеть резиновые или сухие шерстяные перчатки или обернуть руки сухой тканью, надеть галоши или встать на сухую доску, оттянуть провод или пострадавшего сухой веревкой, деревянной палкой и т. д.
Доврачебная помощь при электрической травме заключается в восстановлении жизнеобеспечивающих функций организма - дыхания и сердечной деятельности. Если они отсутствуют необходимо провести искусственную вентиляцию легких и непрямой массаж сердца; обеспечить максимальный покой; местные повреждения закрывают стерильной повязкой; после того как пострадавший пришел в сознание, его следует напоить водой, чаем, кофе (но не алкогольными напитками!) и тепло укрыть. В лечебное учреждение пострадавшего транспортируют лежа и под обязательным наблюдением сопровождающего. В случае легких поражений, которые сопровождаются обмороком, головокружением, головной болью, болью в области сердца или кратковременной потерей сознания, необходимо создать пострадавшему максимальный покой; дать обезболивающие (анальгин), успокаивающие (настойка валерианы) и сердечные средства (валокордин и др.). Все, перенесшие электротравму, должны быть обязательно госпитализированы! Это необходимо, так как состояние пострадавшего (даже с легкими проявлениями) может внезапно ухудшиться в ближайшие часы после поражения. Транспортировка пострадавшего в стационар осуществляется в лежачем положении.
Профилактика электротравматизма состоит в строгом соблюдении правил техники безопасности при работе с электрооборудованием на производстве, внимательном прочтении инструкций к электроприборам и следованию им у себя дома, в создание безопасной среды обитания для маленького ребенка, в обучении школьников безопасному поведению.
Химическая травма
Общие сведения о химической травме
Химическая травма – это результат воздействия на человека внешних агрессивных химических факторов, способных вызывать поражение организма. Химические травмы систематизируют по разным основаниям. Для нужд доврачебной помощи наиболее важными являются: химическая сущность поражающего агента, характер местного поражающего действия и формы клинического течения. Они определяют направленность и объем доврачебной помощи. Мы не будем останавливаться на случаях применения отравляющих химических веществ во время военных действий или в криминальной практике; рассмотрим только те химические травмы, которые представляют реальную угрозу здоровью в мирное время. Такие травмы приводят к химическим ожогам и изучаются медицинским направлением - комбустиология, так же как и все другие виды ожогов.
Химические ожоги встречаются довольно редко и в большинстве своем - на производстве. По данным многих авторов химические ожоги мирного времени составляют около 5% от остальных видов ожога. Но в сравнении с ними химические травмы приводят к большее высокой смертности (10% от всех химических травм). Промышленные ожоги встречаются вдвое чаще, чем бытовые, и преобладают у людей работоспособного возраста (от 21 до 50 лет). В промышленности химические ожоги бывают на химических производствах и в лабораториях; что связано с несоблюдением должностных инструкций по работе с химическими веществами и нарушением правил индивидуальной защиты. Чаще поражаются внешние покровы тела (лицо, кисти рук, волосистая часть головы и шея). Клинические проявления такие же, как и при термических ожогах. Источником чаще всего оказываются сильные щелочи или кислоты (кислоты с pH менее 2, щелочи с pH более 11.5).
В отличии от других ожогов - химические не являются результатом действия энергии на организм, а возникают из-за химических изменений в живых тканях на месте действия агрессивного химического вещества. Особенностью химических ожогов является то, что на поверхности кожи повреждения могут выглядеть незначительными, но оказаться достаточно глубокими. Еще одна особенность состоит в длительности их формирования; если вещество полностью не удалено с поверхности тела, разрушение тканей будет продолжаться, и ожог со временем может существенно углубиться. По степени тяжести химические ожоги делят на 4 группы, как и термические.
Первая помощь, как и при других ожогах, должна быть начата с немедленного прекращения воздействия на организм поражающего фактора.
Доврачебная помощь состоит в экстренном и полном удалении химического вещества с кожи большим количеством проточной (желательно) воды. Промывать следует длительно до уменьшения чувства боли и жжения; при поражениях кислотами - не менее 30-60 минут, щелочами - несколько часов. Но есть исключения: ожоги негашеной известью сначала надо механическим путем освободить от остатков извести (негашеная известь, соединяясь с водой, вызывает выделение тепла, и может вызвать термический ожог); ожоги, вызванные серной кислотой, перед промыванием, надо просушить сухой тряпкой (при соединении с водой она выделяет тепло). Одежду, пропитанную химическим веществом, нужно по возможности сразу удалить с тела пострадавшего. Потом следует провести химическую нейтрализацию оставшегося вещества слабым раствором какой-либо бытовой кислоты (уксусной или лимонной), если ожог вызван щелочью, или раствором питьевой соды, если он вызван кислотой. Затем наложить на место ожога асептическую повязку, дать обезболивающее и перевезти пострадавшего в лечебное учреждение.
Ожоги, вызванные кислотой или щелочью, различаются по внешнему виду, глубине проникновения и скорости восстановления тканей: кислоты коагулируют белки и образуют сухой струп, он служит барьером для дальнейшего проникновения кислоты. Щелочи, напротив, образуют влажный некроз, омыляют жиры и растворяют белки, способствуя дальнейшему распространению вещества вглубь живых тканей. Струп, образованный кислотой немного запавший, и не собирается в складку. Струп от действия щелочей влажный и студнеобразный, а потом подсыхает и уплотняется. .
Для подготовки к семинару по теме «травмы» рекомендуются следующие сайты:
http://www.polismed.ru/f-a_chemicalburn-post001.html; http://meduniver.com/Medical/Neotlogka/168.html;
Термины по теме: травматизм, травма, рана, ушиб, отек, кровоподтек, связочный аппарат, сустав, иммобилизация сустава, околосуставная сумка,кость, среднефизиологическое положение, асептика, дезинфицирующие средства, обезболивание, анальгетики, противошоковые мероприятия, виды травмирующих факторов, десмургия, ожог, комбустиология, знаки тока.
В подготовке раздела были использованы следующие библиографические источники:
1. Антонова Ольга Ивановна, Региональные особенности смертности населения России от внешних причин, Автореферат диссертации на соискание ученой степени кандидата экономических наук, Москва – 2007 Москва – http://vestnik.mednet.ru/content/view/28/29/
2. Васильев М.С., Комова М.А., Прытков Г.А. “Педагогам и родителям о пожарной безопасности”, учебное пособие, ФГУ ВНИИПО МЧС России М. 2003
3. Всемирный доклад о профилактике детского травматизма, резюме: Всемирная организация здравоохранения, 2008
- Военно-полевая хирургия, Под ред. Гуманенко Е.К., Учебник. – 2-е изд., изменен. и доп. – М.: ГЭОТАР-Медиа, 2008
5. Кузнецов В.А., Попов С.В. Химические ожоги: патогенез, клиника, лечение, ж. Комбустиология, № 16-17, 2003 http://www.burn.ru/all/number/show/?id=3538
6. Леонов С.А., Огрызко Е.В., Зайченко Н.М.,О некоторых особенностях травматизма в Российской Федерации// электронный научный журнал "Социальные аспекты здоровья населения", №3 2009 (11) 
7. Немсадзе В.Н, Выборнов Д.Ю. Детский травматизм как социальная проблема //Материалы 6-го конгресса педиатров России. М., 2000. С. 17-19
8. Неотложные состояния и экстренная медицинская помощь, справочник, под ред. акад. Е. И. Чазова, М., 1998
9. Ожоги// Информационный бюллетень Всемирной организации здравоохранения N365; 05, 2012 г. http://www.who.int/mediacentre/factsheets/fs365/ru/index.html