Методична розробка складена доцентом Гуменюк А.Ф
А) Студент повинен знати
- визначення понять "протеїнурія" та її типи, "лейкоцитурія","гематурія", "циліндрурія".
- об'єм лабораторних, інструментальних та променевих методів дослідження, що
використовуються в діагностиці захворювань нирок;
- зміни в клінічному аналізі крові, біохімічних аналізах, загальному та інших аналізі сечі
при сечовому синдромі;
- значення ультразвукового обстеження, внутрішньовенної урографії, комп'ютерної
томографії, радіоізотопної ренографії, сканування, пункційної біопсії в разі проведення
диференційної діагностики при сечовому синдромі при різних захворюваннях нирок;
- тактику ведення хворих в залежності від причини сечового синдрома: існуючі стандарти
лікування: диференційовану терапію (медикаментозне та немедикаментозне лікування),
первинну та вторинну профілактику, прогноз та працездатність.
Б) Студент повинен вміти
- зібрати анамнез та провести детальне фізичне обстеження хворого із захворюваннями
нирок;
- визначити об'єм додаткових методів дослідження при конкретному захворюванні нирок;
- аналізувати дані лабораторних, інструментальних та променевих методів дослідження
нирок;
- враховуючи дані обєктивно, лабораторних, інструментальних та променевих методів
дослідження, поставити клінічний діагноз та призначити диференційоване лікування;
- визначити об'єм та частоту призначення додаткових методів обстеження для
подальшого спостереження та диспансеризації хронічних захворювань нирок;
- призначити необхідну підтримуючу терапію за необхідності, визначити можливість
санаторно-курортного лікування у кожному конкретному випадку.
ІІІ. Завдання для самостійної роботи під час підготовки до заняття
Теоретичні питання до заняття
- Дати визначення поняття «сечовий синдром»
- Які види протеїнурії ви знаєте?
- Які види гематурії та піурії ви знаєте?
- Які види циліндрурії та її причини ви знаєте?
- Перерахувати захворювання нирок, при яких розвивається сечовий синдром.
- Перерахуйте сучасні методи функціонального дослідження нирок
- Які лабораторні аналізи використовують для диф. діагностики сечового синдрому?
- Визначте тактику ведення хворих в залежності від причини сечового синдрома: існуючі стандарти лікування: диференційовану терапію (медикаментозне та немедикаментозне лікування)
- Які рекомендації міжнародних експертних груп з попередження прогресування хронічних захворювань нирок діють в даний час?
- Перелічити ряд загальних положень, на яких побудовано лікування запальних захворювань нирок.
- Перерахувати 6 груп (основних) антигіпертензивних препаратів.
- Назвіть механізм дії інгібіторів АПФ.
- При яких клінічних ситуаціях застосування інгібіторів АПФ протипоказано?
- Назвіть 2-3 препарати з групи блокаторів рецепторів ангіотензину II (БРА), поясніть механізм їх дії.
- Особливості призначення сечогінних при патології нирок.
- Які антибіотики і хімічні антибактеріальні препарати слід призначати при запальних захворюваннях нирок?
- Які особливості антибіотикотерапії при порущенні функції нирок?
- Які особливості дієти хворих з сечовим синдромом?
- Як здійснюється первинна та вторинна профілактика при запальних захворюваннях нирок?
- Особливості диспансерного спостереження хворих з сечовим синдромом?
- Прогноз та працездатність при сечовому синдромі?
Практичні роботи, які виконуються на занятті.
Заняття проводиться у вигляді самостійної роботи студентів. Студентів розподіляють на групи по кількості підібраних хворих (по 3-4 чол.). Кожному студенту пропонується завдання по збору анамнезу дотримуючись систематизації скарг, хронології перебігу захворювання. з урахуванням деонтологічних принципів спілкування з хворими з патологією нирок. Викладач контролює виконання роботи студентами біля ліжка хворого, правильність фізикального обстеження хворих, акцентує увагу на закріпленні студентами практичних навичок по пальпації нирок, виявленню супровідних зовнішніх та ін. симптомів хронічної ниркової недостатності.
Далі відбувається обговорення результатів обстеження хворих, Студенти самостійно складають план додаткових методів дослідження, дають оцінку результатам проведених досліджень за матеріалами історій хвороб. На занятті демонструються типові аналізи: загальний аналіз крові, біохімічний аналіз крові з результатами проб на креатинін, сечовину, холестерин, тригліцериди, білковий спектр, електролітний склад, загальний аналіз сечі, аналіз сечі по Зімницькому, тристаканна проба. Надаються результати та зображення при УЗД дослідженні, скануванні нирок, радіоізотопній ренографії, КТ, МРТ, урограми оглядові та екскреторні.
На основі комплексної оцінки клініко-лабораторних та інструментальних даних студент формулює попередній діагноз, який обговорюється, доповнюється всіма студентами групи, корегується викладачем та записується до нотаток.
Кожному студенту окремо пропонується скласти план необхідних додаткових обстежень хворого та призначити лікування відповідно встановленому діагнозу. Обговорюється питання прогнозу, працездатності, подальшого диспансерного спостереження за хворим.
ІV. Зміст теми
Під сечовим синдромом розуміють ряд ознак, що виявляються окремо або у сукупності при клінічному дослідженні сечі: протеїнурію, гематурію, лейкоцитурію і циліндрурію. Виділення цих симптомів у синдром певною мірою умовно, оскільки вони не об'єднані загальним патогенезом. Гематурія, протеинурия і лейкоцитурия можуть бути провідними, іноді єдиним симптомом захворювання, але частіше вони зустрічаються в різних сполученнях, що також має визначене діагностичне значення.
Протеїнурія – виділення білка з сечею. Патологічною вважається протеїнурія, коли втрата білка з сечею перевищує нормальний рівень (30-100 мг/добу). Відомо, що виділення білків з сечею збільшується з віком, а також при стресових станах та фізичному навантаженні. Основними ознаками попадання білків в сечу у великій кількості є:
1) збільшення проникливості гломерулярного фільтру для білків плазми;
2) порушення канальцевої реабсорбції профільтрованих білків;
3) збільшення вмісту нормальних або патологічних білків у крові;
4) зміна ниркової гемодинаміки;
5) поступлення в канальцеву рідину у великій кількості білків епітелію та сечовивідних шляхів.
Види протеїнурій:
1. Фізіологічна
1) Функціональна (минуча)-під впливом різних факторів: охолодження, фізичної або нервової напруги, довготривала інсоляція). Вона ще називається фізіологічною, або доброякісною.
2) Аліментарна – з’являється іноді після вживання великої кількості білкової їжі.
3) Центрогенна – при епілепсії, струсі мозку.
4) Емоційна – під час іспитів.
5) Пальпаторна – виділення білка з сечею при енергійній та довготривалій пальпації живота та ділянки нирок.
6) Робоча (маршева) - після великого фізичного навантаження або протеінурія напруги.
7) Ортостатична.
2. Патологічна протеінурія.
Протеїнурія - один з основних симптомів в нефрології, може бути селективною або неселективною. Селективна протеїнурія характеризується виділенням через нирки білків з низькою молекулярною масою, в основному альбумінів.
Протеїнурія може бути справжня (ниркова) і позаниркова. Справжньою протеїнурією може бути клубочкова (гломерулярна), обумовлена підвищеною проникливістю базальної мембрани капілярів клубочка для білкових молекул, а також порушенням реабсорбції білка в канальцевому відділі нефрона.
Клубочкова протеїнурія - спостерігається при більшості захворювань нирок – гломерулонефриті, амілоїдозі, діабетичному гломерулосклерозі, тромбозі ниркових вен, при недостатності кровообігу.
Канальцева протеїнурія – пов'язана з втягненням у патологічний процес тубуло-інтерстиційної тканини нирок. Характерною ознакою тубулярної протеїнурії являється переважання b2-макроглобулінів над альбумінами, а також відсутність високомолекулярних білків.
Вона може спостерігатися при хронічному тубуло-інтерстиційному гломерулонефриті, пієлонефриті, вроджених тубулопатіях, хронічному відторгненні трансплантату, гострому канальцевому фіброзі.
Протеїнурія переповнення. Розвивається при підвищеному утворенні низькомолекулярних білків (легких ланцюгів імуноглобулінів, гемоглобіна, міоглобіна). Поряд з екскрецією фрагментів імуноглобілінів зростає виведення альбумінів. Крім цього, легкі ланцюги, які називають ще білком Бенс-Джонса, можуть виявитись токсичними для клітин ниркових канальців, знижуючи таким чином реабсорцію альбуміна. Протеїнурія переповнення може бути при множинній мієломі, макроглобулінемії, хворобі важких ланцюгів. Секреторна протеїнурія може бути викликана підвищеним надходженням білка в сечу з епітеліальних клітин ниркових канальців, або нижніх сечових шляхів.
Гематурія – одна з найбільш постійних і частих ознак сечового синдрому. За інтенсивністю розрізняють макро- і мікрогематурію, за характером – ініціальну (на початку акта сечовипускання), термінальну (в кінці акту сечовипускання) і тотальну.
По клінічних особливостях розрізняють гематурію рецидивуючу і стійку, больову і безбольову. Гематурія може бути ізольована і поєднуватися з протеїнурією, альбумінурією, абактеріальною лейкоцитурією, циліндрурією. Патогенез гематурії: підвищення проникливості капілярів клубочків, крововилив в клубочки у зв'язку з розривом капілярів, ниркова внутрішньосудинна коагуляція.
Причини гематурії:
- позаниркові, часто пов'язані з порушенням згортання крові;
- ренальні;
- обумовлені ураженням сечовидільних шляхів.
В останньому випадку одночасно з гематурією спостерігається лейкоцитурія і дизуричні прояви. Гемоглобінурія зустрічається при масивному гемолізі (гемолітична анемія, переливання несумісної крові, малярії, отруєнні гемолітичними отрутами – фенолом, бертолетовою сіллю, отруйними грибами, пароксизмальній нічній гемоглобінурії, синдромі тривалого розчавлення, алкогольній поліміопатії.
Рецидивуюча гематурія є одним із показників для біопсії нирок.
Ізольована гематурія спостерігається при IgA-нефропатії – хворобі Берже, яка проявляється приступами макрогематурії з тупим болем у попереку, рецидивуючими на фоні фарингиту.
Самою серйозною причиною гематурії є пухлини сечостатевого тракту, перш за все, сечового міхура і з найбільш частих – сечокам'яна хвороба.
При мікроскопії сечі еритроцити можуть бути незміненими і зміненими.
Підвищення кількості еритроцитів (макро- та мікрогематурія) спостерігається при: гострих та хронічних дифузних нефритах; вогнищеві нефрити; туберкульоз нирок; пієлонефрити; інфаркт нирок; недостатність кровообігу з значними застійними явищами; сечокам”яна хвороба (гематурія посилюється після приступу); злоякісні новоутворення нирок; травми нирок та сечовивідних шліхів; пієліт, цистит, уретрит, гіпертофія простати; при прийомі алопуринолу, амфотерицину В, антикоагулянтів, ацетилсаліцилової кислоти, колхіцину, циклофосфаміду, індометацину, леводопи, пеніцилінів, рентгеноконтрасних речовин, сульфаніламідних препаратів, фенолів.
Визначення в свіжій сечі вилужених еритроцитів вказує на ниркове походження гематурії. Наявність циліндрів та білку підтверджує гематурію ниркового походження.
Підвищення вмісту лейкоцитів: практично всі захворювання нирок та сечостатевої системи; піурія (цистит, уретрит, простатит, пієліт); канальцевоінтерстиційний нефрит; вовчаковий нефрит; пієлонефрит; туберкульоз нирок; гломерулонефрит; нефрози; нефросклерози; лихоманковий стан; фізичні вправи; більш 50 лейкоцитів в полі зору характерні для гострої інфекції. При прийомі алопуринолу, ампіциліну, аспірину, героїну, солей заліза, канаміцину, леводопи, метициліну також підвищується кількість лейкоцитів.
Циліндриможуть спостерігатись при різних захворюваннях нирок - гіалінові: 0-1 в полі зору. Підвищення вмісту гіалінових циліндрів: всі захворювання нирок, при яких спостерігається клубочкова протеінурія; лихоманковий стан; інтенсивне фізичне перевантаження; лікування діуретиками; гіпертензія; гострий пієлонефрит; застійна серцева недостатність.
Еритроцитарні циліндри в нормі не визначаються.
Підвищення вмісту еритроцитарних циліндрів: наявність таких циліндрів вказує на патологію клубочків, а саме спостерігається при: гострому післястрептококовому гломерулонефриті; швикопрогресуючому гломерулонефриті; периартеріїті; підгострому бактріальному ендокардиті; синдромі Гудпасчера; інфаркті нирки; тромбозі ниркової вени; злоякісній гіпертонії.
Лейкоцитарні циліндри в нормі не визначаються. Підвищення вмісту лейкоцитарних циліндрів: присутність цих циліндрів відображає канальцево-інтерстиційне ураження нирок – пієлонефрит, вовчаковий нефрит.
Зернисті циліндри в нормі не визначаються.
Підвищення вмісту зернистих циліндрів спостерігається при:
- активному гломерулонефриті;
- діабетичній нефропатії;
- пієлонефриті;
- вірусних захворюваннях;
- отруєнні свинцем;
- амілоідозі;
- злоякісній гіпертензії;
- інтенсивному фізичному навантаженні;
- лихоманковому стані;
- вуглеводій дієті.
Воскоподібні циліндри в нормі не визначаються.
Підвищення вмісту воскоподібних циліндрів спостерігається при:
- нирковій недостатністі;
- амілоїдозі;
- широкі воскоподібні циліндри є характерними для важких хронічних уражень нирок.
Епітеліальні циліндри в нормі не визначаються.
Підвищення вмісту епітеліальних циліндрів спостерігається при:
- гострому нефрозі ниркових канальців;
- вірусних захворюваннях;
- отруєннях солями важких металів;
- інтоксикації етиленгликолем або саліцилатами;
- амілоідозі.
Жирові циліндри в нормі не визначаються. Підвищення вмісту жирових циліндрів спостерігається при:
- нефротичному синдромі;
- масивній травмі хребта.
Змішані циліндри в нормі не визначаються. Підвищення вмісту змішаних циліндрів спостерігається при наявності канальцево- інтерстиційного ураження нирок.
Сечовий синдром (Диф. діагностика)
I. Протеінурія
1. Протеінурія переповнення: мієломна хвороба, макроглобулінемія Вальденстрема
2. Гломерулярна протеїнурія: гострий гломерулонефрит, хронічний гломерулонефрит, враження нирок при дифузних захворюваннях сполучної тканини, амілоідоз нирок, гіпертонічна хвороба, застійна нирка
3. Канальцева протеїнурія: інтерстиціальний нефрит, пієлонефрит, синдром Фаншоні
4. Протеїнурія при захворюваннях сечовивідних шляхів:
сечокам¢яна хвороба, цистіт, простатит, уретрит
5. Функціональна протеїнурія: ортостатична, ідіоматична, “маршева”, при лихоманці
II. Гематурія
1. Хвороби нирок: дифузні – гострий та дифузний гломерулонефрит, дифузні захворювання сполучної тканини, тромбоз ниркових вен, гіпертонічна хвороба, нефросклероз; вогнищеві – травма, пухлини, інфаркт, туберкульоз
2. Хвороби сечовивідних шляхів: сечокам¢яна хвороба, гідронефроз, пухлини сечового міхура, камені сечового міхура, геморагічний цистіт, туберкульозний цистіт, простатит, рак простати, уретрит.
3. Геморагічний діатез: геморагічний васкуліт, гемофілія
III. Лейкоцитурія
1. Ниркова (лімфоцити): гострий гломерулонефрит, нефротичний синдром, амілоїдоз
2. Позаниркова ( нейтрофіли): пієлонефрит, пієліт, цистит, уретрит, простатит
Діагностика при сечовому синдромі
Лабораторна діагностикає однією з найбільш доступних і широко застосовуваних. Крім загального аналізу сечі у диф. діагностиці захворювань сечовидільної системи використовують аналіз сечі по Нечипоренко, Амбюрже, Зимницькому, визначення добової протеїнурії, бактеріальне дослідження сечі. Оскільки лейкоцитурія може мати різні джерела, використовують і трьох- чи двухстаканну пробу. Переважним джерелом лейкоцитів (еритроцитів, бактерій, солей, білка) у першій порції сечі звичайно є уретра (у жінок – також і зовнішні статеві органи), в останній – шийка сечового міхура. Виражена лейкоцитурія у всіх порціях, як правило, викликана активним запальним процесом у нирках (пієлонефритом). Посів сечі - теоретично майже ідеальний для виявлення збудника і підбора адекватного антибактеріального препарату. У реальній клінічній практиці цьому перешкоджає ряд об'єктивних причин.
Крім загального аналізу крові використовують аналіз крові на активність запального процесу (загальний білок і білкові фракції, СРБ, серомукоид, сіалові кислоты, фібриноген, ДФА-пробу), аналіз крові на сечовину та креатинін, ліпідний спектр крові, коагулограму, електроліти крові, ревматоїдний фактор, LE-клітини, серологічні показники: антистрептококові антитіла, маркери вірусних гепатитів В та С, антитіла до БМК, антинуклеарний фактор.
Інструментальні методи діагностикивключають ультразвукові, рентгенологічні, радіонуклідні методи, рідше – ендоурологічну техніку (цистоскопія й ін.).
Ультразвукове дослідження (УЗД) в останні роки відсунуло на другий план рентгенологічні методи, що програють йому через променеве навантаження, необхідності введення рентгеноконтрастних речовин і ряду інших причин. При УЗД в хворих з пієлонефритом можна спостерігати розширення ниркової миски, огрубіння контуру чашечок, неоднорідність паренхіми з ділянками її рубцювання (останнє звичайно визначається лише через роки хронічного перебігу). До відстрочених проявів відносять деформацію контуру нирки, зменшення її лінійних розмірів і товщини паренхіми, що, однак, не цілком специфічно і може спостерігатися при інших нефропатіях. Так, при гломерулонефриті рубцювання і зморщування завжди досить симетричні, тоді як при пієлонефриті навіть двобічний процес може характеризуватися асиметрією змін. УЗД дозволяє виявити супутні уролітіаз, НСР, нейрогенний сечовий міхур, полікістоз нирок, обструктивну уропатію (для діагностики якої може застосовуватися контрастування сечовивідних шляхів) і деякі інші стани, що є причиною чи підтримують хронічний перебіг пієлонефриту.
Оглядова рентгенографія сечової системи недостатньо інформативна: вона лише дозволяє ідентифікувати положення і контури нирок (якщо їх не закривають тіні петель кишечнику) і рентгенопозитивні конкременти. У той же час рентгеноконтрастні методи мають переваги перед УЗИ в частині візуалізації сечовивідних шляхів, виявлення обструктивної уропатії, сечових затікань і в ряді інших ситуацій.
Як і при УЗД, рентгенологічна картина при хронічному пиелонефриті також не цілком специфічна і полягає в огрубінні, деформації чашечок, дилатації і гіпотонії миски, деформації контурів нирки і витонченні паренхіми.
Комп'ютерна томографія може застосовуватися для діагностики пієлонефриту, але не має істотних переваг перед УЗИ. Вона використовується в основному для диференціації з пухлинними процесами.
Радіонуклідні методи.Вважається, що радіонуклидні методи дозволяють ідентифікувати функціонуючу паренхіму, відмежовуючи ділянки рубцювання, що має диференційно-діагностичне і прогностичне значення.
Біопсія нирки.
Детально тактику ведення хворого в залежності від причини сечового синдрому дивись
у протоколах надання медичної допомогихворим на пієлонефрит, тубуло- інтерстиціальний нефрит гострий та хронічний гломерулонефрит з сечовим синдромом
Деякі особливості лікування пієлонефриту.
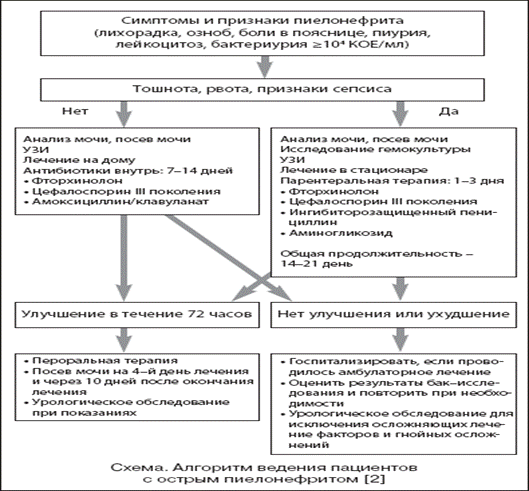
При хронічному пієлонефриті лікування повинне передбачати наступні основні
заходи:
1) усунення причин, що викликали порушення пасажу сечі або ниркового кровообігу, особливо венозного;
2) призначення антибактеріальних засобів або хіміопрепаратів з урахуванням даних антибіотикограми;
3) підвищення імунної реактивності організму.
Відновлення відтоку сечі досягають, перш за все, застосуванням того або іншого виду хірургічного втручання (видалення аденоми передміхурової залози, каменів з нирок і сечових шляхів, нефропексія при нефроптозі, пластика сечовипускального каналу і ін.). Нерідко після цих оперативних втручань вдається порівняно легко одержати стійку ремісію захворювання і без тривалого антибактеріального лікування. Без відновленого в достатній мірі пасажу сечі застосування антибактеріальних препаратів звичайно не дає тривалої ремісії захворювання.
Антибіотики і хімічні антибактеріальні препарати слід призначати з урахуванням чутливості мікрофлори сечі хворого до антибактеріальних препаратів. До отримання даних антибіограми призначають антибактеріальні препарати,що володіють широким спектром дії. Лікування при хронічному пієлонефриті систематичне і тривале (не менш 1 року). Первинний безперервний курс антибактеріального лікування складає 6–8 тижнів, оскільки протягом цього часу необхідно добитися придушення інфекційного агента в нирці і запобігти утворенню рубцевої сполучної тканини. За наявності хронічної ниркової недостатності призначення нефротоксичных антибактеріальних препаратів повинне проводитися під постійним контролем їх фармакокінетики (концентрації в крові і сечі). За наявності госпітального штаму збудника високоефективним є використання цефалоспоринів ІІІ – IV поколінь – цефтазидину (форте) або цефепіму (максимум) з дотриманням бактерицидної дози: по 2г 2 рази на день разом з препаратом з групи фторхінолонів (офлоксацин, ципрофлоксацин, левофлоксацин). Тривалість застосування одного препарату становить тиждень, для хінолінів до 2 – х тижнів.
Не рекомендується поєднувати цефалоспорини та аміноглікозиди через підвищення нефротоксичності. Недоцільне застосування еритроміцину, роваміцину, мідекаміцину, норфлоксацину, максифлоксацину через відсутність або низьку їх концентрацію в сечовивідних шляхах чи паренхімі нирок. Рідко застосовується при лікуванні інфекції сечовивідних шляхів пеніциліни І – ІІ генерації, та цефалоспорини І генерації.
Після досягнення у хворого стадії ремісії захворювання антибактеріальне лікування слід продовжувати переривистими курсами. Терміни перерв в антибактеріальному лікуванні встановлюють залежно від ступеня ураження нирки і часу настання перших ознак загострення захворювання, тобто появи симптомів латентної фази запального процесу.
При зниженні показників гуморальної і клітинної ланок імунітету застосовують різні имуномодулюючі препарати.
Загальні принципи лікування хронічних прогресуючих захворювань нирок
1. Етіологічна терапія.
По можливості елімінації етіологічних факторів при різних нефропатіях: бактеріальних, вірусних, токсичних.
2. Патогенетична терапія.
Препарати, що впливають на імунне запалення.
Глюкокортикостероїди. Цитостатичні препарати. Алкілуючі агенти (циклофосфамід і хлорбутін). Методи терапії, прийом всередину, внутрішньовенна «пульс»-терапія. Селективні імуносупресорів. Циклоспорин.
Антикоагулянти, антиагреганти.
3. Нефропротективная терапія.
Групи ліків з передбачуваною і доведеним нефропротективным дією: ІАПФ та блокаторів рецепторів ангіотензину II 1 типу. Антагоністи кальцію з нефропротективными властивостями. Інші антигіпертензивні препарати з передбачуваним нефропротективным дією.
Корекція ліпідних, пуринових порушень. Вплив інгібіторів гідроксіметілглютаріл-КоА редуктази на прогресування нефросклерозу. Нефропротективные властивості гепаринів.
Особливості фармакокінетики препаратів у хворих з порушеною функцією нирок. Небезпека поліпрагрмазіі.
4. Симптоматична терапія.
Значення немедикаментозних методів лікування (режим, дієта, питний режим). Роль дієти в гальмуванні прогресування ниркової недостатності і профілактики її метаболічних ускладнень. Основні принципи дієтотерапії в нефрології. Завдання дієти у хворих зі зниженою функцією нирок.
Діуретики. Білкові препарати для парентерального введення. Кетостеріл.
Корекція остеопатії. Лікування анемії.
5. Ектракорпоральние методи лікування
Плазмаферез. Гемо і іммуносорбція. Ультрафільтрація.
Поєднані методи лікування.
Подальше ведення хворих.
Дотримання режиму – виключення переохолоджень, стресів, фізичного перевантаження.
Дієта – стіл № 7.
Завершення/продовження медикаментозного лікування.
Фітотерапія – відвари шипшини, чорноплідної горобини.
Спостереження протягом року: щоквартально вимірювання АТ, загальний аналіз крові,
загальний аналіз сечі, добова протеїнурія (при нефротичному синдромі), концентрація
креатиніну і/або сечовини у сироватці крові.
Санаторно-курортне лікування у період ремісії (кліматичні фактори).
Санація та усунення вогнищ інфекції.
Працевлаштування на роботу, не пов’язану із переохолодженням, фізичними перевантаженнями, стресами.
Направлення на МСЕК (при тривалій активності хронічного ГН, важкому нефротичному синдромі і АГ).
Диспансерне спостереження проводиться нефрологом поліклініки для встановлення
характеру перебігу захворювання (стабільний, прогресуючий ) на підставі періодичних
(двічі на рік) оглядів хворого, динаміки аналізів сечі, крові, визначення функціона
льного стану нирок. Необхідно звільнити хворого від щеплень, введення g-глобуліну,
рекомендувати зменшити фізичні та психічні перевантаження, проводити санацію
хронічних вогнищ інфекції.
Тривалість диспансерного спостереження після гострого інтерстиціального
нефриту 5 років. Обов'язково слід обстежувати хворого після респіраторних інфекцій,
травм, переохолоджень тощо. Хворим протипоказана праця у шкідливих умовах. Після
гострого ТІН доцільне звільнення від перевантажень і забезпечення щадного режиму не
менше як на 3—4 міс. Працездатність у хворих, які одужали, повністю відновлюється.
У разі ХНН частота обстежень хворого збільшується до 4—6 разів на рік.
VIІ. Додатки.
Матеріали для самоконтролю:
6. Тести визначення базисних знань.
1. Для якого захворювання найбільш характерна лейкоцитурія:
1) пієлонефриту;
2) паранефриту;
3) гострого гломерулонефриту;
4) амілоїдозу нирок;
5) раку сечового міхура?
2. Які зміни в сечі характерні для хронічного пієлонефриту:
1) гематурія та циліндрурія;
2) лейкоцитурія, протеїнурія;
3) циліндрурія;
4) гематурія та бактеріурія;
5) еритроцитурія, циліндрурія, протеїнурія?
3. Уратурія — наявність у сечі великої кількості солей:
1) щавлевої кислоти;
2)сечової кислоти;
3) фосфорної кислоти;
4) гіпурової кислоти.
4. Питома вага сечі здорової людини становить:
1) 1,000—1,005;
2) нижче ніж 1,015;
3) вище ніж 1,030;
4)1,005—1,030.
5. Вміст лейкоцитів в осаді сечі здорової людини (в полі зору):
1) до 40—60;
2) не містить зовсім;
3)5-10;
4) 100 і більше.
6. Вилужені еритроцити в осаді сечі з'являються в разі:
1) нирковокам'яної хвороби;
2) циститу;
3) пієлонефриту;
4) гломерулонефриту.
7. Що таке дизурія:
1) знижена питома вага сечі;
2) виділення сечі переважно вночі;
3) розлади сечовиділення;
3) наявність глюкози в сечі;
4) часте виділення сечі?
8. Повне припинення виділення сечі називається:
1) олігурією;
2) поліурією;
3) анурією;
4) ніктурією.
9. Для якого захворювання характерна тривала поліурія з високою питомою вагою сечі:
1) серцевої недостатності;
2) ниркової недостатності;
3) цукрового діабету;
4) пієлонефриту;
5) отруєння нефротоксичними речовинами
10. Тріада симптомів, характерна для синдрому пієлонефриту:
1) лихоманка, еритроцитурія, гіпертензія;
2) лихоманка, біль у попереку, лейкоцитурія;
3) гіпостенурія, азотемія, сопор;
4) полакіурія, еритроцитурія, дизурія.
11. Для якого захворювання характерний синдром ниркової коліки:
1) пієлонефриту;
2) цукрового діабету;
3) сечокам'яної хвороби;
4) туберкульозу нирок?
12. Додаткове обстеження, що допомагає в діагностиці синдрому ниркової коліки:
1) проба за Нечипоренком;
2) проба за Зимницьким;
3) екскреторна урографія;
4) сканографія нирок.
13. Для якого синдрому характерна ніктурія:
1) гломерулонефриту;
2) пієлонефриту;
3) серцевої декомпенсації?
4) цукрового діабету?
14. Поліурія:
1) добовий діурез менше ніж 1л;
2) денний діурез менше ніж 2л;
3) нічний діурез більше ніж 1л;
4) добовий діурез менше ніж 2л;
5) добовий діурез більше ніж 2л.
15. Для якого синдрому характерна наявність у сечі клітин Штернгаймера—Мальбіна:
1) гломерулонефриту;
2) пієлонефриту;
3) нефротичного синдрому;
4) сечокам'яної хвороби?
16. Відсутність різниці показників питомої ваги сечі протягом доби і фіксація її на низьких
цифрах називається:
1) полакіурією;
2) дизурією;
3) гіпоізостенурією;
4) гіпостенурією.
17. Під час дослідження сечі за методом Аддіса—Каковського визначають:
1) кількість формених елементів у добовій сечі;
2) клітини Штернгаймера—Мальбіна;
3) кількість формених елементів в 1 мл сечі;
4) наявність жовчних пігментів.
18. Якщо в аналізі сечі спостерігається лейкоцитоз (50—-60 лейкоцитів у полі зору), який аналіз
треба додатково призначити для уточнення його причини:
1) аналіз сечі з пробою двох склянок (пробою Томпсона);
2) аналіз сечі за Адцісом—Каковським;
3) аналіз сечі за Нечипоренком;
4) аналіз сечі на вміст глюкози;
5) аналіз сечі на жовчні пігменти?
19. Відносні протипоказання для проведення проби Зимницького?
1) значна глюкозурія;
2) пороки серця;
3) прийом сечогінних препаратів;
4) високий артеріальний тиск.
20.За допомогою якого дослідження можна встановити локалізацію патологічного процесу в органах сечовиділної системи?
1) посів сечі на флору;
2) загальний аналіз сечі;
3) тристаканная проба Томпсона.
Зразки тестових завдань «КРОК-2» (без відповідей)
1. У жінки 45-ти років після переохолодження гостро з’явився біль в надлобковій та
поперековій ділянці, різі в кінці сечовипускання, хибні позиви до сечовипускання.
Сеча мутна, з домішками крові. Доктор припустив наявність інфекції сечових шляхів.
Які лабораторні дані більш характерні для цього захворювання?
A Лейкоцітурія, макрогематурія
B Макрогематурія
C Підвищення рівню креатинину та сечовини крові
D Протеїнурія менш за 3,0 на добу
E Протеїнурія більш за 3,0 на добу
2. Хвора 36 років, захворіла гостро. Захворювання почалось з високої температури тіла, ознобу, профузного поту. З’явилися тупі болі в поперековому відділі, неприємні відчуття при сечовиділенні, часте сечовиділення. Об’єктивно: відмічається напруження м’язів поперекового відділу, позитивний симптом Пастернацького з обох сторін. В загальному аналізі сечі 1,6 % білка, лейкоцити на все поле зору, значна бактеріурія (більше 100 000 бактерій в 1 мл. сечі). Ваш попередній діагноз:
А. Загострення хронічного пієлоніфріту
В. Гострий гломерулонефрит.
С.Гострий пієлонефрит.
D. Гострий цистит.
Е. Сечокам’яна хвороба.
3. Хворий 47 років з перебігом хвороби, за клініко-лабораторними характеристиками схожої на хронічний пієлонефрит. Який з наведених методів є найінформативнішим для підтвердження вірогідного діагнозу?
А. Оглядова рентгенографія
В. Екскреторна урографія
С. Цистоскопія
Д. Ультразвукове дослідження нирок
Е. Комп'ютерна томографія
4.Чоловік 35 років хворий на хронічний пієлонефрит. Сечовина крові 7,5 ммоль/л, креатинін крові - 0,128 ммоль/л. За пробою Зимницького - гіпо- ізостенурія. Яка з функцій нирок у даного хворого постраждала найбільше?
А. Фільтраційна
В. Концентраційна
С. Азотовидільна
Д. Еритропоетична
5. Яка з наведених ознак дозволяє відрізнити лейкоцитурію ниркового походження від лейкоцитурії при циститі та/чи уретриті?
А. Лейкоцитурія 12*10^6/мл сечі при дослідженні за Нечипоренком
В. Коливання відносної густини сечі від 1005 до 1020 при пробі Зимницького
С. Наявність в сечі лейкоцитарних циліндрів та/чи гіалінових циліндрів
Д. Жодна з наведених ознак не характерна для лейкоцитурії ниркового походження
6. Хворий 29 років, після перенесеної ангіни через 2 тижні помітив набряки обличчя , слабість зниження працездатності. Поступово з’явились задишка спокою і навантаження, набряки нижніх кінцівок, поперекового відділу хребта. Об’єктивно: блідість шкірних покровів, послабленість серцевих тонів, гідроторакс, анасарка. АТ-130/80 мм рт. ст. Питома вага сечі 1021, білок 9г/л, еритроцити 20-30 в полі зору, гіалінові циліндри -46 в полі зору. Ваш попередній діагноз:
А. Загострення хронічного гломерулонефриту.
В. Гострий пієлонефрит.
С. Серцева недостатність.
D. Гострий гломерулонефрит.
Е. Мікседема.
7. У хворої 22 років, після переохолодження з’явилися болі в поперековій ділянці, мутна сеча, підвищення температури тіла до 38,8С. У крові лейкоцитоз 13,2*109/л, зсув лейкоцитної формули вліво. У сечі білок 0,33г/л, лейкоцити 30-40 в полі зору, місяцями покривають поле зору. Виберіть найбільш оптимальну емпіричну антибактеріальну терапію:
А. Напівсинтетичні пеніциліни.
В. Прості пеніциліни.
С. Тетрациклін.
D. Протитуберкульозні препарати.
Е. Макроліди.
8.Хвора 68-ми років скаржиться на підвищення температури до 38,3 C, гематурію.
ШЗЕ- 55 мм/год. Антибактеріальна терапія не ефективна. Який діагноз можливо
припустити?
A Рак нирок
B Полікістоз нирок
C Амілоідоз нирок
D Сечокам'яна хвороба
E Хронічний гломерулонефрит
9. Хвора 42 р. поступила із скаргами на ниючий біль в попереку, більше справа, інколи
підвищення температури тіла до субфебрильних цифр, головний біль. 10 років назад
під час вагітності у пацієнтки був приступ болю в правій половині попереку, який
супроводжувався ознобом, різким підвищенням температури. 5 років назад було
відмічено підвищення АТ до 200/110 мм рт.ст. В аналізі сечі: білок - 0,99 г/л,
лейкоцити - 10-15, еритроцити - 2-4, циліндри гіалінові 1-2 в полі зору. Креатинін
сироватки крові - 102 мкмоль/л. Який з діагнозів найбільш вірогідний у даної хворої?
A Хронічний пієлонефрит
B Хронічний гломерулонефрит
C Туберкульоз нирок
D Амілоїдоз нирок
E Гіпертонічна хвороба
10. Жінка 28 років звернулася до лікаря із скаргами на набряклість обличчя, пастозність
ніг, іноді відмічає сечу кольору "м'ясних помиїв". У підлітковому віці часто
хворіла на ангіни. Об'єктивно: бліді шкірні покриви, температура - 36,8°С,
пульс - 68 за хв., ритмічний. АТ- 170/110 мм рт.ст. Які зміни в сечі найбільш вірогідні?
A Протеїнурія, гематурія, циліндрурія
B Підвищення відносної щільності, гематурія, бактеріурія
C Зниження відносної щільності, протеїнурія, мізерний сечовий осад
D Еритроцитурія і уринозурія
E Зниження відносної щільності, протеїнурія
11. Хворий 58 років скаржиться на слабкість, набряки ніг, задишку, анорексію. Протягом
багатьох років хворіє на хронічний бронхіт. Останні 5 років відмічає посилення
виділення харкотиння, часто гнійного характеру. Об'єктивно: ЧСС - 80 уд. за хв., АТ -
120/80 мм рт.ст. Розповсюджені набряки, шкіра бліда, суха, тургор знижений. При
дослідженні сечі виявлені значна протеінурія, циліндрурія. Вкажіть найбільш
вірогідний патологічний процес у нирках.
A Амілоїдоз нирок
B Хронічний гломерулонефрит
C Хронічний пієлонефрит
D Інтерстиціальний нефрит
E Гострий гломерулонефрит
12. Хвора 46 років скаржиться на нападоподібні болі в правій поперековій області,
що віддають вниз живота, нудоту. Раніше подібного не було. На оглядовій
рентгенограмі органів черевної порожнини патологічних тіней не визначається.
На ультразвуковій сонограмме в збільшеній правій нирковій лоханці
визначається гиперэхогенне утворення діаметром близько 1.5 см, від якого
відходить "звукова доріжка". Який найбільш вірогідний діагноз?
A Камінь в нирці
B Пухлина нирки доброякісна
C Кіста в нирці
D Туберкульоз нирки
E Пухлина нирки злоякісна
13. Чоловік 23-х років скаржиться на наявність набряків обличчя, головні болі,
запаморочення, зменшення виділення сечі, бурий колір сечі. Наведені скарги
з'явились після перенесеного фарингіту. Об'єктивно: набряки на обличчі, шкірні
покриви бліді, Т - 37,4 С; ЧСС - 86/хв, АТ-170/110 мм рт. ст. Серцеві тони приглушені,
акцент ІІ тону над аортою. В загальному аналізі сечі найімовірніше буде
спостерігатись :
A Еритроцитурія, протеїнурія, гіалінові циліндри
B Лейкоцитурія, протеїнурія, епітеліальні циліндри
C Еритроцитурія, оксалатурія, еритроцитарні циліндри
D Еритроцитурія, лейкоцитурія, лейкоцитарні циліндри
E Гемоглобінурія, білірубінурія, зернисті циліндри
14. Хворий 23 роки звернувся в поліклініку зі скаргами на головний біль, погіршення зору,
задишку, одутлість обличчя, загальну слабкість, зменшення кількості виділеної за
добу сечі та забарвлення її типу “м'ясних зливів”. Три тижні тому переніс ангіну.
Об'єктивно: помірна блідість, обличчя одутле, повіки набряклі; серцева діяльність
ритмічна, І тон на верхівці ослаблений, систолічний шум. Пульс - 66/хв. АТ – 175/105
мм рт.ст. С-м Пастернацького слабко позитивний з обох боків. В аналізі сечі: білок
1,48 г/л, ер. – 35-40 в п/з, змінені; лейк. – 8-10 в п/з. Який діагноз є найімовірнішим?
A Гострий гломерулонефрит
B Есенціальна гіпертонія
C Інфекційно-алергічний міокардит
D Гострий пієлонефрит
E Амолотдоз
15. Хворий 36 років, без скарг, під час проходження профогляду перед працевлаштуванням здав сечу на загальний аналіз. Отримані результати: колір світло-жовтий; прозора; питома вага – 1008; рН – 6,5; білок – 0,6 г/л: ер. – 18-20 в п/з, змінені; лейк. – 2-3 в п/з; циліндри 2-3 в п/з, зернисті. Який найбільш імовірний діагноз?
AХронічний гломерулонефрит
B Гострий гломерулонефрит
C Хронічний пієлонефрит
D Амілоїдоз нирок
E Сечокам'яна хвороба
16. У чоловіка 25-ти років через 2 тижні після ангіни з'явилися набряки обличчя, помірний
біль в крижах. Об-но: температура 37,5^oC, АТ- 100/80 мм рт.ст. В сечі: ер.- свіжі до
100 в п/з, білок - 2,20 г/л, гіалінові циліндри - до 10 в п/з, відносна щільність - 1020.
Який найбільш вірогідний діагноз?
AГострий гломерулонефрит
B Рак нирки
C Гострий пієлонефрит
D Сечокам'яна хвороба
E Хронічний гломерулонефрит
17. Хворий 53-х років звернувся до невропатолога зі скаргами на біль в попереку. З
приводу радикуліту проведено курс фізіотерапевтичного лікування. Однак стан
хворого не покращився. Хворому проведено R-графію кісток хребта і таза, знайдено
остеопороз і значні кісткові "пробоїни". В крові помірна нормохромна анемія, в сечі -
протеїнурія. Загальний білок крові - 10,7 г/л. Про яке захворювання слід думати в
першу чергу?
AМієломна хвороба
B Сечокам'яна хвороба
C Гострий радикуліт
D Метастази у кістці
E Лімфогранулематоз
18. У хворої 30 років підвищилася температура тіла до 38,5 , з'явилися болі в дрібних
суглобах рук, а також набряки і еритема обличчя. У крові: Ер. - 2,6 Т/л; Нв - 98 г/л; Лейк. - 2 г/л; ШОЕ - 58 мм/год. В сечі: білок 3,1 г/л; Ер. 10-15 в п/з. Про яке захворювання можна думати в даному випадку?
A Системний червоний вовчак
B Сепсис
CСистемна склеродермія
D Вузликовий періартеріїт
E Гострий гломерулонефрит
19. Хворий 32 років скаржиться на масивні набряки ніг, попереки, задишку, кашель,
серцебиття, зниження зору. Хворіє біля 2-х місяців. Об'єктивно: ціаноз
обличчя. ЧД - 32/хв. В легенях крепітація, сухі хрипи. ЧСС - 110 /мін, АТ - 220/120
мм рт.ст. Серце: ритм галопу, систолічний шум на верхівці. Набряк передньої
черевної стінки, пальпація ускладнена. Перкуторно- печінка +5 см Набряки ніг. У
крові: Нв - 84 г/л. У сечі: білок- 5,2 г/л; еритроцити - 15-20 в п/зр, лейкоцити - 10-20
у п/зр. Який попередній діагноз?
A Швидкопрогресуючий гломерулонефрит
B Гострий гломерулонефрит, нефритичний синдром
C Інфекційний ендокардит, гломерулонефрит
D Гострий міокардит, Н II Б
E Хронічний гломерулонефрит, гіпертонічна форма
20. У хлопця 20-ти років при проходженні медичної комісії вперше виявлена протеїнурія
0,37 г/ добу, гематурія 15-25 ер. у п/ з, циліндрурія: гіалінові – 2-3 у препараті. Скарг
не було. В об’єктивному статусі зміни не виявлені. Азотовидільна функція нирок не
змінена. Який метод доcлідження допоможе встановити правильний діагноз?
A Пункційна біопсія нирок
B УЗД нирок
C Внутрішньовенна урографія
D Аналіз сечі по Нечіпоренко
E Імунологічні дослідження
Задачі до заняття
«Ведення хворого з сечовим синдромом», 6 курс
Задача №1
Хворий В. (45 років) скаржиться на непостійний тупий біль у поперековій ділянці, періодичне підвищення температури тіла до 38°С, під час яких його морозить. Хворіє протягом 2-х років. Об'єктивно: пальпується нижній полюс правої нирки, симптом Пастернацького праворуч позитивний. AT — 150/100 мм рт. ст. ШОЕ — 26 мм/год. Питома щільність сечі 1015, вміст білка — 1-2 г/л, у полі зору: 8-10 епітеліальних клітин, 30-40 лейкоцитів, 2-3 еритроцити, поодинокі гіалінові циліндри. В аналізі сечі за методом Нечипоренко: лейкоцити — 20000 у 1 мл; еритроцити —2000 у 1 мл; гіалінові циліндри — 280 у 1 мл.
- Про яке захворювання можна думати?
2. Які критерії постановки діагнозу?
3. Які додаткові дослідження потрібно виконати для постановки діагнозу?
Задача №2
Хворий на хронічний пієлонефрит скаржиться на загальну кволість, зниження працездатності, поганий апетит, ніктурію. Під час огляду звертає на себе увагу блідість шкірних покривів, набряки під очима. Хворий збуджений. Під час обстеження легень патологічних змін не виявлено. Під час аускультації серця тони ритмічні, над верхівкою І тон ослаблений, а над
аортою — акцент II тону. AT 160/110 мм рт. ст. Пульс 94 за 1 хвилину. Позитивний симптом Пастернацького з обох боків. Лабораторне дослідження показало, що у сечі- лейкоцитів 10 – 20 в полі зору, еритроцитів 0-3 в полі зору, білок – 1,235 г/л. В сироватці крові рівень сечовини —16,2 ммоль/л, креатиніну — 0,37 ммоль/л, клубочкової фільтрації — 45 мл за хвилину, канальцевої реабсорбції — 95%, загального білка — 56 г/л, калію — 3,4 ммоль/л, натрію — 13О ммоль/л, у загальному аналізі крові:
кількість еритроцитів — 3,2х1012//І, гемоглобін — 110 г/л, ШОЕ —20 мм/год.
1. Які нормальні показники сечовини та креатиніну у сироватці крові?
2. Які нормальні показники клубочкової фільтрації та канальцевої реабсорбції?
3. Сформулюйте повний діагноз хворого?
4. Запропонуйте лікування хворому.
Задача 3.
Хворий 40 років. Скарги на нудоту, періодичну блювоту в ранкові години, зниження апетиту, сухість у роті, спрагу, прискорене сечовипускання в нічний час. 10 років тому переніс гострий гломерулонефрит, в останні роки контрольне обстеження не проводилося. Протягом останніх 2х років - артеріальна гіпертензія зі значним підвищенням діастолічного АТ з відносно доброю переносимостью високих цифр тиску.
Об'єктивно: Стан важкий. Обличчя набрякле, гомілки пастозні. Шкірні покриви блідо-жовтяничні, сухі. Ps =80 у хв., АД- 185/100 мм. рт. ст. ЗАК: Hb = 72 г/л, к.п. = 1,05; еритроцити = 2,46* 1012/л. Еритроцити нормохромні, нормоцитарні. ЗАС: ПВ сечі - 1004, білок - 1,82 г/л, колір сечі - безбарвний, еритроцити 6-8 у п.зр., змінені, вилужені, циліндри гіалінові 2-4 у п.зр., зернисті циліндри 1-2 у п. зр.
Біохімічне дослідження крові:
Кальцій крові - 1,6 ммоль/л Фосфор крові - 2,3 ммоль/л
Білірубін крові - 16,2 ммоль/л Сироваткове залізо - 18,6 ммоль/л
Креатинін крові - 860 мкмоль/л Сечовина - 24,2 ммоль/л
Натрій крові - 158 ммоль/л Калій крові - 6,2 ммоль/л
Паратіреоїдний гормон – 420 ОЕД (N- до 100) Добовий діурез - 700 мол.
1. Сформулюйте діагноз.
2. Поясніть причину зміни кольору шкірних покривів, клінічних проявів захворювання.
3. Дайте характеристику ЗАК, ЗАС, біохімічним показникам крові.
4. Які зміни УЗД нирок характені для цієї патології?
5. Дієта, профілактика катаболізму, пов'язаного з обмеженнями в дієті.
6. Раціональна гіпотензивна терапія.
7.Корекція електролітного складу крові, вторинного гіперпаратіреоїдизму.
8. Основна причина анемії, її характер, корекція.
9. Що робити при неефективності консервативної терапії?
Задача 4.
У хворого з дізуричними явищами під час дослідження сечі виявлено: колір —солом'яно-жовтий, прозорість — неповна, реакція — лужна, питома щільність — 1022, вміст білка — 0,066 г/л, клітини плоского епітелію— 18-20 уполі зору,лейкоцити— 100-120 у полі зору, еритроцити — 0-1 у полі зору, циліндри не виявлено, солі — подинокі оксалати, велика кількість слизу.
1. Для яких патологічних станів характерний такий аналіз сечі?
2. За допомогою яких додаткових лабораторних досліджень можна підтвердити Вашу думку про можливу патологію?
Рекомендована література.
Основна.
1. Нефрология. Руководство для врачей./ под ред. И.Е. Тареевой. – М.: Медицина, 1995. – Т.1 – 496с. / Т.2.- 415с.
2. Нефрологія /за ред. Л.А. Пирога. – К.: Здоров`я, 1995. – 280с.
3. В.К.Сєркова, М.А.Станіславчук, Ю.И. Монастирський. Факультетська терапія. Нова книга, Вінниця, 2005
4. В.Г.Передерій, С.М.Ткач. Клінічні лекції з внутрішніх хвороб К., 1998
5. Лечение внутренних болезней под ред. Окорокова А. Н., Минск, 1996 г. том 2.
Додаткова
1. Виноградов Л. В. Дифференциальный диагноз внутренних болезней: Справочное
руководство для врачей. - 3-є изд. перераб. и доп. – М. 1999. - 606 с.
2. Карапата А.П. та ін. Диференційна діагностика внутрішніх хвороб. К.: Здоров'я, 1984.
3. Волошин О.І., Гайдуков В.А., Шубравський А.О., Пішак О.В., Чернявська Н.Б.
Найважливіші сучасні інструментальні методи дослідження в клініці внутрішніх
хвороб. – Чернівці: Прут, 1997. – 88с.
4. Комаров Ф.І. Діагностика та лікування внутрішніх хвороб. / в 3-х томах, том 2
Хвороби органів дихання, нирок, ендокринної системи". – М.: Медицина, 1996. – с.
251-356.
5. Козловська Л.В., Ніколаєва А.Ю. Учбовий посібник по клінічним лабораторним
методам дослідження. – М.: Медицина, 1985. – с. 166-207.
6. Медицинаская лабораторная диагностика (программы и алгоритмы): справочник / под
ред. А.И. Карпищенко . – СПб.: Интермедиа, 1998. – 304с.
7. Шулутко Б.І. Захворювання печінки та нирок. Санкт-Петербург, "Ренкор", 1995. – с.
149-211.
8. Страчунский Л. С., Белоусов Ю. Б., Козлов С. Н., редакторы. Практическое
руководство по антиинфекционной химиотерапии.— М.: Боргес, 2002.
Методична розробка складена доцентом Гуменюк А.Ф