ГІПОТАЛАМО-ГІПОФІЗАРНА СИСТЕМА. Функцію щитоподібної залози, статевих, кори надниркових залоз регулюють гормони передньої частки гіпофіза
Функцію щитоподібної залози, статевих, кори надниркових залоз регулюють гормони передньої частки гіпофіза, що називають аденогіпофізом. Загальна назва цих гормонів — тропні гормони. До них належать адренокортикотропний гормон (АКТГ), тиреотропний гормон (ТТГ), фолікулостимулювальний (ФСГ) і лютеїнізувальний (ЛГ) гормони. З деякою умовністю до тропних гормонів можна зарахувати й соматотропний гормон (СТГ) гіпофіза, що впливає на ріст не лише безпосередньо, а й опосередковано через гормон соматомедін(и), що утворюється в печінці. Крім того, в аденогіпофізі утворюються інтермедин (меланостимулювальний гормон (МСГ) і пролактин, що безпосередньо впливають на периферичні органи. У свою чергу, вивільнення усіх семи гормонів аденогіпофіза залежить від гормональної активності нейронів гіпофізотропної зони гіпоталамуса — її медіальної ділянки (переважно паравентрикулярного (пришлуночкового) ядра; ПВЯ; ПШЯ). Тут утворюються гормони, що справляють стимулювальний або гальмівний вплив на секрецію гормонів аденогіпофіза. Стимулятори називають РГ (ліберинами), інгібітори — статинами.
Гормональна функція гіпоталамуса. Нині виділено в чистому вигляді й досліджено такі гормони гіпоталамуса:
• тироліберин (ТТГ-РГ);
• гонадоліберин (ЛГ/ФСГ-РГ);
• соматостатин (Гр-інгібувальний гормон);
• соматокринін (ГР-РГ);
• пролактостатин (ПРЛ-інгібувальний фактор);
• пролактоліберин (ПРЛ-рилізинг-фактор);
• кортиколіберин (АКТГ-РГ);
• меланостатин (МСГ-інгібувальний гормон);
• меланоліберин (МСГ-РГ).
За хімічним походженням вони належать до низькомолекулярних пептидів.
РГ вивільняються з відростків нервових клітин, тіла яких лежать у багатьох ядрах гіпоталамуса. РГ надходять у портальну венозну систему гіпоталамо-гіпофіза і з кров'ю транспортуються до аденогіпофіза.
Регуляція гормональної активності більшості залоз внутрішньої секреції здійснюється за принципом негативного зворотного зв'язку: гормон сам регулює своє утворення. Зазначений вплив опосередковується через утворення відповідних РГ. Так, наприклад, при підвищенні в крові рівня гормону кори надниркових залоз — кортизолу в серединному підвищенні вивільняється менше АКТГ-РГ, унаслідок чого секреція гіпофізом АКТГ знижується. А це приводить до зменшення утворення кортикостероїдів наднирковими залозами й зниження вмісту кортизолу в крові. Крім того, зворотний зв'язок у цій системі регуляції може опосередковуватися й самими гормонами гіпоталамуса й аденогіпофіза (у зазначеному прикладі АКТГ-РГ й АКТГ).
Нейрони гіпоталамуса, що утворюють РГ, — це своєрідні клітини з подвійною функцією: з одного боку, — це типові нейрони, що інтегрують на собі вплив інших відділів ЦНС і гуморальних регуляторів, а з іншого — ендокринні клітини. Характерна ознака гіпоталамуса — слабко виражений ГЕБ. Унаслідок цього із кровотоку виходять гормони й інші біологічно активні сполуки, які й виявляють свій регулювальний вплив на нейрони.
Зазначений вище механізм саморегуляції зберігається навіть за відсутності впливів на гіпоталамус ЦНС (після повного відділення медіальної ділянки гіпоталамуса від інших відділів ЦНС).
Але в природних умовах інші відділи ЦНС беруть участь у пристосуванні цієї реакції до внутрішніх і зовнішніх потреб організму. Наприклад, утворення кортизолу корою надниркових залоз різко збільшується при стрес-реакціях. Цьому передує підвищення секреції АКТГ-РГ й АКТГ.
До зазначених центрів ЦНС надходять не лише нервові імпульси, а й інформація про рівень гормонів у крові, а вони через моноамінові шляхи впливають на специфічні структури гіпоталамуса й на вироблення ними РГ, тобто модулюють його утворення. Річ у тім, що крім звичайних синапсів на мембрані нейронів зазначених відділів містяться також рецептори до різних гормонів.
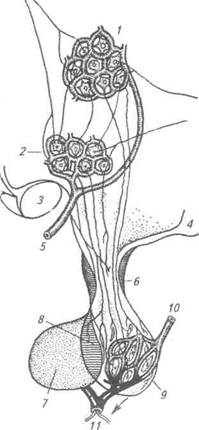
|
| Мал. 1. Гіпоталамо-гіпофізарна система:1 — пришлуночкове ядро (ПІПЯ);2 — надзорове ядро (НЗЯ); 3 — зоровий перехрест; 4 — сосочкове тіло; 5,10 — артерії гіпофіза; б — лійка; 7 — аденогіпофіз; 8 — проміжна частка; 9 — нейрогіпофіз; 11 — вена |
ГІПОФІЗ
Гіпофіз розташований в гіпофізарної ямці тіла клиноподібної кістки. Він складається з двох частин - передньої і задньої. У передній частці виділяють досить вузьку смужку залозистої тканини - проміжну частину.
Передня частка гіпофіза виробляє гормони, які регулюють секрецію всіх інших ендокринних залоз.
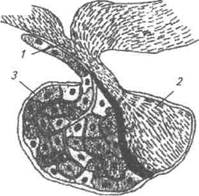
|
Схема клітинного складу аденогіпофіза:
1 — гіпоталамус; 2 — нейрогіпофіз; 3 — аденогіпофіз
- Гормон росту (соматотропний гормон) регулює ріст тіла.
- Тиреотропний гормон впливає на щитовидну залозу і сприяє утворенню тироксину.
- Адренокортикотропний гормон (АКТГ) стимулює кору надниркових залоз і забезпечує секрецію кортизолу.
- Гонадотропні гормони:
- Фоллікулостимулюючий гормон (ФСГ) ініціює розвиток яєчникових (граафових) фолікулів, а також сприяє утворенню сперматозоїдів в яєчках.
- Лютеїнізуючий гормон (ЛГ) контролює секрецію естрогену і прогестерону в яєчниках і тестостерону в яєчках.
-Лютеотропний гормон (пролактин) регулює секрецію молока і сприяє збереженню жовтого тіла вагітності.
У задній частині гіпофізу виробляються: антидіуретичний гормон (АДГ), який регулює кількість рідини, що проходить через нирки, а також окситоцин, який стимулює скорочення матки під час пологів і сприяє утворенню грудного молока.
Проміжна частка гіпофіза виробляє гормон - інтромедін, регулюючий пігментний обмін і бере участь в процесах імунітету.
ЩИТОВИДНА ЗАЛОЗА
Має дві частки, розташовані по обидва боки від трахеї і з'єднані спереду від неї смужкою залозистої тканини - перешийком, який знаходиться на рівні 3-4-го хряща трахеї.
Залоза добре кровопостачається. Вона покрита щільною капсулою, яка пов'язана з сусідніми органами і тому може рухатися при ковтанні й мові, що добре помітно при гіпертрофії щитовидної залози.
Щитовидна залоза виробляє такі гормони: тироксин, трийодтиронін, тирокальцітонін. Перші два гормони регулюють основний обмін, останній - обмін кальцію і фосфору. Гормони щитовидної залози потрапляють в ток крові безпосередньо або через лімфатичну систему.
Секреторну активність щитовидної залози регулює тиреотропний гормон передньої долі гіпофіза. У свою чергу, гормони щитовидної залози регулюють обмін речовин в органах і тканинах.
Гіпосекреція (гіпотиреоз). Вроджена недостатність секреції гормонів залози призводить до розвитку кретинізму. Це захворювання проявляється затримкою розумового та фізичного розвитку. У дорослої людини недостатність гормонів залози призводить до розвитку мікседеми, захворювання, що характеризується зниженням основного обміну, збільшенням ваги, сонливістю, уповільненим мисленням і мовою. Шкіра хворого стає вологою, підшкірна клітковина потовщується, волосся потоншується або випадає. Температура тіла знижується, а пульс урежается.
Гіперсекреція. Збільшення залози і підвищене вироблення гормонів - гіпертиреоз проявляється симптомами, протилежними мікседемі. Хворий швидко втрачає вагу, його нервова система стає нестійкою, пульс частішає. Характерним симптомом гіпертиреозу є екзофтальм (симптом Греффе), коли очні яблука випинаються назовні. Своєчасно розпочате лікування перешкоджає розвитку зазначених вище ознак захворювання.
ПАРАЩИТОВИДНІ ЗАЛОЗИ
У кількості 4-х розташовуються позаду часток щитовидної залози, в її капсулі, по два з кожного боку. Вони виробляють гормон - паратгормон, який регулює обмін кальцію і фосфору. Кальцій необхідний для нормальної нервової та м'язової діяльності організму, і тому його недолік в крові викликає судоми. Це явище називається тетанія.

ПІДШЛУНКОВА ЗАЛОЗА
Відноситься до залоз зі змішаною функцією. Ендокринною частиною підшлункової залози є острівці Лангерганса, розташовані переважно у хвостовій частині залози. Бета-клітини острівців Лангерганса утворюють гормон інсулін, альфа-клітини синтезують глюкагон.
Інсулін бере участь в регуляції вуглеводного обміну. Під дією гормону відбувається зменшення концентрації цукру в крові - виникає гіпоглікемія. Утворення інсуліну регулюється рівнем глюкози в крові. Гіперглікемія призводить до збільшення надходження інсуліну в кров. Гіпоглікемія зменшує утворення і надходження гормону в судинне русло.
Недостатність внутрішньосекреторної функції підшлункової залози призводить до розвитку цукрового діабету, основними проявами якого є: гіперглікемія, глюкозурія (цукор в сечі), поліурія (збільшене виділення сечі), поліфагія (підвищений апетит), полідипсія (підвищена спрага).
Глюкагон бере участь у регуляції вуглеводного обміну. За характером своєї дії на обмін вуглеводів він є антагоністом інсуліну. Під впливом глюкагону відбувається розщеплення глікогену в печінці до глюкози. У результаті цього концентрація глюкози в крові підвищується. Крім того, глюкагон стимулює розщеплення жиру в жировій тканині.
Регуляція секреції глюкагону. На утворення глюкагону в альфа-клітинах острівців Лангерганса впливає кількість глюкози в крові. При підвищеному вмісті глюкози в крові відбувається гальмування секреції глюкагону, при зниженому - збільшення. На утворення глюкагону впливає і гормон передньої долі гіпофіза - соматотропін, він підвищує активність альфа-клітин, стимулюючи утворення глюкагону.
НАДНИРНИКИ
Парні залози, розташовані над верхніми кінцями нирок. Маса обох залоз по 15 гр. У кожній залозі є щільна сполучнотканинна капсула, яка проникає в середину залози і ділить її на два шари; зовнішній шар - кіркова речовина і внутрішній шар - мозкова речовина.
Гормони коркової речовини - кортикостероїди виробляють 3 зони:
1.Клубочкова зона, сама поверхнева, виробляє гормони -мінералокортикоїди (альдостерон, дезоксикортикостерону), які впливають на водно-сольовий обмін, тим самим діючи на нирки. Надлишок цих гормонів призводить до затримки води і підвищення артеріального тиску, а їх недолік - до зневоднення організму.
2. Пучкова зона(середня) виділяє гормони - глюкокортикоїди (кортизон і кортикостерон), які є потужними імунодепресантами (пригнічують запальні реакції) і десенсебілізаторами (пригнічують алергічні прояви). Також глюкокортикоїди впливають на вуглеводний обмін, стимулюють синтез глікогену в м'язах, тим самим підвищуючи працездатність. Особливо велика роль їх при великих м'язових напругах, дії надсильних подразників, нестачі кисню. У подібних умовах виробляється велика кількість глюкокортикоїдів, які забезпечують пристосування організму до цих надзвичайних умов (стрес-реакція).
3. Сітчаста зона виробляє статеві гормони - андрогени (чоловічі) та естрогени і прогестерон (жіночі). Вони впливають на розвиток скелета і формування вторинних статевих ознак. Вироблення гормонів протилежної статі гальмується статевими залозами. Тому при кастрації (видалення статевих залоз) розвиваються вторинні статеві ознаки протилежної статі. Ті ж явища спостерігаються при гіперфункції сітчастої зони.
Гіперфункція надниркових залоз призводить до розвитку бронзової, або Аддісона хвороба. Вона характеризується, крім бронзового забарвлення шкіри (звідси назва), різким схудненням, м'язовою слабкістю, гіпотонією.
Мозкова речовина надниркових залоз виробляє катехоламіни - адреналін і норадреналін. Головний гормон - адреналін - має широкий діапазон дії. Він впливає на ССС, зокрема звужує судини, гальмує руху травного тракту, викликає розширення зіниці, відновлює працездатність стомлених м'язів, посилює вуглеводний обмін, звужує судини шкіри і інші периферичні судини. Вихід адреналіну в кров пов'язаний і з порушенням симпатичної нервової системи. При різних екстремальних станах (охолодження, надмірне м'язове напруження, біль, лють, страх - стрес-реакція) в крові збільшується вміст адреналіну.
Другий гормон - норадреналін - сприяє підтримці тонусу кровоносних судин. Норадреналін, крім того, виробляється в синапсах і бере участь у передачі збудження з симпатичних нервових волокон на іннервіруемие органи.
Нестачі катехоламінів в крові не спостерігається, так як вони можуть вироблятися в організмі іншими хромофільнимі тканинами. Надлишок їх виникає при пухлинах надниркових залоз і при різко збільшеному виробленні цих гормонів. В результаті виникає, безмежна навантаження на ССС, АТ досягає більше 300 мм рт. ст.