Методика исследования тонкого и толстого кишечника
Исследование тонкого кишечника осуществляется двумя способами: путем пассажа контрастного вещества по ходу тощей и подвздошной кишки и с помощью энтероклизмы. Исследование пассажа содержимого по тонкому кишечнику проводится с использованием обычной бариевой взвеси, а также с использованием современных рентгеноконтрастных препаратов на основе бария и дополненных веществами, повышающими вязкость и адгезивность вводимой субстанции. К таким препаратам относится рентгеноконтрастный препарат «Энтеро-вью».
Методика исследования пассажа бария с обычной бариевой взвесью заключается в приеме натощак 600 мл бария и выполнении рентгеновских снимков через 5, 10, 20, 40 мин, а также через 1 и 2 часа в горизонтальном и вертикальном положении больного. Для ускорения продвижения бария используется прием 100-200 мл холодной воды.
Для исключения тонкокишечной непроходимости больному достаточно выпить 100 мл взвеси бария и контрольные исследования выполняются в зависимости от клинической картины через 1,5-2 – 4 часа до перехода бария через илеоцекальный угол в толстую кишку.
Методика исследования тонкого кишечника с препаратами типа «Энтеро-вью» заключается в приеме больным натощак 600 мл контрастного вещества в течение 10-15 мин. в положении на правом боку. Затем в горизонтальном положении больного выполняются рентгенограммы с 20-минутным интервалом до момента контрастирования слепой кишки. Общее время исследования составляет 50-70 мин. При наличии органических сужений в кишечнике исследование удлиняется до 100-120 мин.
Более информативным рентгенологическим методом исследования тонкого кишечника является так называемая энтероклизма, которая осуществляется с использованием зонда, через который вводится контрастное вещество. При энтероклизме обеспечивается непрерывное продвижение контрастного вещества по кишечнику и его максимальное расширение, что позволяет выявить небольшие сужения и поражения слизистой. Методика энтероклизмы заключается в очищении толстого кишечника и введении в тощую кишку антеградно под местной анастезией интраназального зонда до уровня начальных отделов тощей кишки. Через зонд вводится до 300-400 мл контрастного вещества с последующей рентгенографией тощей и подвздошной кишки.
Рентгенологическое исследование толстого кишечника – ирригоскопия – требует специальной подготовки в виде тщательного очищения кишечника. Последнее предполагает обязательное сочетание очистительных клизм со слабительными препаратами. Накануне ирригоскопии больной обедает в обычное для него время, но не ужинает. Днем больной принимает слабительное, вечером в 9-10 часов больному делают очистительную клизму и вторая очистительная клизма делается утром в день исследования, желательно за 40-60 минут до исследования. Такой подготовки кишечника, включающей прием слабительного и очистительных клизм, достаточно для проведения полноценного рентгенологического исследования толстого кишечника.
Собственно ирригоскопия осуществляется в рентгеновском кабинете. Больной ложится на переведенный в горизонтальное положение трохоскоп, барий в количестве 800-1000 мл с помощью аппарата Боброва вводится per rectum порционно под визуальным контролем. Обязательным условием исследования толстого кишечника является двойное контрастирование. Существует два основных способа двойного контрастирования толстого кишечника. Первый способ состоит в том, что после заполнения кишечника барием и выполнения прицельных снимков всех петель толстой кишки, больной опорожняет кишечник, а затем ему вводится в толстый кишечник газ (также с помощью аппарата Боброва) и опять выполняются прицельные снимки в условиях двойного контрастирования.
Другой способ состоит в одновременном введении бария и воздуха. Барий вводится в количестве 200 мл, а столб воздуха продвигает проксимально контрастное вещество. Контрастная взвесь обмазывает стенки кишечника, а воздух создает картину пневморельефа слизистой. Для этой методики можно пользоваться аппаратом Боброва, но оптимальнее использовать специальные аппараты для двойного контрастирования толстой кишки.
При подозрении на перфорацию кишечника или при планировании операции сразу после обследования рекомендуется использовать водорастворимые рентгеноконтрастные препараты.
Противопоказаниями для двойного контрастирования являются технические сложности выполнения процедуры (неподвижное состояние больного и т.д.), тяжелые формы колита, дивертикулит (предпочтительнее использовать водорастворимые препараты или делать КТ), глубокая биопсия в течение предшествующих 6-7 дней.
РЕНТГЕНОАНАТОМИЯ ПИЩЕВОДА
Пищевод начинается на уровне VI шейного позвонка, проходит в заднем средостении и заканчивается на уровне X-XI грудных позвонков.
Заполненный барием пищевод представляет в рентгенологическом изображении эластичную трубку с практически параллельными наружными контурами. В нижней 1/3 пищевода в наддиафрагмальном пространстве пищевод равномерно суживается. Ширина пищевода зависит от степени наполнения его барием. Когда в нем нет содержимого, пищевод спадается до размеров узкого тяжа. При прохождении большого глотка бария пищевод растягивается, и диаметр его достигает 2- 3 см.
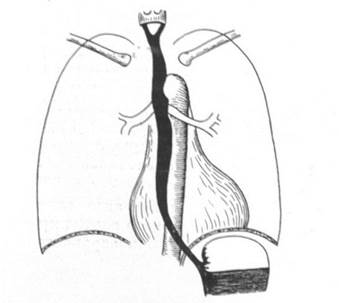 I.
I. 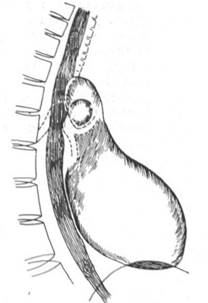 II.
II.
Рис. 1. Схема нормального положения пищевода в прямой (I) и боковой (II) проекциях


Рис. 2. Отделы пищевода
В пищеводе различают 3 отдела:
1. Шейный– начинается на уровне нижнего края глотки и заканчивается у верхней апертуры грудной клетки (T1). Длина его составляет 5-8 см.
2. Грудной–расположен в заднем средостении, начинается на уровне верхней апертуры грудной клетки и продолжается до диафрагмы, длиной 16-19 см.
3. Брюшной отдел–продолжается от уровня диафрагмы до места впадения в желудок. Длина его – 2,5-5 см.
При тугом наполнении в пищеводе выделяются четыре физиологических сужения:
1. перстневидное – на уровне VI-VII позвонков в месте перехода глотки в пищевод (уровень перстневидно-глоточной мышцы);
2. аортальное – на уровне дуги аорты по левому контуру пищевода (IV-VI грудные позвонки);
3. бронхиальное – обозначают и как анатомическое и как физиологическое сужение, оно располагается в грудной части пищевода – на уровне бифуркации трахеи в месте отхождения левого главного бронха;
4. диафрагмальное — в пищеводном отверстии диафрагмы.
Барий проходит по пищеводу за 2-4 сек, растягивая его до 2,0-3,0 см в диаметре. Контуры пищевода ровные, четкие и слегка волнистые при прохождении пологих перистальтических волн. На вдохе, в момент прохождения бария по пищеводу, над диафрагмой образуется локальное расширение – пищеводная ампула. Пищеводная ампула исчезает во время выдоха и этим отличается от диафрагмальной грыжи, визуализация которой сохраняется в эту фазу дыхания.
В месте перехода пищевода в желудок визуализируется угол Гиса. Он образован левым контуром пищевода и сводом желудка. Угол Гиса в норме должен быть меньше 90 град.
Рельеф слизистой пищевода представлен 3-4 продольными складками слизистой. В норме складки в пищеводе имеют прямолинейное направление, одинаковый диаметр и непрерывность. Эластичность стенок пищевода выражается в наличии пологих симметричных перистальтических волн в момент прохождения контрастной массы.
РЕНТГЕНОАНАТОМИЯ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ
Желудок расположен в верхнем этаже брюшной полости в эпигастрии и мезогастрии, большей частью слева от срединной плоскости тела. Справа от позвоночника находится выходной отдел желудка, луковица и петля 12-ти перстной кишки.

Рис. 3. Рентгенологическая номенклатура отделов желудка
1. Кардиальный отдел;
2. Свод желудка;
3. Тело желудка;
4. Синус;
5. Антральный отдел;
6. Привратник;
7. Луковица ДПК;
8. Малая кривизна желудка;
9. Большая кривизна желудка;
10. Угол желудка.
В верхней части желудка под диафрагмой на уровне IX грудного позвонка визуализируется свод желудка, в котором в вертикальном положении больного определяется скопление воздуха – газовый пузырь. В анатомической номенклатуре своду соответствует дно желудка. Медиально, в месте впадения пищевода в желудок выделяют кардиальную часть желудка на уровне XI грудного позвонка. Тело желудка располагается на протяжении от кардиальной части до угла желудка. Вместе перехода вертикальной части желудка в косую или горизонтальную его части – выделяют угол желудка, соответствующий угловой вырезке малой кривизны. Антральный отдел располагается между углом желудка и пилорическим каналом. Синусом называется клиновидный участок желудка, расположенный между телом и антральным отделом, вершина которого расположена на малой кривизне соответственно углу желудка, а основание его полусферической формы – на большой кривизне. Пилорический канал – выходной отдел желудка, который располагается справа по отношению к позвоночнику на уровне I-III поясничных позвонков. По нему осуществляется переход содержимого желудка в двенадцатиперстную кишку. Длина канала привратника составляет приблизительно 0,5 – 1 см. На протяжении всех отделов желудка выделяют малую и большую кривизны.
Форма желудка определяется при тугом заполнении и зависит от конституции больного. В отдельных руководствах для студентов все еще применяется сравнение формы желудка с формой крючка или рога. На сегодняшней день в клинической практике не рекомендуется применять подобные характеристики при написания заключения о результатах исследования. У людей гиперстенической конституции желудок расположен более горизонтально, граница между телом и антральным отделом выражена нечетко, в связи с чем угол желудка не выявляется. У астеников тело желудка располагается параллельно позвоночному столбу, Угол и антральный отдел могут располагаться на уровне входа в малый таз. Антральный отдел пересекает проекционно позвоночник, направляясь слева направо и верх.
Как уже сказано выше – исследование рельефа слизистой оболочки является необходимым условием методики рентгенологического исследования всех отделов ЖКТ, в том числе и желудка. На основном протяжении желудка складки слизистой повторяют форму желудка и являются в большинстве своем продольными. Наиболее отчетливо продольное направление складок выявляется в теле желудка по малой кривизне, а также по передней и задней стенкам. По большой кривизне на протяжении тела и угла желудка складки слизистой имеют циркулярный характер ввиду перехода их с задней стенки на переднюю. Поэтому контур желудка по большой кривизне – волнистый. В области угла желудка и частично в области антрального отдела продольные складки, распространяясь по направлению к большой кривизне, имеют косое направление. На основном протяжении антрального отдела и в привратнике складки имеют продольное направление.
Эластичность стенок желудка проявляется их периодическим сокращением сегментарного характера при прохождении перистальтической волны. При приеме 200,0 мл бария (всей порции бария) и растяжении желудка эластичность его стенок будет проявляться сглаживанием наружного контура желудка по большой кривизне за счет растяжения циркулярно расположенных складок.
Опорожнение желудка от бария происходит в течение 1,5 – 3 часов. Пища задерживается в желудке значительно дольше.
В 12-ти перстной кишке различают верхнюю, нисходящую и горизонтальную части. Кроме того, выделяют 3 изгиба – верхний, нижний и при переходе двенадцатиперстной кишки в тощую. Начальный отдел двенадцатиперстной кишки представлен луковицей, имеющей медиальный и латеральный карманы. Складки слизистой оболочки луковицы повторяют продольные складки выходного отдела желудка. По ходу петли двенадцатиперстной кишки складки имеют перистый характер, отражающий состояние керкринговых складок. В нисходящей части кишки на рельефе можно выявить овальное возвышение – фатеров сосок – место впадения в двенадцатиперстную кишку общего желчного и панкреатического протоков.

Рис. 4. Отделы двенадцатиперстной кишки
1. Луковица;
2. Верхняя горизонтальная часть;
3. Нисходящая часть;
4. Нижняя горизонтальная часть;
5. Восходящая часть;
6. Двенадцатиперстно-тощий изгиб.
РЕНТГЕНОАНАТОМИЯ ТОНКОГО И ТОЛСТОГО КИШЕЧНИКА
Петли тонкой кишки в целом располагаются в центральным отделе брюшной полости. Тощая кишка раполагается в мезогастрии, преимущественно центрально и слева от срединной плоскости тела. Положение подвздошной кишки – мезо- и гипогастрий и больше справа от срединной плоскости.
По петлям тощей кишки барий проходит сравнительно быстро, ввиду ускоренной активной перистальтики получить в естественных физиологических условиях тугое заполнение кишечника не удается. Следом за каждой порцией бария тощая кишка спадается, но на слизистой остаются следы бария, которые позволяют увидеть поперечные и косо идущие керкринговые складки – так называемый «перистый рельеф» слизистой. Наружный контур тощей кишки неровный за счет выступающих в просвет керкринговых складок. По подвздошной кишке бариевая взвесь идет медленнее, многие петли заполняются «туго». Чем более дистально расположены петли подвздошной кишки, тем менее выражен «перистый рельеф» слизистой. В терминальных отделах подвздошной кишки рельеф слизистой приближается к продольному. Наружный контур подвздошной кишки также более ровный по сравнению с таковым тощей кишки. Место перехода тонкого кишечника в толстый обозначается как илеоцекальный угол, который располагается в правой подвздошной области. Подвздошная кишка впадает в толстый кишечник на границе слепой и восходящей кишок по внутреннему контуру.
Переход обычной бариевой взвеси из подвздошной кишки в толстую начинается в среднем через 4,5 часа после приема бария per os. Можно ускорить продвижение бария по тонкому кишечнику путем приема 100-200 мл холодной воды. Использование современного рентгеноконтрастного препарата «Энтеро-вью» также может ускорить визуальное исследование тонкого кишечника до 50-70 мин, в крайних случаях – до 120 мин.
При приеме бария per os через 24 часа на всем протяжении заполняется толстый кишечник. Толстая кишка начинается от Баугиниевой заслонки и заканчивается на уровне заднего прохода прямой кишки. Длина толстого кишечника составляет 100-150 см и включает слепую кишку, восходящую ободочную, поперечно-ободочную, нисходящую-ободочную, сигмовидно-ободочную и прямую кишку. Диаметр толстой кишки в начальном отделе на уровне слепой кишки составляет 7-8 см, а в дистальном отделе нисходящей кишки – 4-5 см.

Рис. 5. Отделы толстого кишечника
1. Слепая кишка;
2. Восходящая ободочная кишка;
3. Поперечно-ободочная кишка;
4. Нисходящая ободочная кишка;
5. Сигмовидная кишка;
6. Прямая кишка;
7. Печеночный изгиб;
8. Селезеночный изгиб;
Слепая кишка расположена в правой подвздошной области ниже места впадения подвздошной кишки. От задне-медиальной стенки на 0,5-5 см ниже илеоцекального угла отходит червеобразный отросток. Восходящая кишка начинается несколько ниже крыла подвздошной кости и распространяется проксимально до печеночной кривизны на уровне 2 – 3 поясничного позвонка. Поперечная располагается от печеночной до левой селезеночной кривизны, которая в визуализируется в виде крутого изгиба и находится на уровне 12 грудного – 1 поясничного позвонков. Нисходящая кишка занимает крайне-левое положение в брюшной полости и идет практически прямолинейно. Сигмовидная кишка располагается в левой подвздошной области, положение ее очень вариабельно с наличием дополнительных изгибов петли, что зависит от длины ее брыжейки. На уровне 3 крестцового позвонка сигмовидная кишка переходит в прямую кишку. Прямая кишка находится в малом тазу, располагаясь на его задней стенке, образованной крестцом, копчиком и задним отделом мышц тазового дна.
Особенности толстой кишки в рентгенологическом отображении обусловлены круговыми перетяжками-гаустрами. В слепой и восходящей частях толстой кишки гаустры располагаются равномерно, они имеют крупные размеры без выраженной глубины. В поперечной кишке глубина гаустральных перетяжек наибольшая. В нисходящей и сигмовидных частях кишки гаустральные перетяжки неравномерны, имеют характер четок.
Степень растяжения кишки и выраженность гаустрации зависят от метода исследования. Ширина просвета, соответствующая анатомической, а также выраженность гаустральных перетяжек имеет место при заполнении толстого кишечника после приема бария per os. В то же время заполнение бариевой взвесью толстого кишечника при такой методике неравномерное, поскольку барий смешивается с каловыми массами. Подобный метод исследования толстого кишечника в настоящее время практически не используется, поскольку он не дает возможности судить об органических изменениях слизистой кишечника и позволяет диагностировать опухоль только в далеко зашедших стадиях.
При ирригоскопии просвет толстой кишки становится значительно шире, а гаустры сглаживаются. В то же время контрастирование просвета кишки равномерное, что обусловлено соответствующей подготовкой кишечника.
Рельеф слизистой оболочки в разных отделах толстой кишки не одинаков. В слепой и восходящей частях кишечника преобладают поперечные складки, в поперечно-ободочной кишке – продольные складки чередуются с поперечными, а в нисходящей и сигмовидных петлях преобладают продольные складки.
ОСНОВНЫЕ СИНДРОМЫ ПАТОЛОГИИ ПИЩЕВОДА И ЖЕЛУДКА
Синдромы патологии пищевода и желудка включают: синдромы сужения, расширения, изменения рельефа слизистой органа, изменение положения органа, синдром двигательной дисфункции органа, а также синдром дефекта наполнения и синдром ниши.
Сужение пищевода и желудка подразделяется на сужение ограниченное и сужение диффузное. Ограниченное сужение в пищеводе протяженностью 3-4 см или одной трети имеет место при экзофитном и эндофитном раке, при доброкачественной опухоли пищевода, при сдавлении пищевода увеличенными лимфатическими узлами средостения, при аномальном расположении сосудов. Диффузное сужение на протяжении всего пищевода или 2/3 и более наблюдается при стриктуре, возникшей на почве ожога в результате развития рубцовой соединительной ткани.
 I.
I.  II.
II.
Рис. 6. I) Локальное сужение пищевода – рак; II) Диффузное сужение пищевода – рубцовая стриктура после ожога.
В желудке ограниченное сужение имеет место при эндофитном и экзофитном раке, при рубцовой деформации желудка на почве язвенной болезни желудка по типу «песочных часов». Диффузное сужение органа может иметь место при тотальном поражении желудка инфильтративной опухолью.
Расширение так же может быть ограниченным и диффузным. Ограниченное расширение пищевода наблюдается при дивертикуле. Кроме того, ограниченное расширение пищевода в наддиафрагмальном отделе может быть проявлением ампулы пищевода при прохождении бария на глубоком вдохе. Локальное расширение пищеварительной трубки в наддиафрагмальном пространстве может быть и результатом аксиальной (фиксированной и скользящей) грыжи.
Диффузное расширение пищевода характерно для ахалазии кардии, может иметь место и при склеродермии. Диффузное расширение желудка может встретиться при стенозе выходного отдела желудка на почве язвенной деформации луковицы и петли 12-ти перстной кишки или рака выходного отдела желудка.
 I.
I.
 II а.
II а.
 II б.
II б.
Рис. 7. I) Диффузное расширение пищевода – ахалазия; II) Локальное расширение пищевода: а) пульсионный дивертикул; б) тракционный дивертикул.
Изменение рельефа слизистой, как правило, имеет место при наличии злокачественной опухоли желудка. Изменение рельефа проявляется локальным расширением складки слизистой, ее обрывом, потерей эластичности, что обозначается как ригидность. При инфильтративных опухолях рельеф слизистой сглажен или вообще не прослеживается. Может иметь место конвергенция складок слизистой по направлению к хронической язве. Изменение рельефа слизистой может быть проявлением гастрита. Нарушение нормального рельефа желудка состоит в стабильности измененного рельефа в течение процедуры исследования при раке и изменчивости и способности к моделированию – при различных формах гастритов.
Отдельно следует выделить состояния, обозначаемые как дефект наполнения и язвенная ниша. Дефект наполнения органа ЖКТ возникает в результате внедрения какого-либо образования в просвет пищевода или желудка, в результате чего контрастное вещество не в состоянии заполнить равномерно просвет органа и образуется дефект наполнения. Причиной формирования дефекта наполнения может быть экзофитная опухолья: как доброкачественная (полип, лейомиома), так и злокачественная (рак). Кроме того, дефект наполнения может быть обусловлен варикозно расширенными венами пищевода.
 I.
I.  II.
II.
Рис. 8. Рак желудка: I) Краевой дефект наполнения II) Центральный дефект наполнения.
Ниша представляет собой в рентгенологическом отображении выпячивание на контуре в результате затекания контрастного вещества в язвенный кратер – т.е. дефект слизистой. Поскольку при рутинном рентгенологическом исследовании наружная стенка органа ЖКТ не визуализируется, то попадание бария в дефект слизистой приводит визуально к симптому выпячивания. Если язвенная ниша находится не на контуре, а на задней или передней стенке, то затекание контраста в дефект слизистой будет проявляться нишей на рельефе.

Рис. 9. Ниша на контуре – язва желудка.
Изменение положения органа носит название дислокации органа. Дислокация органа возникает при оттеснении его каким-либо патологическим образованием, при уменьшении объема рядом расположенных структур. Так, пищевод может смещаться увеличенными лимфатическими узлами средостения, увеличенным левым предсердием. Желудок может быть оттеснен увеличенной поджелудочной железой, селезенкой. Желудок может пролабировать в грудную полость в результате грыжи пищеводного отверстия диафрагмы.
Нарушение функции органа может возникнуть или в результате прорастания стенки опухолью, главным образом, с инфильтрирующим ростом, или в результате атонии на почве нарушения иннервации, резкого растяжения.
В практической работе чаще приходиться сталкиваться с сочетанием различных синдромов. Так, например, синдром локального сужения желудка на почве экзофитной опухоли будет сочетаться с изменением рельефа слизистой и дефектом наполнения.
ОСНОВНЫЕ СИНДРОМЫ ПАТОЛОГИИ КИШЕЧНИКА
Синдромы патологии кишечника в рентгенологическом отображении аналогичны таковым при патологии пищевода и желудка и подразделяются на синдромы сужения, расширения, изменения рельефа слизистой и синдром двигательной дисфункции органа.
Сужение кишечника может быть ограниченным и диффузным. Причиной ограниченного сужения в кишечнике может быть опухоль, аганглионарная зона при болезни Гиршпрунга, рубцовое сужение отдельных участков кишки (чаще прямой кишки) после лучевой терапии, сужение на почве сдавления петли кишки спайкой. Диффузное сужение кишечника имеет место, как правило, у больных с явлениями колита. При этом протяженность сужения кишечника при колите будет больше, чем протяженность сужения при инфильтративном росте опухоли.
Ограниченное расширение кишечника чаще всего является результатом дивертикула (единичного или множественных). Наиболее частой локализацией дивертикулов в кишечнике является 12-ти перстная кишка и толстый кишечник. Диффузное расширение возникает в результате механической или динамической непроходимости. Протяженность диффузного расширения может быть различна, она зависит от уровня обструкции при механической непроходимости. При динамической непроходимости как правило расширяются петли и тонкого и толстого кишечника.
Изменение рельефа слизистой возникает в первую очередь при опухолях кишечника. Рельеф слизистой по типу «булыжной мостовой» описывается при неспецифическом язвенном колите. Изменение рельефа слизистой терминального отдела подвздошной кишки является одним из признаков неспецифического язвенного колита (НЯК) и терминального илеита (болезни Крона).
Синдром дефекта наполнения при патологии кишечника в первую очередь бывает обусловлен экзофитной опухолью – доброкачественной (полип) и злокачественной (рак).