БҮЙРЕКТІҢ ЖЕДЕЛ ЖЕТІСПЕУШІЛІГІ
Бүйректің жедел жетіспеушілігі (БЖЖ). Бүйрек қызметінің жедел нашарлауымен (шумақтық фильтрация жылдамдағының жедел түсуімен), қанда бүйрек арқылы шығарылатын қосылыстардың жоғарылауымен сипатталады. ЖБЖ алғашқы белгісі – азотемия (кенет мочевина және креатинин денгейінің қанда жоғарылауы), екінші – олигоанурия, ол кейде болмауы да мүмкін (50-70 % науқастарда). ЖБЖ себептері үш негізгі топқа бөлінеді – преренальді, ренальді және постренальді (5-сурет).
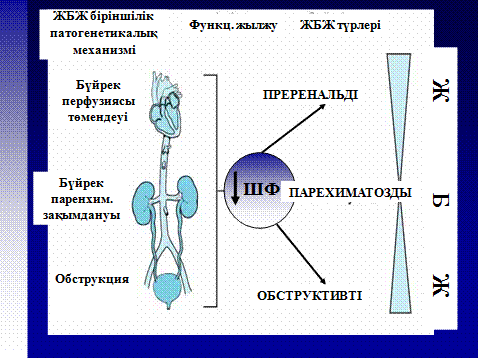
5 сурет. ЖБЖ түрлері
Преренальді себептер көп кездеседі (50-65%). Бұл бүйректен тыс ауру. Гипотония нәтижесінде бүйрек қан айналымы нашарлап, шумақтық фильтрация жылдамдығы (ШФЖ) төмендейді. Бұларға жүрек жетіспеушілігі, гиповолемиялық жағдайлар (қан кету, сусыздану), сепсис, бауыр жетіспеушілігі, жайылған ісінулер (нефротикалық синдром, бауыр циррозы) жатады. Бүйрек перфузиясы және ШФЖ төмендейді. Преренальді ЖБЖ басында функциональді болады, сонымен қоса сау бүйрек кезінде дамуы мүмкін. Бірақ бүйректе қан айналымы бұзылыстары ұзақ уақыт бойы сақталса, тіндер ишемиясы нәтижесінде преренальді ЖБЖ-не органикалық өзгерістерге ұшырып ренальді ЖБЖ өтуі мүмкін (қоршалған мәтінді қараңыз).
| Ишемиялық жедел тубулярлы некроз (ЖТН) патогенезі Ишемиялық ЖТН бүйрек паренхимасы гипоксиясынан болады және егер себебін жоймаса преренальді ЖБЖ кейін дамиды Тиімді бүйрек қан айналымының нашарлауынан дамыған ШФ-кенет төмендеуі – преренальді ЖБЖ-мен қоса паренхиматозды ЖБЖ-нің патогенетикалық механизмі |
Ренальді себептер немесе бүйрек ішілік аурулар 20-55 % жағдайда кездеседі. ШФЖ-ның төмендеуі бүйрек өзекшелерінің, интерстициясының, шумақтарының, тамырларының зақымдануынан болады. Негізгі себептеріне гломерулярлы және түтікшелік-интерстициялықі нефриттер, дәрілік заттармен, улармен улану жатады. Гломерулонефриттер ішінде ЖБЖ-не жедел және тез үдемелі ГН, Гудпасчер синдромы, васкулиттер әкеледі. Сонымен қоса артерия және венаның тромбозымен жүретін тамырлар зақымдануы (окклюзиясы), тамырлардың атеросклерозды эмболиясы, гемолитико-уремиялық синдром (ГУС) ЖБЖ шақыруы мүмкін. Жайылған инфекция кезіндегі (лептоспироз, бүйректік синдроммен геморрагиялық қызба және т.б.) инфекциялық- токсикалық бүйрек ЖБЖ-мен қосарласа жүреді. Плацента сылынуы, септикалық аборт, кортикальді синдроммен жүретін ДВС да ЖБЖ-не әкелуі мүмкін. Ренальді ЖБЖ кезінде бүйрек өзекшелері тікелей улармен, кейбір дәрілік заттармен, ауыр метал тұздарымен зақымданады. Рабдомиолиз және гемолиз (ГУС, жарақат) кезінде босап шығатын миоглобин және гемоглобин бүйрек өзекшелеріне улы әсер көрсетеді. Гиперкальциемия тамырларды тарылтып және өзекшелер қабырғасында нашар еритін кальций фосфаты тұздарының преципитациясын шақырады, кейін ЖБЖ-не әкелуі мүмкін. Дәрілік заттар ЖБЖ басқа жолдармен шақырады. Бұл – антибиотиктерді, диуретиктерді, стеройдты емес қабынуға қарсы заттарды қабылдағанда дамитын аллергиялық түтікшелік-интерстициялықі нефрит. Сонғылары простагландиндер синтезін тежейді, ол тамырлар тарылуын шақырып, бүйрек перфузиясын нашарлатады. Гиповолемиялық жағдайда олар өте қауіпті. Аминогликозидтер өзекшелерге улы әсер көрсетеді. Ишемия және улы әсерлерден өзекшелер эпителиі өледі және қуысына сылынып түседі, сондықтан өзекше ішілік бітелу дамиды. Ісінген өзекшелер тамырларды қысуы мүмкін, ол тіндер ишемиясын күшейте түседі. Шумақтық фильтрация тоқтайды (6-сурет).

6-сурет. ЖБЖ патофизиологиясы
Көптеген заттардың реабсорбциясы жүретін проксимальді өзекшелер ишемияға өте сезімтал болғандықтан бірінші кезекте зақымданады (қоршалған мәтінді қараңыз).
| Ишемиялық ЖБЖ патофизиологиясы · Проксимальді өзекшелер біріншілік ишемиялық әсерге ең сезімтал · Проксимальді өзекшелерде 60-80% Na және H2O реабсорбцияланады · Басқа иондар мен молекулалардың таңдамалы реабсорбциясы жүреді |
Постренальді ЖБЖ несеп жолдарының бітелуі кезінде дамиды. Ішкі қысымның өсуіне байланысты бүйрек өзекшелері ісінеді, бүйрек қан тамырларын қысады, ол өз кезегінде бүйрек тінінің ишемиясына әкеледі. Несеп жолдарының тарылуы несеп тас ауруынан, ісік үрдістерінен, лейкозбен ауыратын науқастарда химиотерапиядан кейін қатерлі жасушалардың ыдырауынан түзілетін несеп қышқылдары кристалдарынан болуы мүмкін.
Сонымен, шумақтық фильтрация жылдамдығының жедел төмендеуі - негізгі преренальді және ренальді (паренхиматозды) ЖБЖ-нің патогенетикалық механизмі.
ЖБЖ клиникасы. ЖБЖ дамуында төрт кезеңді бөліп қарастырады: алғашқы кезең (этиологиялық фактор әсер ету кезеңі), олигоануриялық кезең, полиурия кезеңі және жазылу.
Анамнез жинау ауру себебін анықтауға мүмкіндік береді (ауырған инфекциялары, балалардағы гастроэнтерит, жүйелі аурулар белгілері, гломерулонефрит, дәрілік заттар қабылдау және т.б.).
Жалпы клиникалық зерттеулер ағзаның жалпы гидратациялану денгейін анықтауға, , артериялық гипо және гипертензияны, жүрек-қантамыр жүйесі және басқа ағзалардың жағдайын анықтауға мүмкіндік береді.
Лабораторлы зертеулер арқылы гемостаз жүйесі бұзылыстарын, бірінші кезекте азотемияны, электролиттік бұзылыстарды, ацидозды анықтауға болады. Жүйелі аурулармен ажырату диагностикасын жасау үшін қосымша зерттеулер жүргізу қажет - комплемент денгейін, шумақтың базалді мембранасына антиденелерді, нейтрофиль антигендеріне антиденелерді және т.б. мәліметтерді анықтау керек. Несептен гемоглобин, миоглобин, натрий, калий, ά1-микроглобулин денгейін және осмотикалық қысымын анықтайды. ЖБЖ – өмірге қауіп тудыратын жағдай және соңғы он жыл ішінде өлім денгейі азайған жоқ, 45 % құрайды, ал интенсивті терапия бөлімінде - 70 % дейін. Болжамы ЖБЖ себебіне және гемо-, перитонеальді диализ емімен бірге емдеу әдістеріне байланысты. Ең ауыр өмірге қауіп төндіретін және диализ емін қажет ететін жағдайлар:
· төрт тәуліктен асқан олигоанурия
· қандағы мочевина денгейі 30 ммоль/л жоғары
· қандағы креатинин денгейі 1000 мкмоль/л жоғары
· гиперкалиемия 6 ммоль/л жоғары
· диуретиктерге резистентті өкпе ісінуі
· метаболикалық ацидоз, PН 7,2 төмен
· уремиялық энцефалопатия
· уремиялық перикардит