Схема переливания разногруппной крови
Свойства крови.
План лекции:
1. Объем и физико-химические свойства крови.
2. Группа крови.
3. Гемостаз.
Объем и физико-химические свойства крови.
Общее количество крови в организме взрослого человека составляет в среднем 6 – 8% от массы тела, что соответствует от 5 до 6 литров крови, а у женщины – от 4 до 5л. Каждый день это количество крови проходит через сердце более 1000 раз. Повышение общего объема крови называют гиперволемией, уменьшение – гиповолемией.
Относительная плотность крови – 1,050 – 1.060 зависит в основном от количества эритроцитов. Относительная плотность плазмы крови – 1.025 – 1.034, определяется концентрацией белков.
Вязкость крови – 5 усл.ед., плазмы – 1,7 – 2,2 усл.ед., если вязкость воды принять за 1. Вязкость крови обусловлена наличием в крови эритроцитов и в меньшей степени белков плазмы.
Осмотическое давление крови – сила, с которой растворитель переходит через полунепроницаемую мембрану из менее в более концентрированный раствор. Осмотическое давление крови это важнейшая константа в среднем составляет 7,5 атм. Оно обусловлено растворенными в ней осмотически активными веществами, главным образом неорганическими электролитами, в значительно меньшей степени – белками. Около 60% осмотического давления создается солями хлористого натрия (NаСl). Осмотическое давление определяет распределение воды между тканями и клетками. Если эритроциты поместить в солевой раствор, имеющий осмотическое давление, одинаковое с кровью, они не изменяют свой объем. Такой раствор называют изотоническим, или физиологическим. Это может быть 0,85% раствор хлористого натрия. В растворе, осмотическое давление которого выше осмотического давления крови, эритроциты сморщиваются, так как вода выходит из них в раствор. В растворе с более низким осмотическим давлением, чем давление крови, эритроциты набухают в результате перехода воды из раствора в клетку. Растворы с более высоким осмотическим давлением, чем давление крови, называются гипертоническими, а имеющие более низкое давление – гипотоническими.
Онкотическое давление крови – часть осмотического давления, создаваемого белками плазмы. Оно равно 0,03 – 0,04 атм, или 25 – 30 мм. рт.ст. Онкотическое давление в основном обусловленоальбуминами. Они обладают выраженной способностью притягивать к себе воду, за счет чего она удерживается в сосудистом русле, При снижении онкотического давления крови происходит выход воды из сосудов в интерстициальное пространство, что приводит к отеку тканей (голодные отёки).
Кислотно-основное состояние крови (КОС). Активная реакция крови обусловлена соотношением водородных и гидроксильных ионов. Для определения активной реакции крови используют водородный показатель рН – концентрацию водородных ионов. В норме рН – 7,36 (реакция слабоосновная); артериальной крови – 7,4; венозной – 7,35. При различных физиологических состояниях рН крови может изменяться от 7,3 до 7,5. Активная реакция крови является жесткой константой, обеспечивающей ферментативную деятельность. Крайние пределы рН крови, совместимые с жизнью, равны 7,0 – 7,8. Сдвиг реакции в кислую сторону называется ацидозом(при диабете и болезнях почек, при лёгочных заболеваниях, связанных с затруднением выделения СО2). Сдвиг реакции крови в щелочную сторону называется алкалозом(при усиленном выведении СО2).
В организме человека всегда имеются условия для сдвига активной реакции крови в сторону ацидоза или алкалоза, которые могут привести к изменению рН крови. В клетках тканей постоянно образуются кислые продукты. Накоплению кислых соединений способствует потребление белковой пищи. Напротив, при усиленном потреблении растительной пищи в кровь поступают основания. Поддержание постоянства рН крови является важной физиологической задачей и обеспечивается буферными системами крови. К буферным системам крови относятся гемоглобиновая, карбонатная, фосфатная и белковая. Буферные системы нейтрализуют значительную часть поступающих в кровь кислот и щелочей, тем самым препятствуя сдвигу активной реакции крови.
Группа крови.
В мембране эритроцитов человека содержится более 300 различных антигенных детерминант, молекулярное строение которых закодировано соответствующими генными аллелями хромосомных локусов. Количество таких аллелей и локусов в настоящее время точно не установлено.
Термин «группа крови» характеризует системы эритроцитарных антигенов, контролируемых определенными локусами, содержащими различное число аллельных генов, таких, например, как A, B и 0 в системе AB0. Две важнейшие классификации группы крови человека — это система AB0 и резус-система.
Известно также 46 классов других антигенов, из которых большинство встречается гораздо реже, чем AB0 и резус-фактор.
Система AB0
В плазме крови человека могут содержаться агглютинины и , в эритроцитах — агглютиногены A и B, причём из белков A и содержится один и только один, то же самое — для белков B и .
Таким образом, существует четыре допустимых комбинации; то, какая из них характерна для данного человека, определяет его группу крови:
и : первая (0)
A и : вторая (A)
и B: третья (B)
A и B: четвёртая (AB)
Система Rh (резус-система)
Резус крови — это антиген (белок), который находится на поверхности красных кровяных телец (эритроцитов). Он обнаружен в 1940 году Карлом Ландштейнером и А.Вейнером. Около 85 % европейцев (99 % индейцев и азиатов) имеют резус и соответственно являются резус-положительными. Остальные же 15 % (7 % у африканцев), у которых его нет, — резус-отрицательный. Резус крови играет важную роль в формировании так называемой гемолитической желтухи новорожденных, вызываемой вследствие резус-конфликта иммунизованной матери и эритроцитов плода.
Известно, что резус крови — это сложная система, включающая более 40 антигенов, обозначаемых цифрами, буквами и символами. Система резус не имеет в норме одноименных агглютининов, но они могут появиться, если резус-отрицательному человеку перелить резус-положительную кровь.
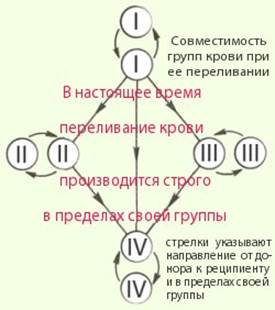 Совместимость групп крови человека
Совместимость групп крови человека
Теория совместимости групп крови AB0 возникла на заре переливания крови, во время Второй Мировой войны, в условиях катастрофической нехватки донорской крови.
Схема переливания разногруппной крови.
В России по жизненным показаниям в безвыходных ситуациях, и при отсутствии одногруппных по системе АВ0 компонентов крови (за исключением детей) допускается переливание резус-отрицательной крови 0(I) группы реципиенту с любой другой группой крови в количестве до 500 мл. Резус-отрицательная эритроцитная масса или взвесь от доноров группы А(II) или В(III), по витальным показаниям могут быть перелиты реципиенту с AB(IV) группой, независимо от его резус-принадлежности. При отсутствии одногруппной плазмы реципиенту может быть перелита плазма группы АВ(IV).
Гемостаз.
Это совокупность физиологических процессов, завершающихся остановкой кровотечения при повреждении сосудов.
Различают два механизма остановки кровотечения:
1. Первичный сосудисто-тромбоцитарный или микроциркуляторный гемостазобусловленный спазмом сосудов и их механической закупоркой агрегатами тромбоцитов;
Сосудисто-тромбоцитарный, или микроциркуляторный гемостаз - остановка кровотечения из мелких сосудов с довольно низким кровяным давлением. Процесс остановки кровотечения в этих сосудах слагается из следующих компонентов:
1) сосудистого спазма (временного и продолжительного);
2) происходит адгезия (прилипание), активация и агрегация (склеивание между собой) тромбоцитов. При этом образуется так называемый «белый тромб», т.е. тромб с преобладанием тромбоцитов, обеспечивающей надежный гемостаз.
При травме рефлекторно происходит уменьшение просвета (спазм) мелких кровеносных сосудов. Рефлекторный спазм сосудов является кратковременным. Более длительный спазм сосудов поддерживается действием серотонина, норадреналина, адреналина, которые освобождаются из тромбоцитов и поврежденных клеток тканей. Спазм сосудов приводит лишь к временной остановке кровотечения. Основное же значение для гемостаза в зоне мелких кровеносных сосудов (микроциркуляции) имеет процесс формирования тромбоцитарной пробки.
2. Вторичный - свертывание крови или гемокоагуляцияс последующей ретракцией (сокращением) кровяного сгустка запускается тканевым фактором из окружающих поврежденный сосуд тканей, и регулируемый многочисленными факторами свертывания крови. Он обеспечивает плотную закупорку поврежденного участка сосуда фибриновым сгустком – это так называемый «красный тромб», т.к. образовавшаяся фибриновая сетка включает в себя клетки крови эритроциты.
Свертывание крови. Гемокоагуляцияявляется важнейшим защитным механизмом организма, предохраняющим его от кровопотери в случае повреждения кровеносных сосудов мышечного типа.
Это сложный биохимический и физико-химический процесс, в итоге которого растворимый белок крови — фибриноген переходит в нерастворимое состояние — фибрин.
Свертывание крови по своей сущности представляет собой ферментативный процесс. Вещества, участвующие в этом процессе, получили название факторов системы свертывания крови, которые делят на две группы: 1) обеспечивающие (основные с I по IV) и ускоряющие процесс гемокоагуляции (акселераторы с V по XIII); 2) замедляющие или прекращающие его (ингибиторы). В плазме крови обнаружены 17 факторов системы гемокоагуляции. (Плазменные факторы обозначают римскими цифрами от I до XIII в сочетании с буквой F (FI – FXIII – от фибрина до фибринстабилизирующего фактора), а тромбоцитарные т. е. клеточные факторы арабскими цифрами и буквой Р (РI – РI). Как правило, плазменные факторы – это проферменты, которые синтезируются в печени или эндотелии сосудов и входят в глобулиновую фракцию белков плазмы. В активную форму они переходят в процессе свертывания крови. Например, фактор I – это фибриноген, фактор II – протромбин, фактор III – тромбопластин, фактор IV – ионы Са2+. Факторы VIII и IX – так называемые антигемофильные факторы, так как при их отсутствии нарушается свертывание крови и развивается гемофилия. Фактор XII – контактный фактор (фактор Хагемана), активность которого повышается при повреждении стенки сосуда.)
 Большинство факторов образуется в печени и для их синтеза необходим витамин К. Они находятся в крови в неактивном состоянии и активируются при повреждении сосудистой стенки. При недостатке или снижении активности факторов свертывания крови может наблюдаться патологическая кровоточивость. В частности, при дефиците плазменных факторов, называемых антигемофильными глобулинами, проявляются различные формы гемофилии.
Большинство факторов образуется в печени и для их синтеза необходим витамин К. Они находятся в крови в неактивном состоянии и активируются при повреждении сосудистой стенки. При недостатке или снижении активности факторов свертывания крови может наблюдаться патологическая кровоточивость. В частности, при дефиците плазменных факторов, называемых антигемофильными глобулинами, проявляются различные формы гемофилии.
В самом простом виде процесс свёртывания крови может быть разделён на три фазы:
1. фаза активации включает комплекс последовательных реакций, приводящих к образованию протромбиназы и переходу протромбина в тромбин;
2. фаза коагуляции — образование фибрина из фибриногена;
3. фаза ретракции — образование плотного фибринового сгустка.
Для осуществления всех фаз процесса свертывания крови необходимы ионы кальция.
Ретракция - сокращение нитей фибрина, в результате чего происходит уплотнение сгустка и выделение сыворотки. Следовательно, сыворотка крови отличается по своему составу от плазмы отсутствием в ней фибриногена и некоторых других веществ, участвующих в процессе свертывания крови. Кровь, из которой удален фибрин, называют дефибринированной. Она состоит из форменных элементов и сыворотки. Весь процесс гемостаза протекает в течение 3 – 4 минут.
Ингибиторы гемокоагуляции препятствуют внутрисосудистому свертыванию крови или замедляют этот процесс. Наиболее мощным ингибитором свертывания крови является гепарин. Гепарин — естественный антикоагулянт широкого спектра действия, образуется в базофильных лейкоцитах. Гепарин тормозит все фазы процесса свертывания крови.
Кровь, покидая сосудистое русло, свертывается и тем самым ограничивает кровопотерю. В сосудистом же русле кровь жидкая, поэтому она и выполняет все свои функции. Это объясняется тремя основными причинами: 1) факторы системы свертывания крови в сосудистом русле находятся в неактивном состоянии; 2) наличие в крови, форменных элементах и тканях антикоагулянтов (ингибиторов), препятствующих образованию тромбина; 3) наличие интактного (неповрежденного) эндотелия сосудов.
Антиподомсистемы гемокоагуляции является фибринолитическая система, основной функцией которой расщепление нитей фибрина на растворимые компоненты по мере того, как поврежденный сосуд восстанавливается, и необходимость в наличии сгустка пропадает. Фибринолиз включает в себя расщепление фибрина под воздействием плазмина, присутствующего в плазме крови в виде неактивного предшественника - плазминогена. Последний активируется одновременно с началом процесса свертывания крови. Активаторы стимулируют превращение плазминогена в плазмин, ингибиторы тормозят этот процесс.
Процесс фибринолиза необходимо рассматривать в совокупности с процессом свертывания крови. Изменение функционального состояния одной из них сопровождается компенсаторными сдвигами в деятельности другой.
Нарушение функциональных взаимосвязей между системами гемокоагуляции и фибринолиза может привести к тяжелым патологическим состояниям организма, либо к повышенной кровоточивости, либо к внутрисосудистому тромбообразованию.