Клінічна класифікація ІХС (адаптована згідно з рекомендаціями VI Національного конгресу кардіологів України, 2000).
1. Раптова коронарна смерть.
1.1. Раптова клінічна коронарна смерть з успішною реанімацією.
1.2. Раптова коронарна смерть (летальний кінець).
2. Стенокардія.
2.1. Стабільна стенокардія напруження.
2.1.1. Стабільна стенокардія напруження (із зазначенням функціо
нальних класів за класифікацією Канадської асоціації кардіологів; для III і IV функціональних класів можливе приєднання стенокардії малого напруження, яка клінічно проявляється стенокардією спокою).
2.1.2. Стабільна стенокардія напруження при ангіографічно інтактних судинах (коронарний синдром X).
2.2. Вазоспастична стенокардія (ангіоспастична, спонтанна, варіантна, Принцмстала).
2.3. Нестабільна стенокардія (до 28 діб).
2.3.1. Стенокардія, що виникла вперше Виникнення вперше в житті нападів стенокардії з транзиторними змінамина ЕКГ у стані спокою до 28 діб.
2.3.2. Прогресуюча стенокардія (поява стенокардії спокою або нічних нападів стенокардії у хворого зі стенокардією напруження, підвищення функціонального класу стенокардії, прогресуюче зниження толерантності до фізичного навантаження, транзиторні зміни на ЕКГ у стані спокою).
2.3.3. Рання постінфарктна стенокардія (від 3 до 28 діб).
3. Гострий інфаркт міокарда.
3.1. Гострий інфаркт міокарда з наявністю зубця () (трансмуральний, всликовогнищевий).
3.2. Гострий інфаркт міокарда без зубця £ (дрібновопшщевий).
3.3. Гострий субендокардіальний інфаркт міокарда.
3.4. Гострий інфаркт міокарда (невизначений).
3.5. Рецидивний інфаркт міокарда (від 3 до 28 діб).
3.6. Повторний інфаркт міокарда (після 28 діб).
3.7. Гостра коронарна недостатність (елевація або депресія сегмента 5Т, що відображає гостру ішемію до розвитку ознак некрозу міокарда або раптової коронарної смерті. Це попередній, етапний, діагноз.
Деякі ускладнення гострого інфаркту міокарда вказують за часом їх виникнення:
— гостра серцева недостатність (класи І —IV за Кіііір);
— порушення серцевого ритму та провідності;
— розрив серця зовнішній і внутрішній (дефект міжшлуночкової перегородки, дефект міжпредсердної перегородки, дефект сухожилкової хорди, розрив сосочкового м'яза);
— тромбоемболії різної локалізації;
— тромбоутворення в порожнинах серця;
— гостра аневризма серця;
— синдром Дресслера;
— постінфарктна стенокардія (від 72 год після розвитку інфаркту міокарда до 28 діб).
4. Кардіосклероз.
4.1. Вогнищевий кардіосклероз.
4.1.1. Постінфарктний кардіосклероз (із зазначенням форми та стадії серцевої недостатності, характеру порушення серцевого ритму та провідності, кількості перенесених інфарктів, їх локалізації та часу виникнення). Хронічна аневризма серця.
4.1.2. Вогнищевий кардіосклероз, не зумовлений інфарктом міокарда.
4.2. Дифузний кардіосклероз (із зазначенням стадії серцевої недостатності, порушення серцевого ритму та провідності).
5. Безбольова форма ІХС. Діагноз встановлюють на підставі виявлення ознак ішемії міокарда за допомогою тесту з фізичним навантаженням, холтерівського моніторингування ЕКГ з верифікацією ішеміїза даними коронарографії, сцинтиграфії міокарда, стрес-ЕхоКГ з добутаміном.
Клінічні ознаки ішемії міокарда — це раптова поява нападоподібного болю в ділянці серця під час фізичного чи психоемоційного навантаження, який утримується 20 — 25 хв або довше, наростає за своєю інтенсивністю або минає, якщо припинити навантаження чи прийняти 1—2 таблетки (5 —10 мг нітрогліцерину) або іншого антиангінального засобу. Під терміном «ішемічна кардіоміопатія» слід розуміти ІХС із встановленим за допомогою методів коронаро- і вентрикулографії дифузним ураженням коронарних артерій атеросклерозом, вираженою дилатацією лівого шлуночка, тотальним зниженням скоротливості міокарда, які супроводжуються клінічними ознаками серцевої недостатності. Раніше під цим терміном розуміли ІХС з наявністю дифузного кардіосклерозу та серцевої недостатності; такий діагноз встановлювали особам похилого віку.
Стенокардія (angina pectoris, грудна жаба[1]) — захворювання, симптомами якого є напади раптового болю (ангінозний біль) в грудях унаслідок гострої недостатності кровопостачання міокарду — клінічна форма ішемічної хвороби серця.
Стенокардія є найбільш поширеною формою ішемічної хвороби серця (ІХС). Групу високого ризику щодо раптової смерті та інфаркту міокарда становлять у першу чергу хворі на стенокардію напруги. Тому необхідно швидко встановити діагноз і надати невідкладну допомогу при тривалому приступі стенокардії. Екстрена діагностика нападу стенокардії заснована на скаргах хворого, даних анамнезу і в значно меншій мірі на даних ЕКГ, так як у великому відсотку випадків електрокардіограма залишається нормальною. У більшості випадків облік характеру, тривалості, локалізації, іррадіації, умов виникнення і припинення болю дозволяють встановити її коронарне походження.
КЛАСИФІКАЦІЯ
Виділяють стабільну стенокардію чотирьох функціональних класів і нестабільну стенокардію (табл. 3-2).
Таблиця 3-2. Класифікація стенокардії
| Стенокардія | Клінічні особливості |
| Стабільна | Щодо однакові больові напади, що виникають у більш-менш ідентичних умовах |
| Функціональний клас I | Рідкісні больові напади тільки при незвично великий або швидко виконуваної навантаженні, звичайна навантаження не викликає болю |
| Функціональний клас II | Незначне обмеження звичайної фізичної активності - біль виникає при швидкій ходьбі на відстань більше 300 м або при підйомі більш ніж на один поверх сходами, як правило, у поєднанні з обтяжуючими факторами (морозна погода, холодний вітер, стан після їжі, перші години після пробудження , емоційний стрес) |
| Функціональний клас IIIФункціональний клас IV | Значне обмеження фізичної активності - біль виникає при ходьбі по рівній місцевості на відстань 150-300 м або при підйомі на один поверх сходи звичайним кроком при звичайних условіяхНевозможность будь-якої фізичної активності без відчуття дискомфорту - біль виникає при мінімальних навантаженнях або в спокої |
| Нестабільна | Напади мають різну характеристику, можуть виникати спонтанно, характеризуються високим ризиком розвитку інфаркту міокарда |
| Вперше виникла | 4-8 тижнів з моменту першого больового нападу при навантаженні або в спокої |
| Прогресуюча | Больові напади стають частішими і важкими, зменшується ефективність нітратів, знижується толерантність до навантаження, і стенокардія переходить у більш високий функціональний клас, аж до появи стенокардії спокою; або стенокардія спокою набуває важкий рецидивуючий перебіг, толерантне до терапії |
| Постінфарктна | Поява знову або інтенсифікація ангінозних нападів протягом декількох днів або 2 тижнів після перенесеного інфаркту міокарда |
| Вазоспастична (варіантна, стенокардія Принц-метала) | Основний діагностична ознака - тимчасовий дугоподібний підйом сегмента ST опуклістю догори, без подальшої динаміки розвитку інфаркту міокарда Напади виникають в спокої, нерідко під час сну і не пов'язані з фізичним навантаженням або іншими факторами, що збільшують потребу міокарда в кисні Купіруванню болю може сприяти перехід у вертикальне положення , певна фізична активність; больові відчуття наростають і зменшуються поступово, частіше біль буває жорстокою і тривалою (до 20 хв і більше); приблизно в 50% випадків біль супроводжують порушення ритму і провідності |
Комітет експертів ВООЗ рекомендує наступні діагностичні критерії больового синдрому при нападі стенокардії:
характер болю стискає або давить;
локалізація болю за грудиною або в передсердній області по лівому краю грудини;
чіткий зв’язок виникнення болю з фізичним навантаженням;
тривалість болю не більше 10 хв;
прийом нітрогліцерину дає швидкий ефект.
Нестабільна стенокардія
Клініка.Найважливішою ознакою нестабільної стенокардії є нестабільність больового синдрому, що проявляється прогресуванням стенокардії напруження, появою стенокардії спокою, приєднанням нових симптомів, які супроводжують біль (виражена загальна слабкість, холодний піт, задишка, кашель, клекотіння в грудях, напади аритмії на висоті фізичного або психоемоційного навантаження). Характерним для прогресуючої стенокардії є стисний біль за грудниною, який то вщухає, то наростає, не усувається вживанням нітратів, супроводжується холодним потом, задишкою, аритмією, страхом смерті. Епізоди нападів ангінозного болю частішають, а міжнападові періоди коротшають. Кожний наступний напад більш важкий, ніж попередній. Нітрати (нітрогліцерин, нітросорбід), які раніше усували напади ангінозного болю, неефективні, хоча хворий вживає значно більшу їх кількість, ніж звичайно. Біль може виникнути не обов'язково у зв'язку зпсихоемоційним або фізичним навантаженням, а й у стані спокою. Іноді лише наркотичні засоби усувають його. На фоні стенокардії може виникати напад гострої лівошлуночкової недостатності із задухою, сухим кашлем, клекотінням у грудях.
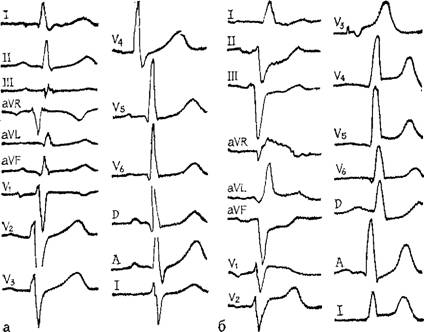
ЕКГ пацієнта 54р. а) до нападу стенокардії б) при нападі стенокардії
Діагностика.
Головними ознаками прогресуючої стенокардії на ЕКГ є елевація/депресія сегмента SТ, інверсія зубця T, які можуть утримуватись упродовж доби й довше (2 — 3 доби, до 10—14 діб). На ЕхоКГ знаходять зони гіпо-, акінезії, дискінезії стінок серця, які, однак, минають через кілька днів, Із серологічних серцевих маркерів при пошкодженні кардіоміоцитів у кров найшвидше (через 2 год) надходить низькомолекулярний протеїн міоглобін. Його можна виявити і в сечі (міоглобінурія). Проте цей тест не специфічний, оскільки міоглобінемія і міоглобінурія можливі при пошкодженні скелетних м'язів. У перші 6 год від початкугострого коронарного синдрому в крові підвищується рівень загальної креатинфосфокінази та її МВ-фракці. Нормалізується цей показник через 24 — 36 год, але він також недостатньо специфічний і чутливий. Найбільше значення мають тести на тропоніни І та Т. Вони високоспецифічні та чутливі. Тропоніни І та Т берутьучасть у процесах зв'язування актину з міозином, тобто у скороченні і розслабленні міокарда. Вони можуть бути позитивними при нормальному тесті на креатинфосфокіназу, АсАТ, за відсутності елевації сегмента SТ на ЕКГ. Зазвичай позитивний тест на тропоніни вказує на наявність гострого інфаркту міокарда.
Розпитування. Скарги. При серцевих захворюваннях хворі скаржаться на біль в ділянці серця, задишку, серцебиття, перебої, набряки, кашель, кровохаркання, головний біль і т. д.
Болі в ділянці серця – кардіалгії (cardialgiae) - поділяються на справжні і псевдокардіалгії. Псевдокардіалгії зустрічаються при захворюваннях хребта, м'язів, центральної нервової системи, шлунково-кишкового тракту.
Справжні кардіалгії поділяються на 4 групи:
1) пов’язані з ураженням коронарних судин - коронарогенні (а - болі запального характеру - васкулітні; б - обтураційного характеру - ішемічні);
2) пов’язані з ураженням міокарду (ішемічні, запальні);
3) пов’язані з ураженням перикарду;
4) пов’язані з ураженням ендокарду.
При розпитуванні хворого треба звернути увагу на:
1)біль постійний чи періодичний. Біль постійного характеру вказує на міокардит, перикардит, невроз серця; періодичний – характерний для стенокардії або інфаркту міокарда .
2) залежність болю від фізичного навантаження. Біль, що виникає при фізичному навантаженні, часто спостерігається при стенокардії навантаження та інфаркті міокарда. При неврозі серця фізичне навантаження приводить до зменшення або зникнення болю, який знову з¢являється після фізичного навантаження або в кінці робочого дня. Біль, який виникає в спокої, вказує на стенокардію спокою або на інфаркт міокарда.
3) тривалість і локалізація болю. При стенокардії або інфаркті міокарда біль, як правило, локалізується в ділянці груднини і іррадіює догори в щелепу, ліву руку, лопатку, плечовий суглоб. Для неврозу характерна локалізація болей над верхівкою серця або в лівій половині грудної клітки. Важливе значення має тривалість больового синдрому - мінімальна тривалість болі при стенокардії - 3-10 хв, максимальна - 20-25 хв. Загрудинні болі, які тривають більше, ніж півгодини, повинні направляти на пошук інфаркту міокарда.
4) характер болю. Для стенокардії, інфаркту міокарда характерні болі стискуючого, тиснучого, пекучого характеру, тоді як при неврозі, міокардиті - це колючі, гострі, пульсуючі або, навпаки, тупі болі.
5) час появи болю. Часто при стенокардії спокою болі з'являються вночі. При стенокардії напруги - частіше вранці, наприклад, після сніданку, на шляху до роботи.
Задишка (dyspnoё) є ознакою недостатності серця. Вона може виникати гостро, у вигляді приступів задухи, часто вночі, що характерно переважно для недостатності лівого шлуночка.
Задишка може виникати в спокої ( при хронічній лівошлуночковій недостатності) або при фізичному навантаженні (в ранніх стадіях серцевої недостатності). При лівошлуночковій недостатності виникає застій в легенях, транссудація в альвеоли, зменшення дихальної поверхні, порушення артеріалізації крові (гіпоксемія) і накопичення вуглекислоти в крові (гіперкапнія), внаслідок чого проходить перезбудження дихального центру і розвивається задишка.
Коли до недостатності лівого шлуночка приєднується недостатність правого, то задишка зменшується (внаслідок розвантаження малого кола кровообігу).
Серцева астма (asthma cardiale) - характеризується нападом задухи або відчуттям нехватки повітря і є проявом гострої серцевої недостатності. Вона розвивається раптово в стані спокою або через деякий час після фізичного чи емоційного напруження, часто вночі, під час сну, внаслідок швидкого наростання застою в малому колі кровообігу. Вона може ускладнитись набряком легень, внаслідок переходу рідкої частини крові із судинного русла і інтерстиціальної тканини в повітряносні шляхи. В основі серцевої астми лежить зниження вентиляції під час сну внаслідок зменшення чутливості дихального центру до змін газового складу крові. Цьому сприяє і падіння скоротливої функції міокарда, внаслідок адренергічної стимуляції під час сну. Крім цього в горизонтальному положенні хворого проходить вихід крові з депо, яке супроводжується збільшенням об'єму циркулюючої крові.
Підсилене серцебиття (palpitatio cordis)– відчуття хворим скорочень серця. Воно пов¢язане з підвищеною збудливістю нервового апарату. що регулює серцеву діяльність. У здорових людей підсилене серцебиття спостерігається після фізичного навантаження. У хворих воно відмічається при лихоманці, після інфекцій, захворювань серця.
Особи з тяжкими ураженнями серця серцебиття можуть відчувати постійно або воно може проявлятися нападом пароксизмальної тахікардії.
Патогенез серцебиття складний, частіше воно є відбиттям компенсаторної реакції на гіпоксемію і гіпоксію, які виникли при захворюваннях серця, низки токсичних і інших впливів на нервово-рефлекторний апарат серця.
Перебої (arhythmia)– відчуття короткочасної зупинки серця, завмирання його з “пустотою” в грудях. Частіше вони зумовлені екстрасистолією. Ці явища часто викликають у хворих страх.
Набряки (oedema) при захворюваннях серця є проявом правошлуночкової недостатності. Вони спочатку появляються під вечір, більше на нижніх кінцівках, а впродовж ночі проходять. Серцеві набряки сині, холодні.
Лабораторні дані
* Під час нападу не змінюються, але у хворих на стенокардію може бути підвищена концентрація в крові загального холестерину, ліпопротеїдів низької і дуже низької щільності, тригліцеридів.
* Можуть відзначатись зміни в коагулограмі – підвищення активності згортальної системи крові.
Інструментальні методи дослідження
* У період больового нападу електрокардіографічно можна виявити ознаки порушення коронарного кровообігу тільки у 50-60 % хворих. Ішемія міокарда при стенокардії проявляється змінами кінцевої частини шлуночкового комплексу. При цьому зубець Т може бути зниженим, згладженим, негативним із загостреною вершиною – так званий «коронарний». Більш виражені субендокардіальна ішемія й ураження міокарда ( зворотня дистрофія м’язових волокон ) характеризується депресією сегменту ST. Інколи при стенокардії відзначається підйом сегменту ST у вигляді дуги, що властиво субепікардіальній ішемії ураженого міокарда. Ці зміни мають тимчасовий характер і після нападу швидко зникають.
Велоергометрична проба
проводять за методикою навантажень, які поступово наростають (починають з мінімальної потужності – 25 Вт), протягом 3 хв. Далі навантаження поступово збільшують на цю величину на кожному етапі аж до моменту припинення проби.
Реєстрація ЕКГ, підрахунок пульсу і визначення АТ проводять у хворих через кожні 25 Вт навантаження
Дипіридамолова проба
• базується на ефекті “коронарного обкрадання”. Дипіридамол ефективно розширює вінцеві артерії, разом із тим, зменшується кровопостачання склеротично звужених артерій і в них виникає дефіцит кисню, що проявляється на ЕКГ ознаками ішемії.
• Препарат вводять з розрахунку 0,75 мг/кг маси тіла. Розраховану дозу дипіридамолу набирають в шприц і додають ізотонічний розчин хлориду натрію до 20 мл. Розчин вводять внутрішньовенно протягом 5 хв (4 мл/хв).
• Припиняють введення засобу, якщо виникає напад стенокардії, на ЕКГ з’являються ознаки ішемії міокарда, порушення ритму і провідності, а також побічні реакції (сильний головний біль, нудота, різка загальна слабість).


ЛІКУВАННЯ СТЕНОКАРДІЇ
o І. Полегшення і зняття больового синдрому (симптоматична терапія)
1.ПРЕПАРАТИ НІТРОГЛІЦЕРИНУ:
o для зняття больового приступу:
o - нітрогліцерин – табл. 0,0005, 1 % р-н – по 1 – 3 табл. під язик
o - ізосорбіду динітрат (нітросорбід 10 мг, різордан 5 мг)
Похідні нітрогліцерину:
o - ізосорбіду динітрат – 5 – 60 мг (нітросорбід, різордан, лангоран, ізокет)
o - ізосорбіду – 5 – мононітрат 20 – 100 мг (Монолонг, Моносан, Моночинкве, Пектрол, Эфокс)
o - тринітрин 2,5; 7,5 (ленітрал), пластир 5, 10 мг (нітродерм)
o Нітратоподібні:
o - молсидомін 2 – 8 мг (сиднофарм, корвазал, корватон)
2. БЕТА-АДРЕНОБЛОКАТОРИ
o А.Некардіоселективні без внутрішньої симпатоміметичної активності
o - пропранол (анаприлін, обзидан, індерал) 10, 40 мг
o - надолол (коргард) 40 –240 мг
o Б. Некардіоселективні з внутрішньою симпатоміметичною активністю:
o - окспренолол (тразікор) 20, 40 мг
o - піндолол (віскен) 5, 15 мг
o В. Кардіоселективні без внутрішньої кардіоселективної активності:
o - метопролол (спесікор, беталок, егілок, лопресор) 50 – 100 мг
o - атенолол (тенормін, атеносан) 50 – 100 мг
o - бісопролол (конкор) 5, 10, 20 мг
n Г. Кардіоселективні з внутрішньою симпатоміметичною активністю:
o - ацебутолол (сектраль) 200, 400 мг
o - бетаксолол (локрен) 5, 10, 20 мг
Д. З периферичною вазодилятуючою дією:
o - карведілол (коріол) 12,5 ,50 мг
o - небіволол (небілет) 5, 10 мг
3. АНТАГОНІСТИ КАЛЬЦІЮ (ефективні при вазоспастичній стенокардії):
А. Дигідропіридини (більше впливають на судини)
-ніфедипін (адалат, фенігидин, кордипін, корінфар, кордафен, сензіт) 10 – 30 мг
o - нітрендипін (нідрель) 10 – 20 мг
o - нікардипін (локсен) 20 – 50 мг
o - фелодипін (флоділ) 5 мг
o - амлодипін (норвакс, аген) 5 мг
Б. Фенілалкіламіни ( вплив на провідність)
- Верапаміл (ізоптін, фіноптін) 40 – 240 мг
В. Бензотіазепіни (мають центральну та периферичну дії)
- Дилтіазем (тілдієм, коразем, дільзем), діакордин - 60 – 300 мг