Сформулируйте и обоснуйте диагноз. 5 страница
Задача № 54
Больной К., 43 года, обратился на пятый день болезни с жалобами на озноб, головную боль, слабость, потливость. Заболел 18.11 вечером около 19 ч., когда появились озноб, ломота во всем теле, головная боль, поднялась температура тела до 39,50С, снижение которой сопровождалось обильным потоотделением. 19.11 повышения температуры не было, продолжал работать. 20.11 также вечером повторился пароксизм лихорадки с повышением температуры до 400С. Самостоятельно принимал аспирин. 22.11 приступ возобновился около 18 ч. Обратился за медицинской помощью.
Из анамнеза выяснено, что в течение последних 6 месяцев работал в Афганистане. Химиопрофилактику никаких инфекций не проводил.
При осмотре: состояние средней тяжести. Температура тела 39,80С Кожные покровы чистые, бледные. В легких везикулярное дыхание. Тоны сердца приглушены, ритмичные. Пульс 112 уд. в 1 мин., удовлетворительного наполнения и напряжения. АД 110/70 мм рт. ст. Печень выступает на 2 см из-под реберной дуги, эластичная, край заострен. В положении на правом боку определяется нижний полюс селезенки. Живот мягкий, безболезненный. Стул и диурез в норме.
Анализ крови: Hb – 107 г/л, эр – 3,5*1012/л, Л – 8*109/л, э – 3%, п – 4%, с – 50%, лимф. – 35%, м – 8%, СОЭ – 30 мм/ч.
Вопросы:
1. Поставьте предварительный диагноз.
2. Обоснование диагноза.
3. Какие возбудители вызывают подобную симптоматику?
4. Объясните изменения в общем анализе крови.
5. План обследования.
6. Назначьте лечение.
7. Необходимо ли проводить дальнейшую профилактику и почему?
8. Профилактика при нахождении в эпидемическом очаге.
9. Диспансерное наблюдение.
10. Специфическая профилактика заболевания.
Задача № 55
Больной А., 45 лет. 12.10 доставлен бригадой скорой медицинской помощи с жалобами на резкую слабость, сильную головную боль, снижение аппетита, появление «тумана», «мушек» перед глазами, жажду, носовое кровотечение. Была однократная рвота, температура тела 38,80С.
Заболел остро три дня назад, когда внезапно поднялась температура до фебрильных цифр, появилась выраженная слабость, головные боли.
Из анамнеза: работает егерем, живет в доме в лесу. Контакт с инфекционными больными отрицает. Из домашних животных – кошка и две собаки. У дома есть хозяйственные постройки, в которых есть мыши. Периодически употребляет в пищу консервы домашнего и фабричного изготовления.
Из анамнеза жизни: болеет редко, привит от клещевого энцефалита.
Объективно: состояние средней степени тяжести. Кожные покровы лица, шеи гиперемированы, лицо одутловатое. В ротоглотке гиперемия миндалин и задней стенки глотки. Периферические лимфатические узлы не увеличены. В легких дыхание везикулярное, проводится во все отделы, хрипов нет. Тоны сердца приглушены, ритмичные, ЧСС 86 уд/мин. АД 110/70 мм рт. ст. Живот при пальпации болезненный в околопупочной области, перистальтические шумы выслушиваются над всей поверхностью живота. Край печени по краю реберной дуги, безболезненный, селезенка не пальпируется. Симптом Пастернацкого сомнительный с обеих сторон. Стул был один раз, оформленный. Диурез достаточный.
Лабораторно: ОАК: Нв – 130 г/л; Эр – 4,5х1012/л; Лей – 3,5х109/л; ПЯ – 4%; СЯ – 53%; э – 2%; б – 1%; Лимф – 35%; мон – 5%; СОЭ 15 мм/ч; Тц – 180х109/л.
Вопросы:
1. Поставьте предварительный диагноз, обоснуйте.
2. Какие пути заражения данной инфекцией вы знаете?
3. Назовите основное звено патогенеза данного заболевания.
4. Назовите периоды в течении заболевания.
5. Какие возможны осложнения при данном заболевании?
6. Проведите дифференциальный диагноз.
7. Охарактеризуйте ОАК. Какими специфическими методами можно подтвердить диагноз?
8. Назначьте лечение данному больному?
9. Какие могут быть исходы заболевания?
10. Правила выписки, диспансеризация.
Задача № 56
Пациент В., 21 год, пастух, санавиацией доставлен в областную инфекционную больницу из высокогорного поселкового медицинского пункта. Из анамнеза болезни известно, что поступал на 6-й день болезни с жалобами на сильную головную боль, повторные ознобы, боль в правой ноге. Заболевание началось с потрясающего озноба, головной боли, боли в глазных яблоках, сухости во рту, жажды. В последующие дни возникли боли в правом паху, ноге, нарастали слабость, головокружение, временами терял сознание. Медикаментозная помощь состояла в назначении пенициллина, анальгина, сульфокамфокаина. Вчера появились боли в грудной клетке при дыхании, кашель, одышка, ухудшилось общее состояние.
При осмотре на 8-й день болезни установлено: больной среднего роста, правильного телосложения, пониженного питания. Температура тела 39,60С. Положение в постели пассивное: лежит с закрытыми глазами, стонет, на вопросы отвечает односложно, нехотя, временами впадает в бредовое состояние. Кожные покровы бледные, умеренный акроцианоз, конъюнктивит, склерит, лицо выражает страдание. Губы сухие, запекшиеся. Язык густо обложен меловым налётом. Пульс малый, слабый, тахиаритмия 140 уд. в 1 мин., АД 60/40 мм рт. ст., одышка 28 дыханий в 1 мин. Над всей поверхностью лёгких прослушиваются множественные сухие хрипы, очаговые физикальные изменения не отмечены. Кашель со скудным количеством мокроты с примесью крови. Правая нога в отведенном положении, по внутренней поверхности правого бедра определяется инфильтрат протяженностью около 1О см., на пальпацию реагирует стоном, болезненной гримассой. При пальпации инфильтрат по периферии плотный, спаян с окружающими тканями, кожа над ним гиперемирована, без резкой границы с окружающими тканями, в центре инфильтрата - геморрагическое пропитывание, флюктуация, вскрывшаяся булла. В правой паховой области определяются увеличенные в размере до 4-6 см, спаянные между собой и кожей лимфоузлы, плотные, болезненные. Кожа над ними гиперемирована.
В гемограмме: лейкоциты – 28х109 /л, миелоциты – 2%, юные – 9%, п/я – 37%, с/я 28%, лимф. – 18%, мон. – 6%, токсическая зернистость нейтрофилов.
Вопросы:
1. Сформулируйте предположительный диагноз.
2. Укажите на основании каких данных можно думать об особо опасной инфекции в приведенной ситуации.
3. Определите круг дифференциально-диагностического поиска.
4. Этиология и эпидемиологические особенности возбудителя.
5. Укажите необходимые для этиологической диагностики методы и предполагаемые сроки получения результатов.
6. План обследования.
7. Назовите клинические варианты течения инфекции.
8. Определите лечебную тактику.
9. Укажите правила выписки больного из стационара.
10. Диспансерное наблюдение.
Задача № 57
Больной Ф., 25 лет, выезжал на рыбную ловлю, одновременно охотился на ондатр. Спал в собственном автомобиле. Спустя неделю вернулся домой, приступил к работе. Через 5 дней после возвращения отмечал появление одиночных мелких язвочек на коже правой руки в области 4 пальца. На следующий день поднялась температура до 37,8-38оС, державшаяся неделю. Обратился к врачу по месту жительства. В течение последующих 5 дней температура повышалась только к вечеру до 37,5оС. На 2-3 день от момента подъема температуры, появилось опухолевидное, умеренно болезненное образование в правой подмышечной области, кожа над ним не изменена. Спустя 5 дней образование было вскрыто хирургом, после вскрытия было получено белое творожистое отделяемое.
Вопросы:
1. Предполагаемый диагноз.
2. Эпидемиологические особенности данной нозологии.
3. Какие исследования подтвердят Ваш диагноз?
4. Дифференциальный диагноз.
5. Перечислите возможные осложнения.
6. Возможно ли самоизлечение данного заболевания?
7. Лечение.
8. Прогноз для данной нозологической формы.
9. Правила выписки.
10. Необходима ли диспансеризация?
Задача № 58
Больная С., 30 лет, осмотрена на дому. Жалобы на боль в горле, резь в глазах, насморк, умеренную головную боль, повышение температуры тела до 38,5ºС.
Болезнь началась 3 дня назад, с недомогания, катаральных явлений. Обратилась к врачу в связи с ухудшением самочувствия и проявлением рези в глазах. Проживает в благоустроенной квартире, правила личной гигиены соблюдает, работает воспитателем в детском саду. 5 дней назад из группы был госпитализирован ребёнок с подобными симптомами.
При осмотре: состояние средней тяжести. Лицо одутловато. Веки отёчны. Конъюнктивы гиперемированы, склеры инъецированы. Во внутренних углах обоих глаз видно обильное слизистое отделяемое. Носовое дыхание затруднено, слизисте выделения из носа. Миндалины отёчны, гиперемированы, задняя стенка глотки гиперемирована, зерниста. Подчелюстные, передне- и задне-шейные лимфоузлы увеличены до 2 см в диаметре, безболезненные, эластичные. В лёгких везикулярное дыхание, проводится во все отделы, хрипов нет. Тоны сердца ясные, ритмичные, с частотой 90 в минуту. АД 110/60 мм рт. ст. Живот при пальпации мягкий, безболезненный, печень по Курлову 12-12-10 см, пальпируется нижний полюс селезёнки. Симптом поколачивания по пояснице отрицателен с обеих сторон. Мочеиспускание, диурез не нарушены. Два раза был жидкий стул без патологических примесей.
Вопросы:
1. Поставьте предварительный диагноз. Обоснуйте.
2. Этиология и эпидемиология данной инфекции.
3. Патогенез заболевания.
4. Клинические проявления инфекции.
5. Возможные осложнения.
6. Дифференциальный диагноз.
7. Лабораторное подтверждение инфекции.
8. Показания для госпитализации. Назначьте лечение.
9. Правила выписки.
10. Профилактика.
Задача № 59
Больная Р., 18 лет, росла и развивалась соответственно возрасту. Прививалась АДС-М-анатоксином в связи с родовой травмой, частыми простудными заболеваниями, аллергическим дерматитом. В контакте с инфекционными больными не была. Живет с родителями, есть брат 5 лет.
Из анамнеза болезни: заболела остро, появилась незначительная боль в горле при глотании, температура тела повысилась до 37°С. Отмечала слабость, снижение аппетита.
Объективно: состояние средней тяжести. Кожные покровы бледные. При осмотре ротоглотки: умеренно выраженная гиперемия с синюшным оттенком нёбных дужек, миндалин. Миндалины увеличены, на их поверхности островчатые налеты, белые, с трудом снимаются. Увеличены подчелюстные лимфатические узлы до 2 см, безболезненные. При аускультации выслушивается везикулярное дыхание. Число дыханий - 24 в 1 мин. Тоны сердца ритмичные, чистые, число сердечных сокращений 94 в 1 мин. Живот мягкий, безболезненный. Край печени - у реберной дуги. Стул оформлен, диурез достаточный. Менингиальные симптомы отрицательные.
Общий анализ крови: НЬ - 126г/л, эр. - 3,9x10*12, цв.пок. - 1.0, лейк. -9,8х10*9/л, эоз.- 1%, п/я - 5%, с/я-64%, лимф. - 18%, мон.- 12%, СОЭ - 16 мм в час.
Вопросы:
1. Поставьте диагноз.
2. Какие симптомы позволили поставить этот диагноз?
3. Дифференциальный диагноз.
4. Какие лабораторные исследования необходимо провести?
5. Оцените общий анализ крови.
6. Назначьте лечение.
7. Когда можно выписать больного?
8. Как осуществляется диспансерное наблюдение?
9. Противоэпидемические мероприятия в очаге?
10. Как поступить с братом больной?
Задача № 60
Больной X., 44 года. Жалобы при поступлении: резкая слабость, чувство нехватки воздуха, боль в горле при глотании, температура тела 37,3°С.
История заболевания: поступил на 5-й день болезни. Заболевание развивалось постепенно. Беспокоили умеренные боли в горле при глотании, температуру не измерял. На 3-й день состояние ухудшилось, боль в горле усилилась, озноб, температура тела 38,0°С, нарастала слабость, появилось чувство нехватки воздуха. К врачам не обращался. Не лечился. Все дни употреблял алкоголь. На 5-й день болезни состояние резко ухудшилось, появилась резкая слабость, не мог ходить, сильные боли в горле, не мог проглотить слюну. Чувство нехватки воздуха. Доставлен машиной «Скорой помощи» в тяжелом состоянии.
Эпид. анамнез: не работает в течение 3 лет, живет на вокзале, злоупотребляет алкоголем. Перенесенные заболевания: ОРВИ. воспаление легких. Аллергический анамнез не отягощен.
Состояние при поступлении тяжелое. Дыхание затрудненно. В акте дыхания участвуют вспомогательные мышцы. Холодный пот. Кожа бледная. Цианоз губ, рук. В зеве умеренная гиперемия с синюшным оттенком. Миндалины увеличены в размерах Ш ст., практически смыкаются между собой; покрыты серым налетом, выходящим за пределы миндалин с геморрагическим пропитыванием. Отек шеи слева до середины шеи, справа до ключицы, тестоватой консистенции. Увеличены углочелюстные и подчелюстные лимфоузлы 1x2 см, болезненные при пальпации. ЧДД 26 в 1 мин. В легких, в нижних отделах, дыхание ослабленное, сухие рассеянные хрипы на фоне жесткого дыхания. Тоны приглушены, ЧСС 68, при температуре 37,3°С, пульс ритмичный, АД 100/55 мм рт. ст. Живот мягкий безболезненный во всех отделах. Печень выступает на 1,5-2 см ниже реберной дуги, плотная.
Осмотр ЛОР-врачом в приемном покое: в ротоглотке гиперемия, отек, распространенные налеты, гортань осмотреть не удается из-за выраженного отека в ротоглотке.
Вопросы:
1. Установите диагноз.
2. Какое осложнение развилось у данного пациента?
3. Назовите причины тяжелого течения болезни.
4. Проведите дифференциальную диагностику.
5. Возможные дальнейшие осложнения в течение заболевания?
6. Объясните патогенез развития осложнений.
7. Проведите экстренные мероприятия.
8. Назначьте терапию.
9. Прогноз заболевания у данного пациента.
10. Расскажите о принципах проведения специфической терапии.
Задача № 61
Больной Л., 23 лет. Заболел вчера, когда отметил повышение температуры тела до 38,5°С, сопровождающееся ознобом, резкой слабостью, головной болью, болями в мышцах. Принимал парацетамол без эффекта. Сегодня утром температура тела 38,9°С, на голенях появилась мелкая сыпь вишнёвого цвета. Вызвал бригаду «Скорой помощи», был доставлен в инфекционную больницу.
Из анамнеза: хронические заболевания отрицает. Травм, операций, гемотрансфузий не было. Перенесённые заболевания: ангина, ОРЗ, пневмония.
Работает инженером. Живёт в городе, на природу в последнее время не выезжал. Некипячёную воду не пьёт. Правила личной гигиены соблюдает.
При осмотре: состояние средней степени тяжести, сознание ясное. Положение активное. Менингеальные и очаговые симптомы отрицательные. Температура тела 38,0°С. Кожные покровы бледные, на голенях мелкая сыпь вишнёвого цвета, элементы сыпи неправильной формы, диаметром 0,5-0,9 см, не исчезают при надавливании, слегка возвышаются над поверхностью кожи. Лимфатические узлы не увеличены. Слизистые ротоглотки физиологической окраски. В лёгких дыхание везикулярное, хрипов нет, ЧДД 17 в минуту. Тоны сердца приглушены, ритмичные, ЧСС 85 в минуту. АД 120/90 мм рт. ст. Живот мягкий, безболезненный во всех отделах. Печень и селезёнка не увеличены. Стул в норме. Отмечает уменьшение количества мочи.
В ОАК: эритроциты 4,0×1012/л, гемоглобин 130 г/л, тромбоциты 190×109/л, лейкоциты 15×109/л, юные формы 1%, палочкоядерные 11%, сегментоядерные 56%, эозинофилов нет, лимфоциты 27%, моноциты 5%, СОЭ 23 мм/ч.
В ОАМ: моча прозрачная, соломенно-жёлтого цвета, отн. плотность 1018, белок 0,099 г/л, глюкозы не обнаружено, эритроциты 1-2 в п/зр., лейкоциты 2-4 в п/зр., зернистые цилиндры 0-2 в п/зр.
Вопросы:
1. Поставьте предварительный диагноз.
2. Обоснуйте диагноз.
3. План обследования больного.
4. Можно ли поставить диагноз без бактериологического подтверждения?
5. Механизмы формирования экзантемы.
6. Дифференциальный диагноз.
7. Лечебные мероприятия на догоспитальном этапе.
8. План лечения.
9. Критерии выписки.
10. Профилактика инфекции.
Задача № 62
Больная З., 16 лет, заболела остро, когда появилась высокая лихорадка до 380С в сопровождении озноба, сильная слабость, головокружение, головная боль, боли в мышцах и суставах. Лечилась дома с диагнозом «Грипп» 3 дня. За это время ее самочувствие ухудшилось: лихорадка выросла до 400С, появились перепады температуры (утром до 37,50С), усилились вышеперечисленные жалобы, появились повторная рвота, анорексия, бессонница. В тяжелом состоянии доставлена в инфекционный стационар с подозрением на гнойный менингит.
Из анамнеза: за 2 дня до начала болезни вскрыла гнойничок на подбородке.
Объективно: состояние тяжелое. Сознание спутанное. Больная стонет. Симптомы ригидности затылочных мышц, Кернига, Брудзинского (верхнего, среднего, нижнего) положительные. Кожа сухая, горячая, на шее, груди, спине, верхних конечностях, пустулезная сыпь с мелкими геморрагиями. Склеры инъецированы, субиктеричны. Слизистая ротоглотки без изменений. В легких дыхание ослабленное везикулярное, шумов и хрипов нет. ЧДД 25 в мин. Тоны сердца приглушены, ритмичны; шумов нет. Пульс = ЧСС = 110 уд/мин. АД 90/60 мм рт.ст. Язык сухой, обложен белым налетом. Живот мягкий, безболезненный. Печень на +1 см из-под края ребра по правой средне-ключичной линии, край эластичен, чувствителен. Селезенка увеличена, мягкой консистенции. Симптом Пастернацкого слабо (+) слева, отеков нет. Стула не было 3 дня. Мочится мало.
ОАК: лей. - 17,4 х 109/л, пал. - 13%, сег. - 80%, эоз. - 0%, лим. - 5%, мон. - 2%, СОЭ - 35 мм/ч.
ОАМ: бел. - 0,9 г/л, лей. - до 20 в п.з., эр. - до 10 в п.з., слизь +++.
Ликвор: белок - 7,7 г/л, р. Панди ++++, плеоцитоз 6000 кл./мкл (нейтрофилы 100%).
Вопросы:
1. Клинический диагноз и его обоснование.
2. Какую этиологию заболевания можно предположить в данном случае. Как подтвердить этиологию заболевания?
3. Определение заболевания.
4. Классификация заболевания с учетом его длительности.
5. Какие возбудители чаще вызывают данное заболевание.
6. Особенности серологической диагностики заболевания с определением антител.
7. Дифференциальный диагноз.
8. Лечение.
9. Возможные осложнения.
10. Специфическая профилактика.
Задача № 63
Больной А., 37 лет обратился с жалобами на познабливание, небольшую слабость, головная боль, ломота в теле, недомогание, насморк, боли в горле, сухой мучительный кашель.
Заболел остро 4 дня назад, практически все жалобы появились почти одновременно, температура оставалась в пределах нормы.
Эпидемиологический диагноз: работает на фабрике, последнее время многие сотрудники перенесли какую-то инфекцию, один человек лежит в стационаре с пневмонией.
При осмотре: состояние средней степени тяжести. Кожные покровы бледные, чистые. Выявлен конъюктивит. В ротоглотке – зернистость и гиперемия задней стенки глотки. Увеличены подчелюстные и шейные лимфатические узлы. В легких выслушивается жесткое дыхание, единичные сухие хрипы. ЧДД 17 в мин. Тоны сердца ясные, ритмичные. АД 120/75 мм рт. ст. Живот мягкий, безболезненный. Печень, селезенка не увеличены. Стул и диурез в норме.
В общем анализе крови: эр – 3,8*109/л, гемоглобин – 131 г/л, лейкоциты – 9,4*109/л, п/я – 5%, с/я – 60%, эоз – 1%, лимфоциты – 34%, СОЭ – 10 мм/час.
Вопросы:
1. Сформулируйте и обоснуйте диагноз.
2. Проведите дифференциальный диагноз.
3. Оцените ОАК.
4. На чем основана лабораторная диагностика заболевания?
5. Перечислите возможные осложнения.
6. Препараты для лечения данной инфекции.
7. Прогноз.
8. Профилактические мероприятия.
9. Эпидемиологические особенности заболевания.
10. Перечислите варианты течения инфекции.
Задача № 64
Больной К., 37 лет, работает на птицефабрике. Обратился к участковому терапевту с жалобами на повышение температуры до 38,3оС, головную боль, озноб, профузную потливость, бессонницу, отсутствие аппетита, малопродуктивный кашель, ломоту.
Из анамнеза: заболел остро с повышением температуры до 38,6оС, головной боли, озноба, потливости. Самостоятельно лечился антигриппином, после приема которого отмечалось кратковременное снижение температуры тела. На 3-й день появился малопродуктивный кашель, боли в груди колющего характера, усиливающиеся при глубоком вдохе. Обратился за медицинской помощью, направлен в инфекционную больницу.
Эпид. анамнез: контакт с больными, факт переохлаждения отрицает. Две недели назад подарил сыну попугая.
Объективно: состояние средней степени тяжести, сознание ясное, положение активное. Кожные покровы бледные, чистые. При аускультации в легких жесткое дыхание, рассеянные сухие хрипы, в нижней доле правого легкого дыхание ослаблено, выслушиваются влажные мелкопузырчатые хрипы. Тоны сердца приглушены, ритмичные. Ps 72 удара в минуту. АД 110/70 мм рт. ст. Язык обложен серым налетом. Печень 12*10*10 (по Курлову). Пальпируется нижний полюс селезёнки. Стул и диурез не изменены.
ОАК: эр – 4,1*109/л, гемоглобин – 130 г/л, лейкоциты – 3,7*109/л, п/я – 7%, с/я – 59%, эозинофилов нет, лимфоциты – 34%, СОЭ – 20 мм/час.
ОАМ: показатели в пределах нормы.
Вопросы:
1. Поставьте предварительный диагноз, дайте его обоснование.
2. Оцените общий анализ крови.
3. Назначьте дополнительное обследование. Какие результаты ожидаете получить?
4. Как произошло инфицирование больного? Что из эпид. анамнеза необходимо уточнить?
5. Клиническая классификация заболевания.
6. Дифференциальный диагноз.
7. Назначьте лечение пациенту.
8. Правила выписки.
9. Возможно ли повторное заболевание?
10. Профилактика инфекции.
Задача № 65
Больная К., 17 лет, заболела постепенно: в течение 3 дней температура тела повышалась до 37,2-37,4°С, беспокоила слабость. С 4 дня болезни лихорадка до 38,7-39,3°С, появилась головная боль, заложенность носа, боли в горле при глотании. Вызвала участкового терапевта, который диагностировал лакунарную ангину, был назначен амоксициллин по 500мг 3 раза в день. Через 2 дня на лице, туловище, верхних конечностях, бедрах появилась пятнисто-папулезная сыпь. Направлена для госпитализации в инфекционную больницу.
При осмотре лицо одутловатое, веки отечны. На лице, туловище и конечностях обильная пятнисто-папулезная сыпь. Носовое дыхание затруднено. Слизистая ротоглотки ярко гиперемирована, небные миндалины гипертрофированы до II степени, в лакунах беловато-серые налеты, снимаются шпателем, слизистая не кровоточит, отека нет. Пальпируются увеличенные до 2,5-3,0 см, умеренно болезненные, плотноватые подчелюстные, задне- и переднешейные, подмышечные лимфатические узлы, с подкожной клетчаткой и между собой не спаяны. Дыхание в легких везикулярное, хрипов нет. ЧДД 18 в мин. Тоны сердца ясные, ритмичные, шумов нет. АД 110/70 мм рт. ст., ЧСС 82 в мин. Живот мягкий, безболезненный. Печень на 2 см ниже края реберной дуги, плотно-эластичной консистенции, безболезненная. Пальпируется край селезенки. Стул регулярный, оформленный, коричневый. Моча светлая, диурез обычный, мочеиспускание не нарушено.
В общем анализе крови: Er 3,9* 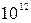 /л, Нb 135 г/л, ЦП 0,95, Leu 11,7*10
/л, Нb 135 г/л, ЦП 0,95, Leu 11,7*10 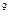 /л, п/я 7%, с/я 14%, эоз. 5%, лим. 40%, мон. 11%, атипичные мононуклеары 23%, СОЭ 17 мм/ч.
/л, п/я 7%, с/я 14%, эоз. 5%, лим. 40%, мон. 11%, атипичные мононуклеары 23%, СОЭ 17 мм/ч.
Вопросы:
1. Сформулируйте диагноз, обоснуйте его.
2. Почему у больного появилась сыпь?
3. Какое дополнительное обследование необходимо?
4. Какие клетки называют атипичными мононуклеарами и при каких
инфекционных заболеваниях они могут обнаруживаться в крови?
5. Какие возбудители могут вызывать данную патологию?
6. Перечислите, какие заболевания может еще вызывать данный вирус?
7. С какими инфекционными заболеваниями можно провести
дифференциальный диагноз?
8. Перечислите возможные осложнения.
9. Назначьте лечение.
10. Какое диспансерное наблюдение необходимо?
Задача № 66
Больной Б., 35 лет, поступил в инфекционную больницу с жалобами на повышение температуры тела до 39оС, озноб, головную боль, боли в мышцах и суставах, кашель со слизисто-гнойной мокротой, одышку, боли в груди.
Объективно: состояние средней степени тяжести, вялый, речь медленная. Кожные покровы бледные, сыпи нет. Язык сухой, обложен коричневым налетом. Перкуторно определяется притупление легочного тона в нижних отделах обоих лёгких, аускультативно выслушиваются влажные мелкопузырчатые хрипы, шум трения плевры, ЧД – 30 в минуту. Тоны сердца приглушены, ритмичны, ЧСС 88 в 1 минуту, АД 100/70 мм рт. ст. Живот мягкий, болезненный в эпигастральной области. Печень и селезенка не увеличены. Стул оформленный, коричневый. Моча светлая, диурез достаточный.
Из анамнеза: заболел 2 сентября, заболевание началось с повышения температуры, озноба, головных болей, миалгий; с 5 сентября присоединился кашель со слизисто-гнойной мокротой, одышка.
Больной работает строителем, специализируется на установке систем кондиционирования, курит в течение 20 лет по 1 пачке в день.
На рентгенограмме: в нижних отделах обоих лёгких округлые инфильтраты с тенденцией к слиянию. В рёберно-диафрагмальных синусах – уровень жидкости.
Общий анализ крови: эр – 4,2*109/л, гемоглобин – 131 г/л, лейкоциты – 13,5*109/л, п/я – 9%, с/я – 63%, эозинофилы – 1%, лимфоциты – 27%, СОЭ – 27 мм/час.
ОАМ: белок 0,033 г/л, лейкоциты – 1-2 в п/зр, эр – 0-1 в п/зр.
Вопросы:
1. Предварительный диагноз, его обоснование.
2. Оцените общие анализы крови и мочи.
3. Назначьте необходимое дополнительное обследование.
4. Этиология и эпидемиология инфекции. Как произошло инфицирование?
5. Какие клинические формы заболевания Вы знаете?
6. Дифференциальная диагностика.
7. Назначьте лечение больному.
8. Правила выписки из стационара.
9. Осложнения и прогноз заболевания.
10. Профилактические мероприятия.
Задача № 67
На прием в поликлинику обратилась молодая женщина 23 лет с жалобами на высыпания в области угла рта и левого крыла носа, слабость, недомогание. Температура тела в пределах нормы.
Из анамнеза: заболела вчера вечером, когда почувствовала жжение и небольшой зуд в углу рта и в области левого крыла носа. Затем появилась слабость, недомогание. Накануне заболевание купалась в реке и сильно переохладилась. Такие же высыпания были 5 лет назад.
Объективно: состояние ближе к удовлетворительному. На левом крыле носа и углу рта имеются групповые везикулезные высыпания. В ротоглотке – яркая гиперемия задней стенки глотки, миндалины не увеличены. Подчелюстные лимфатические узлы до 0,5 см, безболезненные. В легких дыхание везикулярное, хрипов нет. Тоны сердца ясные, ритмичные. АД 120/80 мм рт. ст. Живот мягкий, безболезненный. Стул и диурез в норме.
Вопросы:
Сформулируйте и обоснуйте диагноз.
2. К какой группе относится возбудитель?
3. Что послужило причиной заболевания?